Не разгибается мизинец на руке что делать
В пожилом возрасте довольно часто встречаются проблемы с потерей подвижности суставов на пальцах рук. Однако и молодые люди нередко сталкиваются с подобной патологией. Если не разгибается палец на руке, это сильно влияет на качество жизни человека. Когда синдром сопровождается болезненностью, то становится невозможным взять в руки даже легкий предмет. Для полноценного лечения проблемы необходимо выявить фактор, спровоцировавший патологический процесс, и провести соответствующую терапию.
Причины данной патологии
Выделяется ряд причин, которые могут привести к тому, что не разгибается палец на руке. Чаще всего подобная патология появляется по причине травмирования конечностей. Палец может разгибаться с усилием или не разгибаться совсем.
Вывих может произойти при падении, на фоне резкого удара, спазма или сокращении мышц. Наиболее заметным симптом становится, когда плохо разгибаются пальцы руки.
Отличительные признаки недуга
Отличительными чертами патологии являются следующие признаки:
- Интенсивный болевой синдром.
- Деформация сустава.
- Отечность и изменение оттенка кожи в пораженной области.
- Ухудшение или полная потеря подвижности пальца.
Еще одна распространенная патология, которая приводит к потере подвижности пальцевого сустава, – синдром вибрационной болезни. Ею страдают работники профессий, связанных с вибрацией, например водители, бурильщики, резчики камней и т.д.

Современные молодые люди часто обнаруживают у себя туннельный синдром. Наиболее подвержен этому заболеванию мизинец на правой руке. Объясняется появление патологии неправильным положением кисти руки при работе за компьютером.
Часто причиной того, что не разгибается палец на руке, становится перелом пальца. При некорректном лечении пальцы теряют подвижность. Чаще всего ломается указательный палец на правой руке.
Именно по этой причине иногда у ребенка не разгибается палец на руке.
Выделяется также ряд патологических состояний, при которых теряется возможность разгибать фаланги пальцев. Наиболее частые случаи в медицинской практике описаны далее.
Артрит как причина того, что не разгибается палец
Данное заболевание помимо воспаления суставов сопровождается также снижением их подвижности. Это приводит к тому, что не разгибаются пальцы рук по утрам. Патология не возникает самостоятельно, а является осложнением другого заболевания. При артрите наблюдаются такие симптомы, как усиление боли при переменах в погодных условиях, хруст в суставах, слабость кистевых мышц и воспалительный процесс.

Стенозирующий лигаментит
Данный патологический процесс сопровождается блокировкой конечности в одном фиксированном положении. Основным симптомом заболевания является полная потеря подвижности пораженного сустава. Довольно часто лигаментит является осложнением эпикондилита или артроза.
Остеоартроз
Заболевание может протекать в латентной форме на протяжении длительного времени. Симптомы появляются при прогрессировании патологии. На начальном этапе возникает преходящий дискомфорт в области суставов. По мере развития заболевания возникают такие симптомы, как хруст при движении, деформация сустава, болезненность при сгибании и разгибании. Остеоартроз локализуется в нескольких конечностях, не поражая оставшиеся.
Контратура Дюпюитрена
Заболевание поражает сгибательные сухожилия. Ладонь при этом приобретает нехарактерную плотность и жесткость, руки деформируются. Заболевание распространяется на нескольких пальцах, однако в особенно тяжелых случаях может поражать всю кисть. Патологический процесс развивается медленно, сохраняя определенную подвижность суставов по ограниченной амплитуде.
Защемление нервных окончаний
Болезненность в данном случае отсутствует, и палец сгибается, однако только с помощью другой руки.
Кроме того, потеря подвижности пальца может сопровождать такие заболевания, как синдром Рейно, подагра и теносиновит.

Диагностика данной патологии
Если не разгибается палец на руке – средний, указательный или большой, при этом возникает болезненность, необходимо обратиться за помощью к врачу. Так как выявить причину патологии бывает непросто, начать обследование необходимо с терапевта. Специалист собирает анамнез, назначает обследование и направляет пациента к более узкоквалифицированным медикам. Это могут быть следующие специалисты:
- Ревматолог помогает диагностировать заболевания, связанные с нарушением соединительных тканей.
- Невропатолог выявляет защемления нервных окончаний.
- Хирург поможет в случае подозрения на необходимость проведения операции.
Врач на основании собранного анамнеза характеризует патологический процесс и назначает дополнительное обследование:
- Ультразвуковое исследование. Позволяет определить наличие деформации суставов.
- Рентгенологическое исследование. Дает возможность получить изображение пораженного сустава в трех проекциях.
- Компьютерная томография. Показывает любые изменения в тканях больного сустава.
- Магнитно-резонансная томография. Это самый надежный и информативный метод диагностики суставных проблем.
- Электроспондилография. Дает возможность выявить функциональные проблемы пораженного пальца.
- Внутрисуставная пункция. Данная манипуляция назначается при необходимости устранения скопившейся жидкости, а также для введения препаратов в пораженный очаг.
- Кожная биопсия. Используется для проведения дифференциального диагноза.
Если не разгибается большой палец на руке, назначается также исследование крови и мочи. После уточнения диагноза на основании результатов обследования назначается соответствующее лечение.
Итак, если не разгибается палец на руке, что делать?

Медикаментозное лечение данного недуга
Важно установить причину этого явления, так как лечение будет направлено на ее устранение. Как правило, применяется комплексная терапия, направленная также на облегчение состояния пациента.
Для купирования болевого синдрома назначаются различные нестероидные противовоспалительные препараты, такие как «Индометацин», «Ибупрофен», «Диклоген», «Отрофен» и другие.
Если воспаление носит тяжелый характер и не снимается обычными средствами, врач может принять решение об использовании препаратов на основе кортикостероидов. Это может быть «Преднизолон» или «Дипроспан». В некоторых случаях может вводиться новокаин.
Все перечисленные лекарственные средства направлены на снятие симптомов. Они устраняют боль и купируют воспалительный процесс, повышают подвижность. Однако данные препараты не являются основой терапевтической схемы и используются как дополнительные средства.
Физиотерапевтические методы лечения патологии
Главная задача физиотерапии в случае потери пальцем подвижности – улучшение кровоснабжения пораженной конечности, а также разогрев для снижения интенсивности болевого синдрома. Назначенные процедуры помогают снять отечность и воспаление, ускорить восстановительный процесс в тканях хрящей. Наиболее распространенными методами физиотерапии для лечения суставов являются:
- Лазерная терапия.
- Электрофорез.
- Магнитотерапия.
- Восковые или парафиновые ванночки.
- Лечебная гимнастика.
- Массаж.
В период реабилитации следует постоянно менять метод лечения или использовать несколько процедур. Это позволит избежать привыкания организма и повысить эффективность лечения.
Лечебный массаж находится на одном из первых мест в программе реабилитации. Предоставить выполнение процедуры лучше специалисту, однако и сам пациент может проводить массаж до трех раз в сутки.
Электрофорез проводится с использованием различных препаратов. Данная физиопроцедура способствует нормализации соединительных тканей, что особенно актуально при артрозе. Воздействие происходит электрическим и тепловым способом.
Если палец удается согнуть, а разогнуть не получается, применяется специальная лечебная гимнастика, цель которой — повышение суставной подвижности. Перед гимнастикой можно подержать пальцы в теплой воде.
При проблемах в суставах следует обратить особое внимание на питание. Оно должно быть обогащено витамином В6, который содержится в рыбе, орехах и чесноке.
Правила, которых следует придерживаться
Специалисты рекомендуют проводить профилактику суставных заболеваний и стараться избегать получения травм и растяжений. С этой целью врачи советуют придерживаться следующих правил:
- Своевременно проводить лечение любых инфекционных поражений организма.
- При выявлении симптомов простуды соблюдать постельный режим.
- Закалять организм для повышения выносливости к негативному окружающему воздействию.
- Обогатить рацион продуктами с высоким содержанием кальция.
- Не переохлаждать конечности.
Отзывы
Что касается отзывов о лечении, то по большей части в интернете встречаются отклики тех, у кого неподвижность пальца была обусловлена травмами. В данном случае лечение заключалось в накладывании гипса или эластичной повязки. В период реабилитации такие пациенты проходили физиопроцедуры и выполняли специальные упражнения. В большинстве случаев подвижность пальцев после травмы благополучно восстанавливалась.
Пациенты, у которых не разгибается палец на руке по причине необратимых суставных изменений, проходят более серьезное лечение. Им назначается прием нескольких препаратов, а также гимнастика, массаж и физиопроцедуры. Однако далеко не во всех случаях терапия дает стопроцентное выздоровление. Многие находятся на пожизненном лечении, регулярно принимая курсами различные препараты и проходя профилактическое обследование.
Мы рассмотрели, почему не разгибаются пальцы на руках.

Воспалительные процессы суставов пальцев рук занимают одно из первых мест во всем мире по распространенности. Помимо присутствия болей, пациенты достаточно часто предъявляют жалобы на то, что плохо разгибается палец на руке, что может указывать на такое заболевание, как фиброматоз (контрактуру Дюпюитрена). Эта патология обусловлена деформациями соединительных тканей и укорочением сухожильных волокон в области кисти.
Провоцирующие факторы
Как правило, фиброматоз выявляется совершенно случайно. При обычном рукопожатии под кожей ладони определяется небольшой узелок, напоминающий мозолистое образование. Постепенный рост ткани приводит к определенным контрактурам, препятствующим разгибанию одного или нескольких пальцев. Чаще всего в патологический процесс вовлекаются мизинец и безымянный палец.
Характерной особенностью контрактуры Дюпюитена является возможность распространения воспалительного процесса на обе кисти. Если не предприняты все необходимые меры по предупреждению дальнейшего развития болезни, на обеих руках пальцы тугоподвижны и со временем может развиться анкилоз (полная неподвижность пальца).
Основными причинами развития ладонного фиброматоза могут быть следующие состояния:
Туннельный синдром
При развитии этого заболевания у пациента чаще всего наблюдается невозможность сгибания мизинца. Характерно, что туннельный синдром возникает на правой кисти, что объясняется однообразной работой и неправильным положением кисти, преимущественно за компьютером. На серьезные осложнения туннельного синдрома указывает именно невозможность согнуть мизинец на руке.
Неврит локтевого нерва
Это заболевание вызвано травмами локтевого сустава, различными ранениями в области предплечья. В результате этих факторов наблюдается атрофия межкостных мышц в области руки с последующим развитием симптома «когтистой кисти», характеризующимся невозможностью сжать пальцы.
Переломы и вывихи
Переломы достаточно часто приводят к тому, что пальцы не разгибаются, а неправильный подход к лечению, а также длительное ношение гипса после перелома, могут привести к образованию контрактур и отечности поврежденного сустава.
Боли роста
Это состояние встречается у детей 5–13 лет и сопровождается болями в области суставов, чаще всего после ночного сна. Четкое разделение по локализации боли отсутствует, но наиболее характерны патологические проявления в области пальцев рук, которые трудно разогнуть утром. При этом явные причины для появления болевой симптоматики отсутствуют.
Подагра
Это заболевание обусловлено избыточным отложением солей (уратов) в суставах и сопровождается образованием тофусов. Пораженные суставы (чаще всего пальцы рук) перестают сгибаться и разгибаться, преимущественно в утреннее время. Это вызвано замедлением кровотока ночью, что ведет к отложению остатков солей в суставные полости. Подагра крайне сложно поддается лечению, но при своевременном медицинском вмешательстве воспалительный процесс можно держать под контролем.
Инсульт
Затруднения разгибания пальцев могут наблюдаться после инсультов, что обусловлено нарушением иннервации, вследствие острого нарушения мозгового кровообращения (ОНМК). Подобное состояние крайне опасно и требует незамедлительного врачебного вмешательства.
Остеоартроз
При развитии этого заболевания может поражаться не один палец, а сразу несколько, что способно привести к серьезной деформации сустава. В этом случае разгибания сопровождаются сильнейшей болью и характерным щелчком.
Беременность
В период вынашивания ребенка организм женщины подвергается серьезным изменениям, в том числе гормонального характера. В этом случае боли при разгибаниях и сгибаниях пальцев обусловлены гипокальциемией. После рождения малыша такое состояние проходит самостоятельно и в большинстве случаев не требует медицинского вмешательства.
Во всех случаях необходима консультация с врачом, который должен выявить первопричину, приведшую к затруднениям движений в пальцах, и назначить дальнейшие терапевтические мероприятия.
Диагностика
Как правило, при обращении к врачу диагностика не представляет затруднений. Почему не сгибается палец, можно выяснить с помощью следующих клинических методик исследования:
- перед тем, как установить точный диагноз, врач выполняет сбор анамнеза и жалоб пациента, на основании которых делается предварительное заключение от стадии нарушения функциональности кисти;
- далее проводится визуальный осмотр и пальпация кисти, в ходе которой возможно выявление поражений структур. Кроме того, под кожей кисти прощупываются рубцовые тяжи, располагающиеся вблизи основания пальцев;
- в заключении врач оценивает дефицит объема движений в суставе с помощью специального инструмента – угломера. Также изучается возможность сгибания среднего пальца, так как именно нарушения в этой области указывают на фиброматоз.
Как правило, лабораторно–инструментальная диагностика применяется крайне редко.
Симптомы
Выраженность фиброматоза зависит от стадии, которой присущи характерные признаки:
- на 1 стадии пациент замечает на ладони небольшое уплотнение, которое не мешает выполнению всех необходимых действий и не ограничивает разгибание пальцев;
- на второй стадии болезнь усугубляется ограничением функционирования пальца в 30 градусов, однако боли на этом этапе отсутствуют;
- на следующей стадии пальцы принимают согнутое положение с углом от 30 до 90 градусов, появляется болевая симптоматика с нарушением функциональности пораженной конечности;
- на заключительной, 4 стадии, искривление пальцев составляет более 90 градусов с распространением патологического процесса на сухожильные связки, которые могут срастаться между собой.
При отсутствии медицинского вмешательства пальцы теряют подвижность, снижается чувствительность кисти и наблюдается ограничение ее функциональности. В большинстве случаев фиброматоз может проявить себя спустя 2–3 года от начала прогрессирования заболевания, что осложняет диагностику. Характерно, что у женщин развитие фиброматоза более длительно, чем у мужчин.
Лечение патологии
В зависимости от того, на какой стадии развития находится заболевание, врач решает, чем и как лечить фиброматоз.
Комплекс лечебных мероприятий предусматривает:
Консервативная терапия
При обращении за медицинской помощью важно учитывать, что исключительно медикаментозные препараты не способны оказать серьезного влияния, когда пациенту до конца не разогнуть пальцы. Действие лекарственных средств направлено на снижение симптоматики, в то время как для получения максимального эффекта требуется комплексное лечение.
Для купирования боли рекомендуется прием НПВС (Диклоген, Ибупрофен, Ортофен, Индометацин и т.д.). В более тяжелых случаях возможно назначение кортикостероидных препаратов (Дипроспана, Преднизолона и т.д.). При необходимости врач выполняет новокаиновые блокады.
Предупредить атрофию мышц и усилить кровообращение может лечебный массаж и гимнастика, которая в значительной степени повышает подвижность сустава и растяжимость апоневроза. Однако во время этих процедур необходимо внимательно следить за состоянием пациента. Когда во время упражнения ему очень больно, занятие прекращается.
Для улучшения обменных процессов в кистях и усиления нервной проводимости рекомендуются физиотерапевтические мероприятия (электрофорез, грязевые и парафиновые ванны, аппликации с озокеритом и т.д.). Помимо этого, для фиксации пальцев в разогнутом положении используются ортопедические шины.
Хирургическое вмешательство
При необходимости операцию (апоневрэктомию) лучше проводить в самом начале развития патологий, что делает ее менее травматичной, ускоряя процесс реабилитации:
- для того чтобы палец выпрямился, требуется иссечение ладонных фасций и фиброзных тяжей с последующей пластикой;
- при 2 и 3 стадии контрактуры Дюпюитрена выполняется радикальная апоневрэктомия, позволяющая восстановить подвижность пальца;
- при 4 стадии заболевания даже хирургическое вмешательство не гарантирует полного излечения. В этом случае операция значительно облегчает состояние пациента, однако не способна привести к полному разгибанию пальца;
- при небольшом размере рубцовой ткани в ходе операции используется местная анестезия, а реабилитационный период не превышает 10 дней;
- в тяжелых случаях, когда даже после апоневрэктомии воспалительный процесс в пальцах продолжается, и они не разгибаются, требуется повторная операция, а реабилитация затягивается на несколько недель;
- иногда фаланга пальца ампутируется для того, чтобы разросшаяся соединительная ткань не сдавливала нервные окончания и кровеносные сосуды.
Для профилактики развития воспалительных процессов в кисти необходимо избегать травмирования сустава, нормализовать режим отдыха и труда, а также питание. Немаловажное значение имеет своевременная санация хронических очагов инфекции, способных привести к патологиям мышечных и суставных тканей. Соблюдение всех врачебных рекомендаций и забота о собственном здоровье значительно снижает риск развития фиброматоза и других заболеваний суставов.
«Не разгибается палец на моей руке!» — с такими жалобами пациенты обращаются к врачу. Состояние неприятно, а иногда болезненно, и может иметь негативные последствия, если не предпринять меры вовремя.
Для выполнения любой простой работы по дому (пришить пуговицу, завязать шнурок), необходимо, чтобы пальцы слушались. Если у человека не разгибаются пальцы, это говорит о том, что у него имеется какое-либо заболевание. Расскажем о самых распространенных болезнях, которые могут стать причиной того, что у человека не гнется палец.
Травма руки
Когда человек травмирует руку, и у него повреждаются сухожилия разгибателя, то пальцы могут перестать выполнять привычные повседневные движения. Если у вас возникла такая проблема после перелома или пореза, или вы давно страдаете от артрита, то возможно причина в этом.
После серьезной травмы согнулся палец на руке и не разгибается, появилось онемение и боль? Необходимо обратиться к врачу. Проведя первичный осмотр, доктор направит вас к хирургу или ортопеду. Скорее всего, в этом случае не обойтись без операции.
Контрактура Дюпюитрена
Не разгибаться пальцы рук при отсутствии травмы могут при контрактуре Дюпюитрена (заболевании невоспалительного характера, при котором сухожилия ладони замещаются соединительной тканью). По этой причине сухожилия становятся короче, разгибание и сгибание одного или нескольких пальцев затрудняется. Затем формируется сгибательная контрактура, ведущая к утрате функций кисти. Прогрессирование патологии ведет к полной неподвижности (анкилозу) пораженных пальцев.
Точную причину появления контрактуры Дюпюитрена пока не установили. Вероятными провоцирующими факторами развития заболевания являются:
- травмы;
- особенности строения ладонного апоневроза;
- поражение периферических нервов;
- наследственность.
Поставить диагноз для специалиста будет несложно: при контрактуре Дюпюитрена на ладони появляются узелки. Можно самому, дома провести простой тест: положите ладошку на поверхность стола. Если между столом и рукой остается пространство, пальцы неплотно прилегают к поверхности, надо обратиться к врачу.
Лечить эту болезнь должен ортопед. Сначала это лечебная гимнастика, массаж, во время сна пальцы выправляют при помощи специальной повязки. Если болезнь запущена, придется делать операцию. В любом случае, самолечением заниматься не стоит.
Туннельный синдром
Пальцы не разгибаются до конца, болят, если у пациента присутствует туннельный синдром. Чаще всего от него страдают женщины, кассиры, музыканты, а также лица, деятельность которых связана с выполнением однотипных движений запястьями.
Заболевание чаще встречается у людей в возрасте от 40 до 60 лет, но в исключительных случаях появляется и в более молодом возрасте. Поражается та рука, которая выполняет основную работу: у правшей это правая, у левшей — левая. Сдавливается срединный нерв.
- Онемение и покалывание по утрам, но эти первые признаки болезни проходят ближе к обеду. Постепенно эти симптомы появляются и днем, человеку тяжело совершать какие-либо действия, например, держать в руке телефон долгое время.
- Боль. Если встряхнуть руку, она проходит. Во время сна у большинства пациентов симптоматика временно исчезает.
- Плохо сгибаются и разгибаются пальцы. Они не слушаются, поэтому больной не может удержать в руках ручку или пуговицу, иголку, они выпадают.
Полиартрит
Это воспалительное заболевание, при котором страдают суставы пальцев рук. Чаще всего болеют люди старше 50 лет. Есть множество видов полиартритов, но самый распространенный — ревматоидный артрит. Сначала поражается один сустав, потом болезнь начинает прогрессировать.
Если у вас появились эти симптомы, необходимо обратиться к ревматологу (позже может понадобиться помощь ортопеда):
- болят суставы пальцев;
- в районе суставов формируются узелки;
- пальцы немеют, кожа на них опухает и краснеет;
- трудно выполнять простые движения, например, взять с пола предмет;
- после сна палец плохо разгибается (самый характерный симптом).
Остеохондроз руки
У некоторых пациентов может появиться остеохондроз руки. Характерные симптомы данного заболевания:
- боль, особенно в утренние часы после пробуждения;
- немеют пальцы и рука;
- скованность движений;
- не получается пошевелить пальцами;
- покалывает в разных частях руки;
- кожа становится бледной;
- самый характерный симптом — не получается разогнуть или согнуть пальцы по утрам, сильная боль.
Если запустить болезнь, кисть может полностью разрушиться. Вылечить остеохондроз руки не получится, но можно убрать симптомы, которые беспокоят больного. Врач назначает противовоспалительные и обезболивающие препараты, физиотерапию, магнитную и мануальную терапию.
Все перечисленные заболевания довольно серьезны и требуют незамедлительного лечения, а иначе возможны серьезные осложнения. Поэтому как только появились данные симптомы, необходимо обратиться за медицинской помощью, не занимаясь самолечением.
Не разгибается палец на руке — что делать и возможные причины патологии
Если не разгибается палец на руке, нужно знать, что делать, чтобы избежать осложнений. Существует много болезней, которые могут привести к ограничению движений в пальцах рук. Иногда патологии пальцев могут быть только симптомом более серьёзных заболеваний.
Если возникла проблема с разгибанием или сгибанием пальцев, необходимо принять меры для выяснения причины заболевания и профилактики возможных осложнений.
Возможные причины
Болезней, из-за которых не разгибаются пальцы, очень много. Наиболее частой причиной является травма или перелом пальца. Переломы рук также могут привести к повреждению мышц, сухожилий и нервов, что иннервируют пальцы.

Пожилые люди встречаются с проблемой сгибания пальцев намного чаще молодых. Помимо травмы, к повреждению пальцев, межфаланговых суставов, нервов и сухожилий приводят бактериальные заболевания, заболевания иммунной системы, онкологические заболевания, дистрофические изменения тканей кисти.
Болезни, которые влияют на движения в пальцах:
- артрит любой этиологии,
- остеоартроз,
- контрактура Дюпюитрена,
- болезнь Рейно,
- вибрационная болезнь,
- туннельный синдром,
- панариций,
- миозиты мышц сгибателей пальцев,
- невриты двигательного аппарата пальцев,
- стенозирующий лигаментит,
- онкологические заболевания двигательного аппарата пальцев.
Как правило, почти все вышеописанные болезни имеют длительное и малозаметное начало. Люди, работа которых связана с интенсивными движениями кисти, должны быть очень внимательны. При появлении первых симптомов нужно принять меры для остановки прогрессирования болезни.
Переломы

Переломы пальцев очень распространенное явление. Причин, по которым после перелома не сгибается палец, много, к основным относят следующие:
- сильная боль при сгибании,
- большой отёк и воспаление,
- повреждение мышц и нервных окончаний,
- кровоизлияния в межфаланговые суставы.
Очень часто вместе с переломом возникает вывих или подвывих, что тоже сильно ограничивает движения.
Симптомы перелома пальца:
- изменение длины травмированной части,
- появление патологических движений,
- крепитация костных отломков,
- деформация сустава и кости,
- боль,
- отёк.
При вывихах нужно обратить внимание на изменение формы межфалангового сустава, из-за отёка палец будет большой, а при сгибании может щелкать.
Подтвердить диагноз можно при помощи рентген обследования.
Артрит
Артрит воспаление сустава. Является одной с причин, по которым не разгибается палец. Воспалительные реакции в суставе могут быть проявлениями травм, аутоиммунных реакций (ревматизм), эндокринных нарушений.
Для артрита характерны такие симптомы:
- боль в суставе,
- скованность движений, которая начинается с утра,
- деформация сустава,
- повышение температуры тела,
- покраснение кожи над воспаленным суставом,
- ощущение характерного треска и щелканья при движениях,
- снижение трудоспособности.
Помимо симптоматики, необходимо проанализировать анамнез заболевания и причины развития патологии. Для подтверждения диагноза назначают УЗД и рентгенографию сустава. На рентгеновском снимке обращают внимание на суставную щель и наличие очагов воспаления. В анализе крови будет повышено СОЕ и С-реактивный белок.
Для лечения используют нестероидные противовоспалительные препараты, после острой фазы болезни назначают ЛФК.
Стенозирующий лигаментит
Заболевание сухожилий кисти встречается преимущественно у женщин старше 50 лет, но бывают и случаи, когда лигаментит встречается у детей. Все сухожилия не имеют собственных сосудов и заключены в специальные футляры, которые называются их влагалищами. Между сухожилием и внутренней поверхностью их влагалищ есть небольшое количество жидкости, благодаря которой осуществляется питание и трение сухожилий.
Когда повреждается сухожилие или его влагалище, развивается воспалительный процесс. Из-за воспаления влагалище не может продуцировать достаточное количество жидкости, а сухожилие теряет способность к движению.
В начале заболевания палец не разгибается или не сгибается до конца. С течением времени болезнь приводит к тому, что сгибать палец становится очень больно, в конце концов настает контрактура, возможность движения пальцем исчезает.
Много пациентов имеют специфическую жалобу и описывают её так, как будто палец соскакивает во время движения, очень сильно щелкает. Боль может возникать при надавливании на ладонь.
Для подтверждения диагноза необходимо сделать рентген и УЗД обследование кисти.
Остеоартроз
Под этим термином подразумевают группу заболеваний, которые сопровождаются повреждением хрящевой ткани сустава и последующей её атрофией и дистрофией.
Начало процесса малозаметно, никаких внешних признаков нет. В начале все изменения происходят в синовиальной жидкости сустава. Она изменяет свое биохимическое строение, начинает плохо питать хрящевую ткань, что и приводит к началу дистрофических изменений в суставе.
Клиническая картина: поражаются любые суставы, поражение может быть как симметричным (при аутоиммунных процессах), так и асимметричным (при травмах). Проявления на руках могут быть разными, например: на правой руке не разгибается безымянный палец, а на левой большой.
Симптомы проявляются больше утром, не разгибаются пальцы, наблюдается ощущение скованности в кисти, сложно сжать руку в кулак. Чем сильнее дистрофия, тем больше нужно времени чтобы «расшевелить» пальцы. Примерно к обеду симптомы могут пройти.
Для диагностики тяжести заболевания существует множество специальных таблиц с баллами и симптомами. Чтобы определить степень повреждения сустава, нужно произвести рентгеновское обследование. Если есть подозрения на аутоиммунную этиологию воспаления, в крови проверяют наличие антител к хрящевой ткани.
Целью лечения является замедление процесса дистрофии хрящевой ткани сустава и снятие воспалительных симптомов. Наряду с консервативным лечением назначают ЛФК и физиопроцедуры. Упражнения направлены на профилактику появления контрактур и анкилозов.
Контрактура Дюпюитрена
Контрактура Дюпюитрена является генетическим заболеванием, при котором апоневроз ладони превращается в плотную фиброзную ткань, что препятствует движению сухожилий через апоневроз. Нередко в процесс присоединяется ладонная фасция и близлежащие структуры.
Клиническая картина смазана, заболевание развивается медленно, больных редко тревожит зуд или боль в области патологического утолщения тканей. Одной из первых жалоб является не достаточное сгибание пальцев на руках, движения становятся тугими, а потом и вовсе невозможны. Кожа ладони становится морщинистой и бугристой. Диагноз можно подтвердить, попросив пациента положить руку на стол или твердую поверхность. Если пальцы не будут ровно прилегать к столу, не будут сгибаться, можно смело ставить диагноз контрактура Дюпюитрена.
Лечение заключается в рассекании утолщённого апоневроза и ладанной фасции. Такой метод лечения применялся с 19 столетия и до этих пор не теряет своей актуальности.
Диагностика
Для диагностики причин, из-за которых не сгибается палец на руке, необходимо обратиться к хирургу или травматологу. В случаях, когда хирургической патологии нет, такими пациентами занимается терапевт или ревматолог.
Основные методы диагностики:
- рентгенологическое исследование,
- МРТ диагностика,
- УЗД диагностика,
- общеклинические анализы (крови, мочи),
- определение антител к хрящевой ткани,
- эндоскопические исследования,
- биопсия хрящей или сухожилий с апоневрозами.
Диагностика должна быть направлена на выявление причины и последствий. Опираясь на диагностические данные, врач выбирает методику лечения. Постановка диагноза не составляет труда при наличии необходимой аппаратуры.
Лечение патологии
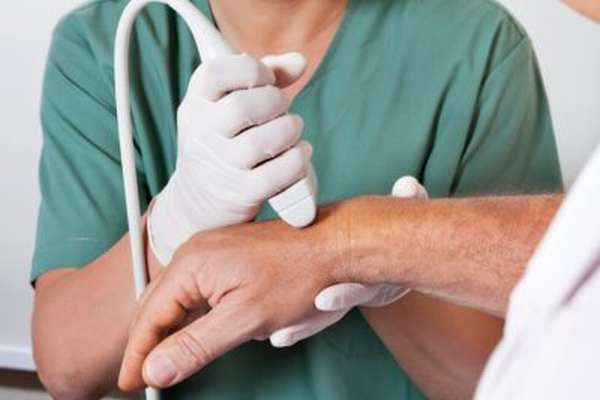
Все лечение можно разделить на три основных группы:
- устранение причины, по которой не сгибаются пальцы рук,
- уменьшение проявлений симптомов,
- борьба с последствиями.
Если причина заключается в травмировании сустава, необходимо произвести фиксацию и достичь регенерации ткани, если же причиной является воспалительный бактериальный процесс, нужно назначить антибактериальные препараты. Такие заболевания, как контрактуры или фиброзы, лечат только хирургическим путём. Важно не только избавиться от причины, но и максимально уменьшить возможность рецидива.
Если после курса лечения улучшений нет, плохо сгибаются пальцы, необходимо пересмотреть диагноз, возможно, были допущены ошибки.
В комплекс лечебных мероприятий можно добавить физиопроцедуры и ЛФК. Хорошо в лечении помогает диета и режим дня. Рацион наполняют большим количеством белка и витаминов группы Е и С. При значительных повреждениях нервов в рацион добавляют продукты, богатые на витамин В12.
Очень мало необратимых причин, по которых не разгибается палец в фаланговых суставах. Чем раньше начать лечение, тем благоприятнее прогноз, быстрее наступает выздоровление.
причины, возможные заболевания, методы лечения, отзывы
В пожилом возрасте довольно часто встречаются проблемы с потерей подвижности суставов на пальцах рук. Однако и молодые люди нередко сталкиваются с подобной патологией. Если не разгибается палец на руке, это сильно влияет на качество жизни человека. Когда синдром сопровождается болезненностью, то становится невозможным взять в руки даже легкий предмет. Для полноценного лечения проблемы необходимо выявить фактор, спровоцировавший патологический процесс, и провести соответствующую терапию.

Причины данной патологии
Выделяется ряд причин, которые могут привести к тому, что не разгибается палец на руке. Чаще всего подобная патология появляется по причине травмирования конечностей. Палец может разгибаться с усилием или не разгибаться совсем.
Вывих может произойти при падении, на фоне резкого удара, спазма или сокращении мышц. Наиболее заметным симптом становится, когда плохо разгибаются пальцы руки.
Отличительные признаки недуга
Отличительными чертами патологии являются следующие признаки:
- Интенсивный болевой синдром.
- Деформация сустава.
- Отечность и изменение оттенка кожи в пораженной области.
- Ухудшение или полная потеря подвижности пальца.
Еще одна распространенная патология, которая приводит к потере подвижности пальцевого сустава, – синдром вибрационной болезни. Ею страдают работники профессий, связанных с вибрацией, например водители, бурильщики, резчики камней и т.д.

Современные молодые люди часто обнаруживают у себя туннельный синдром. Наиболее подвержен этому заболеванию мизинец на правой руке. Объясняется появление патологии неправильным положением кисти руки при работе за компьютером.
Часто причиной того, что не разгибается палец на руке, становится перелом пальца. При некорректном лечении пальцы теряют подвижность. Чаще всего ломается указательный палец на правой руке.
Именно по этой причине иногда у ребенка не разгибается палец на руке.
Выделяется также ряд патологических состояний, при которых теряется возможность разгибать фаланги пальцев. Наиболее частые случаи в медицинской практике описаны далее.
Артрит как причина того, что не разгибается палец
Данное заболевание помимо воспаления суставов сопровождается также снижением их подвижности. Это приводит к тому, что не разгибаются пальцы рук по утрам. Патология не возникает самостоятельно, а является осложнением другого заболевания. При артрите наблюдаются такие симптомы, как усиление боли при переменах в погодных условиях, хруст в суставах, слабость кистевых мышц и воспалительный процесс.

Стенозирующий лигаментит
Данный патологический процесс сопровождается блокировкой конечности в одном фиксированном положении. Основным симптомом заболевания является полная потеря подвижности пораженного сустава. Довольно часто лигаментит является осложнением эпикондилита или артроза.
Остеоартроз
Заболевание может протекать в латентной форме на протяжении длительного времени. Симптомы появляются при прогрессировании патологии. На начальном этапе возникает преходящий дискомфорт в области суставов. По мере развития заболевания возникают такие симптомы, как хруст при движении, деформация сустава, болезненность при сгибании и разгибании. Остеоартроз локализуется в нескольких конечностях, не поражая оставшиеся.
Контратура Дюпюитрена
Заболевание поражает сгибательные сухожилия. Ладонь при этом приобретает нехарактерную плотность и жесткость, руки деформируются. Заболевание распространяется на нескольких пальцах, однако в особенно тяжелых случаях может поражать всю кисть. Патологический процесс развивается медленно, сохраняя определенную подвижность суставов по ограниченной амплитуде.
Защемление нервных окончаний
Болезненность в данном случае отсутствует, и палец сгибается, однако только с помощью другой руки.
Кроме того, потеря подвижности пальца может сопровождать такие заболевания, как синдром Рейно, подагра и теносиновит.

Диагностика данной патологии
Если не разгибается палец на руке – средний, указательный или большой, при этом возникает болезненность, необходимо обратиться за помощью к врачу. Так как выявить причину патологии бывает непросто, начать обследование необходимо с терапевта. Специалист собирает анамнез, назначает обследование и направляет пациента к более узкоквалифицированным медикам. Это могут быть следующие специалисты:
- Ревматолог помогает диагностировать заболевания, связанные с нарушением соединительных тканей.
- Невропатолог выявляет защемления нервных окончаний.
- Хирург поможет в случае подозрения на необходимость проведения операции.
Врач на основании собранного анамнеза характеризует патологический процесс и назначает дополнительное обследование:
- Ультразвуковое исследование. Позволяет определить наличие деформации суставов.
- Рентгенологическое исследование. Дает возможность получить изображение пораженного сустава в трех проекциях.
- Компьютерная томография. Показывает любые изменения в тканях больного сустава.
- Магнитно-резонансная томография. Это самый надежный и информативный метод диагностики суставных проблем.
- Электроспондилография. Дает возможность выявить функциональные проблемы пораженного пальца.
- Внутрисуставная пункция. Данная манипуляция назначается при необходимости устранения скопившейся жидкости, а также для введения препаратов в пораженный очаг.
- Кожная биопсия. Используется для проведения дифференциального диагноза.
Если не разгибается большой палец на руке, назначается также исследование крови и мочи. После уточнения диагноза на основании результатов обследования назначается соответствующее лечение.
Итак, если не разгибается палец на руке, что делать?

Медикаментозное лечение данного недуга
Важно установить причину этого явления, так как лечение будет направлено на ее устранение. Как правило, применяется комплексная терапия, направленная также на облегчение состояния пациента.
Для купирования болевого синдрома назначаются различные нестероидные противовоспалительные препараты, такие как «Индометацин», «Ибупрофен», «Диклоген», «Отрофен» и другие.
Если воспаление носит тяжелый характер и не снимается обычными средствами, врач может принять решение об использовании препаратов на основе кортикостероидов. Это может быть «Преднизолон» или «Дипроспан». В некоторых случаях может вводиться новокаин.
Все перечисленные лекарственные средства направлены на снятие симптомов. Они устраняют боль и купируют воспалительный процесс, повышают подвижность. Однако данные препараты не являются основой терапевтической схемы и используются как дополнительные средства.

Физиотерапевтические методы лечения патологии
Главная задача физиотерапии в случае потери пальцем подвижности – улучшение кровоснабжения пораженной конечности, а также разогрев для снижения интенсивности болевого синдрома. Назначенные процедуры помогают снять отечность и воспаление, ускорить восстановительный процесс в тканях хрящей. Наиболее распространенными методами физиотерапии для лечения суставов являются:
- Лазерная терапия.
- Электрофорез.
- Магнитотерапия.
- Восковые или парафиновые ванночки.
- Лечебная гимнастика.
- Массаж.
В период реабилитации следует постоянно менять метод лечения или использовать несколько процедур. Это позволит избежать привыкания организма и повысить эффективность лечения.
Лечебный массаж находится на одном из первых мест в программе реабилитации. Предоставить выполнение процедуры лучше специалисту, однако и сам пациент может проводить массаж до трех раз в сутки.
Электрофорез проводится с использованием различных препаратов. Данная физиопроцедура способствует нормализации соединительных тканей, что особенно актуально при артрозе. Воздействие происходит электрическим и тепловым способом.
Если палец удается согнуть, а разогнуть не получается, применяется специальная лечебная гимнастика, цель которой — повышение суставной подвижности. Перед гимнастикой можно подержать пальцы в теплой воде.
При проблемах в суставах следует обратить особое внимание на питание. Оно должно быть обогащено витамином В6, который содержится в рыбе, орехах и чесноке.
Правила, которых следует придерживаться
Специалисты рекомендуют проводить профилактику суставных заболеваний и стараться избегать получения травм и растяжений. С этой целью врачи советуют придерживаться следующих правил:
- Своевременно проводить лечение любых инфекционных поражений организма.
- При выявлении симптомов простуды соблюдать постельный режим.
- Закалять организм для повышения выносливости к негативному окружающему воздействию.
- Обогатить рацион продуктами с высоким содержанием кальция.
- Не переохлаждать конечности.

Отзывы
Что касается отзывов о лечении, то по большей части в интернете встречаются отклики тех, у кого неподвижность пальца была обусловлена травмами. В данном случае лечение заключалось в накладывании гипса или эластичной повязки. В период реабилитации такие пациенты проходили физиопроцедуры и выполняли специальные упражнения. В большинстве случаев подвижность пальцев после травмы благополучно восстанавливалась.
Пациенты, у которых не разгибается палец на руке по причине необратимых суставных изменений, проходят более серьезное лечение. Им назначается прием нескольких препаратов, а также гимнастика, массаж и физиопроцедуры. Однако далеко не во всех случаях терапия дает стопроцентное выздоровление. Многие находятся на пожизненном лечении, регулярно принимая курсами различные препараты и проходя профилактическое обследование.
Мы рассмотрели, почему не разгибаются пальцы на руках.
Не разгибается средний палец на правой руке

Воспалительные процессы суставов пальцев рук занимают одно из первых мест во всем мире по распространенности. Помимо присутствия болей, пациенты достаточно часто предъявляют жалобы на то, что плохо разгибается палец на руке, что может указывать на такое заболевание, как фиброматоз (контрактуру Дюпюитрена). Эта патология обусловлена деформациями соединительных тканей и укорочением сухожильных волокон в области кисти.
Провоцирующие факторы
Как правило, фиброматоз выявляется совершенно случайно. При обычном рукопожатии под кожей ладони определяется небольшой узелок, напоминающий мозолистое образование. Постепенный рост ткани приводит к определенным контрактурам, препятствующим разгибанию одного или нескольких пальцев. Чаще всего в патологический процесс вовлекаются мизинец и безымянный палец.
Характерной особенностью контрактуры Дюпюитена является возможность распространения воспалительного процесса на обе кисти. Если не предприняты все необходимые меры по предупреждению дальнейшего развития болезни, на обеих руках пальцы тугоподвижны и со временем может развиться анкилоз (полная неподвижность пальца).
Основными причинами развития ладонного фиброматоза могут быть следующие состояния:
Туннельный синдром
При развитии этого заболевания у пациента чаще всего наблюдается невозможность сгибания мизинца. Характерно, что туннельный синдром возникает на правой кисти, что объясняется однообразной работой и неправильным положением кисти, преимущественно за компьютером. На серьезные осложнения туннельного синдрома указывает именно невозможность согнуть мизинец на руке.
Неврит локтевого нерва
Это заболевание вызвано травмами локтевого сустава, различными ранениями в области предплечья. В результате этих факторов наблюдается атрофия межкостных мышц в области руки с последующим развитием симптома «когтистой кисти», характеризующимся невозможностью сжать пальцы.
Переломы и вывихи
Переломы достаточно часто приводят к тому, что пальцы не разгибаются, а неправильный подход к лечению, а также длительное ношение гипса после перелома, могут привести к образованию контрактур и отечности поврежденного сустава.
Боли роста
Это состояние встречается у детей 5–13 лет и сопровождается болями в области суставов, чаще всего после ночного сна. Четкое разделение по локализации боли отсутствует, но наиболее характерны патологические проявления в области пальцев рук, которые трудно разогнуть утром. При этом явные причины для появления болевой симптоматики отсутствуют.
Подагра
Это заболевание обусловлено избыточным отложением солей (уратов) в суставах и сопровождается образованием тофусов. Пораженные суставы (чаще всего пальцы рук) перестают сгибаться и разгибаться, преимущественно в утреннее время. Это вызвано замедлением кровотока ночью, что ведет к отложению остатков солей в суставные полости. Подагра крайне сложно поддается лечению, но при своевременном медицинском вмешательстве воспалительный процесс можно держать под контролем.
Инсульт
Затруднения разгибания пальцев могут наблюдаться после инсультов, что обусловлено нарушением иннервации, вследствие острого нарушения мозгового кровообращения (ОНМК). Подобное состояние крайне опасно и требует незамедлительного врачебного вмешательства.
Остеоартроз
При развитии этого заболевания может поражаться не один палец, а сразу несколько, что способно привести к серьезной деформации сустава. В этом случае разгибания сопровождаются сильнейшей болью и характерным щелчком.
Беременность
В период вынашивания ребенка организм женщины подвергается серьезным изменениям, в том числе гормонального характера. В этом случае боли при разгибаниях и сгибаниях пальцев обусловлены гипокальциемией. После рождения малыша такое состояние проходит самостоятельно и в большинстве случаев не требует медицинского вмешательства.
Во всех случаях необходима консультация с врачом, который должен выявить первопричину, приведшую к затруднениям движений в пальцах, и назначить дальнейшие терапевтические мероприятия.
Диагностика
Как правило, при обращении к врачу диагностика не представляет затруднений. Почему не сгибается палец, можно выяснить с помощью следующих клинических методик исследования:
- перед тем, как установить точный диагноз, врач выполняет сбор анамнеза и жалоб пациента, на основании которых делается предварительное заключение от стадии нарушения функциональности кисти;
- далее проводится визуальный осмотр и пальпация кисти, в ходе которой возможно выявление поражений структур. Кроме того, под кожей кисти прощупываются рубцовые тяжи, располагающиеся вблизи основания пальцев;
- в заключении врач оценивает дефицит объема движений в суставе с помощью специального инструмента – угломера. Также изучается возможность сгибания среднего пальца, так как именно нарушения в этой области указывают на фиброматоз.
Как правило, лабораторно–инструментальная диагностика применяется крайне редко.
Симптомы
Выраженность фиброматоза зависит от стадии, которой присущи характерные признаки:
- на 1 стадии пациент замечает на ладони небольшое уплотнение, которое не мешает выполнению всех необходимых действий и не ограничивает разгибание пальцев;
- на второй стадии болезнь усугубляется ограничением функционирования пальца в 30 градусов, однако боли на этом этапе отсутствуют;
- на следующей стадии пальцы принимают согнутое положение с углом от 30 до 90 градусов, появляется болевая симптоматика с нарушением функциональности пораженной конечности;
- на заключительной, 4 стадии, искривление пальцев составляет более 90 градусов с распространением патологического процесса на сухожильные связки, которые могут срастаться между собой.
При отсутствии медицинского вмешательства пальцы теряют подвижность, снижается чувствительность кисти и наблюдается ограничение ее функциональности. В большинстве случаев фиброматоз может проявить себя спустя 2–3 года от начала прогрессирования заболевания, что осложняет диагностику. Характерно, что у женщин развитие фиброматоза более длительно, чем у мужчин.
Лечение патологии
В зависимости от того, на какой стадии развития находится заболевание, врач решает, чем и как лечить фиброматоз.
Комплекс лечебных мероприятий предусматривает:
Консервативная терапия
При обращении за медицинской помощью важно учитывать, что исключительно медикаментозные препараты не способны оказать серьезного влияния, когда пациенту до конца не разогнуть пальцы. Действие лекарственных средств направлено на снижение симптоматики, в то время как для получения максимального эффекта требуется комплексное лечение.
Для купирования боли рекомендуется прием НПВС (Диклоген, Ибупрофен, Ортофен, Индометацин и т.д.). В более тяжелых случаях возможно назначение кортикостероидных препаратов (Дипроспана, Преднизолона и т.д.). При необходимости врач выполняет новокаиновые блокады.
Предупредить атрофию мышц и усилить кровообращение может лечебный массаж и гимнастика, которая в значительной степени повышает подвижность сустава и растяжимость апоневроза. Однако во время этих процедур необходимо внимательно следить за состоянием пациента. Когда во время упражнения ему очень больно, занятие прекращается.
Для улучшения обменных процессов в кистях и усиления нервной проводимости рекомендуются физиотерапевтические мероприятия (электрофорез, грязевые и парафиновые ванны, аппликации с озокеритом и т.д.). Помимо этого, для фиксации пальцев в разогнутом положении используются ортопедические шины.
Хирургическое вмешательство
При необходимости операцию (апоневрэктомию) лучше проводить в самом начале развития патологий, что делает ее менее травматичной, ускоряя процесс реабилитации:
- для того чтобы палец выпрямился, требуется иссечение ладонных фасций и фиброзных тяжей с последующей пластикой;
- при 2 и 3 стадии контрактуры Дюпюитрена выполняется радикальная апоневрэктомия, позволяющая восстановить подвижность пальца;
- при 4 стадии заболевания даже хирургическое вмешательство не гарантирует полного излечения. В этом случае операция значительно облегчает состояние пациента, однако не способна привести к полному разгибанию пальца;
- при небольшом размере рубцовой ткани в ходе операции используется местная анестезия, а реабилитационный период не превышает 10 дней;
- в тяжелых случаях, когда даже после апоневрэктомии воспалительный процесс в пальцах продолжается, и они не разгибаются, требуется повторная операция, а реабилитация затягивается на несколько недель;
- иногда фаланга пальца ампутируется для того, чтобы разросшаяся соединительная ткань не сдавливала нервные окончания и кровеносные сосуды.
Для профилактики развития воспалительных процессов в кисти необходимо избегать травмирования сустава, нормализовать режим отдыха и труда, а также питание. Немаловажное значение имеет своевременная санация хронических очагов инфекции, способных привести к патологиям мышечных и суставных тканей. Соблюдение всех врачебных рекомендаций и забота о собственном здоровье значительно снижает риск развития фиброматоза и других заболеваний суставов.
Даже незначительные нарушения самочувствия могут приносить дискомфорт. Если не разгибается палец на руке, то теряется функциональная способность всей кисти, и снижается активность мелкой моторики. Правильно провести дифференциальный диагноз и порекомендовать адекватное лечение сможет только опытный специалист.
Причины нарушения движения пальца руки
Невозможность пальцев сгибаться в кулак и разгибаться спровоцирована перечисленными ниже факторами:
- Неврит ульнарного нерва. Представляет собой патологию, возникающую вследствие механической травмы локтя или проникающей раны предплечья. Реже причиной становится токсическое воздействие непосредственно на нервы руки. Мышцы этих участков постепенно атрофируются. Мизинец на руке перестает сгибаться, образуется так называемая «когтистая лапа». Иногда процесс охватывает безымянный палец.
- Переломы руки, когда вывихнут сустав кисти. Вследствие этого возникает воспаление, после которого остается массив фиброзной ткани, мешающий пальцам свободно двигаться в суставных поверхностях. Боль и припухлость распространяется на здоровые суставы. Чаще это бывает у малышей и подростков.
- Подагра. Это метаболическое нарушение возникает у людей старшего возраста и характеризуется нарушением обмена солей мочевой кислоты. Боль нарастает во время сна, поскольку тогда уменьшается отток крови, вредные метаболиты застаиваются и откладываются в суставных полостях кистей рук. Пальцы при этом плохо сгибаются и болят.
- Острое нарушение мозгового кровообращения. При инсульте повреждаются двигательные нервные центры, которые регулируют деятельность мышц всего тела. Пальцы не только перестают выполнять движения, но и не могут ощущать боль, температуру и прикосновения. Чаще этот процесс односторонний.
- Остеоартроз. Дегенеративно-дистрофические процессы в суставе меняют его функциональную способность и сопровождаются сильными болевыми ощущениями.
Более редкие причины
Туннельный синдром
В основном поражает мизинец, часто только односторонне, на правой или левой руке. Возникает у людей определенного рода деятельности, у которых профессия связана с необходимостью выполнять однообразные движения при неправильном положении костей кисти. Болезнь всегда сопровождается болевыми ощущениями и онемением тыла ладони. Боль усиливается в ночное время. Отсутствие движений пальцем свидетельствует о запущенных стадиях заболевания.
Ростовая боль
Чаще возникает у детей младшего и среднего школьного возраста. Зоны роста у них еще не закрыты, поэтому возможна аномальная реакция на быстрое увеличение мелких трубчатых костей. Наблюдаются такие признаки:
- болевые ощущения, которые усиливаются ближе к ночи,
- боль начинается внезапно, и так же проходит.
Беременность
Онемение, нарушение сгибания и разгибания пальцев часто связано с дефицитом микроэлемента — кальция. Он в большом количестве поступает в организм формирующегося плода для построения его опорно-двигательного аппарата, исчезая из кровеносного русла матери. Особенно выражено состояние дефицита в течение месяца перед родами.
Синдром канала Гийона
Представляет собой сдавливание локтевого нерва при его выходе из канала запястья. Симптоматика аналогична той, что описана для синдрома карпального канала, просто повреждается другой нерв, а страдает большой и/или средний палец. Наблюдаются такие проявления:
- онемение пальцев,
- ощущение покалывания,
- боли и т. д.
Другие симптомы из-за которых палец на руке не разгибается
Отсутствие свободного сгибания и разгибания пальцев верхних конечностей сопровождается болевыми ощущениями в них. При любой патологии, вызвавшей это нарушение движений, возникает припухлость и покраснение суставных поверхностей вследствие возникшего в полости сустава воспаления. А также меняются показатели общего анализа крови. Растет количество лейкоцитов, С-реактивного протеина и скорости оседания эритроцитов (СОЭ), что указывает на острый воспалительный процесс.
Если не сгибается палец при беременности, это практически всегда будет сопровождаться снижением уровня кальция в крови ниже 1,5 ммоль/л.
Что делать, если палец не гнется до конца?
Существуют консервативные и оперативные методики лечения описанный патологии. Все они тесно связаны с патогенетическим фактором, вызвавшим появление такого состояния:
- Если возникновение заболевания было спровоцировано характером трудовой деятельности, работу меняют, или снижают ее интенсивность. В перерыве обязательно выполняют специальные комплексы упражнений для пальцев кисти.
- Если болезнь была вызвана синдромом канала Гийона, на запястье накладывают бандаж, который укрепляет его и обеспечивает покой. Благодаря ему ночью кисть не сгибается.
- В каждом из случаев назначают нестероидные противовоспалительные препараты (НПВС): «Нимесил», «Диклофенак», «Кетопрофен», «Мовалис», «Индометацин», «Целекоксиб».
Оперативное лечение пальца, который не выпрямляется
Оперативно приходится лечить при декомпенсации патологического состояния пальцев кисти. Проводится местная анестезия с помощью «Лидокаина». Надрез делают на ладонной поверхности, создавая доступ к связке. Ее разрезают скальпелем и добираются до локтевого нерва. Уменьшается давление в канале. Связку сшивают таким образом, чтобы болезнь не имела шансов рецидивировать. Со временем это пространство выполняется рубцовой тканью. Период реабилитации длится не менее месяца. Все это время придется носить бандаж. Более эффективной реабилитация будет при занятиях лечебной физкультурой и применении физиотерапевтических методик восстановления функций пальцев кисти.
В пожилом возрасте довольно часто встречаются проблемы с потерей подвижности суставов на пальцах рук. Однако и молодые люди нередко сталкиваются с подобной патологией. Если не разгибается палец на руке, это сильно влияет на качество жизни человека. Когда синдром сопровождается болезненностью, то становится невозможным взять в руки даже легкий предмет. Для полноценного лечения проблемы необходимо выявить фактор, спровоцировавший патологический процесс, и провести соответствующую терапию.

Причины данной патологии
Выделяется ряд причин, которые могут привести к тому, что не разгибается палец на руке. Чаще всего подобная патология появляется по причине травмирования конечностей. Палец может разгибаться с усилием или не разгибаться совсем.
Вывих может произойти при падении, на фоне резкого удара, спазма или сокращении мышц. Наиболее заметным симптом становится, когда плохо разгибаются пальцы руки.
Отличительные признаки недуга
Отличительными чертами патологии являются следующие признаки:
- Интенсивный болевой синдром.
- Деформация сустава.
- Отечность и изменение оттенка кожи в пораженной области.
- Ухудшение или полная потеря подвижности пальца.
Еще одна распространенная патология, которая приводит к потере подвижности пальцевого сустава, – синдром вибрационной болезни. Ею страдают работники профессий, связанных с вибрацией, например водители, бурильщики, резчики камней и т.д.

Современные молодые люди часто обнаруживают у себя туннельный синдром. Наиболее подвержен этому заболеванию мизинец на правой руке. Объясняется появление патологии неправильным положением кисти руки при работе за компьютером.
Часто причиной того, что не разгибается палец на руке, становится перелом пальца. При некорректном лечении пальцы теряют подвижность. Чаще всего ломается указательный палец на правой руке.
Именно по этой причине иногда у ребенка не разгибается палец на руке.
Выделяется также ряд патологических состояний, при которых теряется возможность разгибать фаланги пальцев. Наиболее частые случаи в медицинской практике описаны далее.
Артрит как причина того, что не разгибается палец
Данное заболевание помимо воспаления суставов сопровождается также снижением их подвижности. Это приводит к тому, что не разгибаются пальцы рук по утрам. Патология не возникает самостоятельно, а является осложнением другого заболевания. При артрите наблюдаются такие симптомы, как усиление боли при переменах в погодных условиях, хруст в суставах, слабость кистевых мышц и воспалительный процесс.

Стенозирующий лигаментит
Данный патологический процесс сопровождается блокировкой конечности в одном фиксированном положении. Основным симптомом заболевания является полная потеря подвижности пораженного сустава. Довольно часто лигаментит является осложнением эпикондилита или артроза.
Остеоартроз
Заболевание может протекать в латентной форме на протяжении длительного времени. Симптомы появляются при прогрессировании патологии. На начальном этапе возникает преходящий дискомфорт в области суставов. По мере развития заболевания возникают такие симптомы, как хруст при движении, деформация сустава, болезненность при сгибании и разгибании. Остеоартроз локализуется в нескольких конечностях, не поражая оставшиеся.
Контратура Дюпюитрена
Заболевание поражает сгибательные сухожилия. Ладонь при этом приобретает нехарактерную плотность и жесткость, руки деформируются. Заболевание распространяется на нескольких пальцах, однако в особенно тяжелых случаях может поражать всю кисть. Патологический процесс развивается медленно, сохраняя определенную подвижность суставов по ограниченной амплитуде.
Защемление нервных окончаний
Болезненность в данном случае отсутствует, и палец сгибается, однако только с помощью другой руки.
Кроме того, потеря подвижности пальца может сопровождать такие заболевания, как синдром Рейно, подагра и теносиновит.

Диагностика данной патологии
Если не разгибается палец на руке – средний, указательный или большой, при этом возникает болезненность, необходимо обратиться за помощью к врачу. Так как выявить причину патологии бывает непросто, начать обследование необходимо с терапевта. Специалист собирает анамнез, назначает обследование и направляет пациента к более узкоквалифицированным медикам. Это могут быть следующие специалисты:
- Ревматолог помогает диагностировать заболевания, связанные с нарушением соединительных тканей.
- Невропатолог выявляет защемления нервных окончаний.
- Хирург поможет в случае подозрения на необходимость проведения операции.
Врач на основании собранного анамнеза характеризует патологический процесс и назначает дополнительное обследование:
- Ультразвуковое исследование. Позволяет определить наличие деформации суставов.
- Рентгенологическое исследование. Дает возможность получить изображение пораженного сустава в трех проекциях.
- Компьютерная томография. Показывает любые изменения в тканях больного сустава.
- Магнитно-резонансная томография. Это самый надежный и информативный метод диагностики суставных проблем.
- Электроспондилография. Дает возможность выявить функциональные проблемы пораженного пальца.
- Внутрисуставная пункция. Данная манипуляция назначается при необходимости устранения скопившейся жидкости, а также для введения препаратов в пораженный очаг.
- Кожная биопсия. Используется для проведения дифференциального диагноза.
Если не разгибается большой палец на руке, назначается также исследование крови и мочи. После уточнения диагноза на основании результатов обследования назначается соответствующее лечение.
Итак, если не разгибается палец на руке, что делать?

Медикаментозное лечение данного недуга
Важно установить причину этого явления, так как лечение будет направлено на ее устранение. Как правило, применяется комплексная терапия, направленная также на облегчение состояния пациента.
Для купирования болевого синдрома назначаются различные нестероидные противовоспалительные препараты, такие как «Индометацин», «Ибупрофен», «Диклоген», «Отрофен» и другие.
Если воспаление носит тяжелый характер и не снимается обычными средствами, врач может принять решение об использовании препаратов на основе кортикостероидов. Это может быть «Преднизолон» или «Дипроспан». В некоторых случаях может вводиться новокаин.
Все перечисленные лекарственные средства направлены на снятие симптомов. Они устраняют боль и купируют воспалительный процесс, повышают подвижность. Однако данные препараты не являются основой терапевтической схемы и используются как дополнительные средства.

Физиотерапевтические методы лечения патологии
Главная задача физиотерапии в случае потери пальцем подвижности – улучшение кровоснабжения пораженной конечности, а также разогрев для снижения интенсивности болевого синдрома. Назначенные процедуры помогают снять отечность и воспаление, ускорить восстановительный процесс в тканях хрящей. Наиболее распространенными методами физиотерапии для лечения суставов являются:
- Лазерная терапия.
- Электрофорез.
- Магнитотерапия.
- Восковые или парафиновые ванночки.
- Лечебная гимнастика.
- Массаж.
В период реабилитации следует постоянно менять метод лечения или использовать несколько процедур. Это позволит избежать привыкания организма и повысить эффективность лечения.
Лечебный массаж находится на одном из первых мест в программе реабилитации. Предоставить выполнение процедуры лучше специалисту, однако и сам пациент может проводить массаж до трех раз в сутки.
Электрофорез проводится с использованием различных препаратов. Данная физиопроцедура способствует нормализации соединительных тканей, что особенно актуально при артрозе. Воздействие происходит электрическим и тепловым способом.
Если палец удается согнуть, а разогнуть не получается, применяется специальная лечебная гимнастика, цель которой — повышение суставной подвижности. Перед гимнастикой можно подержать пальцы в теплой воде.
При проблемах в суставах следует обратить особое внимание на питание. Оно должно быть обогащено витамином В6, который содержится в рыбе, орехах и чесноке.
Правила, которых следует придерживаться
Специалисты рекомендуют проводить профилактику суставных заболеваний и стараться избегать получения травм и растяжений. С этой целью врачи советуют придерживаться следующих правил:
- Своевременно проводить лечение любых инфекционных поражений организма.
- При выявлении симптомов простуды соблюдать постельный режим.
- Закалять организм для повышения выносливости к негативному окружающему воздействию.
- Обогатить рацион продуктами с высоким содержанием кальция.
- Не переохлаждать конечности.

Отзывы
Что касается отзывов о лечении, то по большей части в интернете встречаются отклики тех, у кого неподвижность пальца была обусловлена травмами. В данном случае лечение заключалось в накладывании гипса или эластичной повязки. В период реабилитации такие пациенты проходили физиопроцедуры и выполняли специальные упражнения. В большинстве случаев подвижность пальцев после травмы благополучно восстанавливалась.
Пациенты, у которых не разгибается палец на руке по причине необратимых суставных изменений, проходят более серьезное лечение. Им назначается прием нескольких препаратов, а также гимнастика, массаж и физиопроцедуры. Однако далеко не во всех случаях терапия дает стопроцентное выздоровление. Многие находятся на пожизненном лечении, регулярно принимая курсами различные препараты и проходя профилактическое обследование.
Мы рассмотрели, почему не разгибаются пальцы на руках.
Не разгибаются пальцы на руках: что делать и чем лечить, не разгибается средний палец и мизинец
Многие люди замечают, что по утрам у них не сгибаются пальцы рук, наблюдают болезненные ощущения в кисти, онемение и другие недомогания. Некоторые списывают это на плохой сон. Но нередко патология указывает на заболевания сухожилий кисти руки. Часто на первой стадии заболевания появляется щелкающий звук и стеснение подвижности при сгибании/разгибании пальца. На второй стадии палец разгибается, но для этого нужно приложить усилие. На третьей стадии палец «заклинивает», становится неподвижным, его невозможно распрямить.
Рассмотрим, каковы причины таких состояний и как правильно их лечить.
Основные причины
Факторы появления подобной проблемы недостаточно изучены. Врачи, предполагают у взрослых пациентов к патологии сухожилий приводят:
- Травмы конечности, после которых пальцы рук плохо разгибаются.
- Профессии, связанные с вибрациями. Например, бурильщики, водители поездов метрополитена, сварщики, каменщики и другие часто замечают, что плохо сгибается средний палец на руке.
- Профессии, связанные с ручной работой или активной работой на компьютере. Сюда относятся программисты, экономисты, бухгалтеры, дизайнеры, писатели, фотографы, массажисты и т.д. Многие отмечают, что мизинец на руке не разгибается.
- Возрастные причины, связанные с гормональной перестройкой организма. В связках становится меньше коллагена, уменьшается их эластичность, что приводит к контрактуре ладони. Отмечается деформация рук, жесткость ладоней. Заболевание протекает медленно, подвижность в суставной сумке ограниченная.
Причины, связанные с костями, суставами и мышцами
К ним относят системные заболевания:
- Артрит с воспалением суставов, часто сопровождающийся сильнейшими болями. У таких пациентов по утрам не сгибаются пальцы рук, люди метеозависимы, боль усиливается при смене погодных условий.

- Стенозирующий лигаментит, при котором происходит фиксирование пальца в одном положении вследствие поражения сухожилия.
- Защемление нервных окончаний. При этом болей нет, но двигать пальцами получается только при помощи второй руки.
- Контрактура Дюпюитрена (ладонный фиброматоз) – заболевание, в процессе которого происходит рубцовое перерождение ладонных сухожилий. Из-за разрастания соединительной ткани сухожилия укорачиваются, разгибание одного или нескольких пальцев ограничивается.
- Ревматизм и другие воспалительные процессы, которые не лечили.
- Атеросклероз, сахарный диабет, болезни щитовидной железы в стадии обострения.
Другие причины
Кроме перечисленных причин выделяют генетическую предрасположенность, врожденное или наследственное обоснование. У детей это заболевание встречается с 1 года жизни до 3 лет и исключительно на больших пальцах кистей рук.
Объяснение этому факту не найдено. Первая стадия, когда палец «щелкает», часто протекает незамеченной. Родители обнаруживают ее в тот момент, когда палец на руке согнулся и не разгибается.
Когда обращаться к врачу
Современные методы диагностики выявляют болезнь на начальной стадии, при возникновении первых щелчков и минимальном ущемлении сгибания.
Важно! Наличие припухлости и покраснения показывает, что в суставе имеется воспаление и требуется немедленная консультация врача. Чтобы не допустить прогрессирования процесса, лечение проводят незамедлительно.
Диагностика заболевания заключается в осмотре и сборе анамнезе пациента. Врач визуально оценивает, насколько зафиксирован палец, слушает «щелчки» или отсутствие, проводит пальпацию на наличие болевых ощущений, отеков. Делают рентген, чтобы подтвердить диагноз.
В некоторых случаях назначают дополнительные методы обследования:
- компьютерную томографию для выявления изменения в тканях;
- ультразвуковое исследование для выявления деформации сустава;
- магнитно-резонансную томографию для комплексной оценки тканей и сустава;
- электроспондилографию для выявления функциональных проблем пораженного пальца;
- внутрисуставную пункцию назначают при необходимости устранения скопившейся жидкости, а также для введения препаратов в пораженный очаг.
Если вы обнаружили у себя проблемы со сгибанием пальцев или плохо разгибается средний палец на руке, обращайтесь хирургу или ортопеду-травматологу. Чем и как лечить, скажет лечащий врач.
Методы лечения
Что же делать если не сгибается палец на руке? В большинстве ситуаций лечение начинают с консервативных методик, если стадия болезни не критичная.
Используют следующие подходы:
- гимнастические упражнения, подобранные врачом;
- массаж рук пневматического типа;
- прогревающие процедуры или ванны с лечебными травами;
- прикладывание льда по утрам;
- перерыв от однообразных ручных занятий на месяц;
- ЛФК и физиотерапию.
Медикаментозное лечение
Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов. Они оказывают обезболивающее, жаропонижающее и противовоспалительное действие. К таким препаратам относятся «Ибупрофен», «Кетопрофен», «Диклофенак натрия», «Пироксикам», «Флурбипрофен», «Индометацин» и многие другие, схожие по составу и действию.
Дозировку в первые сутки назначают минимально возможную и смотрят за реакцией пациента. В следующие два-три дня дозу повышают. Как правило, терапевтический эффект заметен в течение 7-10 дней.
Помимо лекарственных средств для приема внутрь, назначают мази для наружного применения: «Диклофенак», «Найз», «Хондроксид», «Фастум-гель», «Вольтарен эмульгель» и ряд других препаратов с аналогичными свойствами. Наносят мазь два-три раза в день в небольшом количестве на пораженный участок легкими массажными движениями. Длительность лечения – 10-14 дней.
Во время приема медикаментов пациент должен находиться под наблюдением лечащего врача. При выявлении недомоганий, аллергических реакций, других побочных эффектах врач сменит препарат или отменит его вовсе.
Хирургия
Если медикаментозное лечение не приносит ощутимых результатов или уже невозможно, лечащий врач порекомендует хирургическое вмешательство.
В зависимости от заболевания проводят следующие операции:
- Лигаментотомию выполняют в стационаре под местным наркозом. Хирург делает разрез 1-2 сантиметра в районе проблемного сустава и удаляет пораженные ткани. Накладывают швы на 2-3 недели. В больнице пациент находится 3-4 дня. Это время проведения операции и послеоперационного пребывания. Швы снимают через 7-10 дней. При необходимости проводят физиотерапевтические процедуры.

- Метод Шастина, который проводит сам доктор – Шастин Николай Павлович. Врач разработал и запатентовал прибор, с помощью которого делает операцию. Проводит он ее лично, бесплатно в стенах детской Филатовской больницы. Медсестра плотно фиксирует руку ребенка на специальном столе, делает местную анестезию. Врач делает прокол своим прибором. Медсестра накладывает давящую повязку. Операция малокровная, быстрая – 5-10 минут. Через сутки повязку снимают и обрабатывают ранку зеленкой. Практически сразу после проведения операции палец полноценно функционирует и не требует дополнительных физиопроцедур, мазей, шин и другого.
- Артродез – это хирургическая операция, нацеленная на полное обездвижение пораженного сустава, который не поддается терапевтическому лечению и не подлежит замене путем эндопротезирования. Важно понимать, что это крайний случай, когда другие методы не эффективны. Отсутствие трения останавливает разрушение сустава и снимает болевой симптом. Но после обездвижения сустав навсегда срастается в одном положении.
- Апоневрэктомия – иссечение рубцово-измененной ткани и восстановление полного объема движений в суставах. Проводится обычно в тяжелых случаях контрактуры Дюпюитрена.
Физиотерапия
После операции пациентам часто назначают массаж и физиопроцедуры. Массаж выполняет специалист. В сеансе насчитывают порядка 10 упражнений. Процедуру выполняют без допуска болевых ощущений, с применением специальных масел. Курс массажа составляет 10-12 сеансов.
В местной поликлинике пациенту назначают физиотерапию, которая улучшит микроциркуляцию крови в пораженном месте. В зависимости от ситуации применяют:
- Электрофорез с применением препаратов «Лидаза», «Трилоном Б» или 3% раствором KI. Делают уколы «Гидрокортизона» под кольцевидную связку. В домашних условиях рекомендуют аппликации с «Диоксидином».
- Прогревание. В больнице или поликлинике прогревание делают на специальном оборудовании 10-12 сеансов. В домашних условиях применяют сухой компресс с разогретой морской солью, помещенной в мешочек.

- Лечебные ванночки по различным рецептам. Суть заключается в том, что готовят отвар с травами, корнями или листьями. Далее в этом отваре выдерживают пораженную конечность или делают компрессы и примочки.
- Грязевые аппликации. Применимы как на базе стационара, так и в домашних условиях. В стационаре в отделении грязетерапии больному делают аппликацию на пораженный участок на 30-40 минут, 10-12 сеансов. В домашних условиях разводят смесь сухой глины (грязи) до консистенции густой сметаны, наносят в виде компресса под целлофан на больное место на 1-2 часа.
- Нанесение лечебных масел. Это сделают как на массаже, так и самостоятельно в домашних условиях.
- Парафинотерапия. В стационаре делают обертывания пораженного участка. Дома можно самостоятельно расплавить свечи на медленном огне при температуре 60-65 градусов. Нанести чуть остывший парафин ровным тонким слоем на кисть, таким образом получив «парафиновую перчатку». Поместить руку в тепло (под шерстяной платок или плед) на час. После процедуры руку натереть маслом, мазью или настойкой.
Отдельно выделим лечение пиявками – гирудотерапию. Она относится к нетрадиционным методам оздоровления и лечения человека, при котором используют те же меридианы и точки, что и в иглорефлексотерапии.
Количество постановок пиявок на больную конечность определяется тяжестью заболевания. Его длительное использование дает стойкий и долговременный эффект.
ЛФК
Если массаж должен делать профессионал, то лечебную гимнастику выполняют в домашних условиях. Каждое упражнение повторяют в течение 20-30 секунд:
- Локти упереть в стол, поднять ладони вверх и потрясти кистями.

- Сложить руки в жесте мольбы на уровне груди, крепко прижать руки друг к другу. По очереди давить пальцами одной руки на пальцы другой. Запястье немного отклонять, руки не разводить.
- Поза та же. Пальцы вместе – разводить запястья в стороны и возвращать в исходное положение.
- Поднять руки вверх и потрясти ими.
- Поза мольбы, разводить пальцы в стороны.
- Упереть руки в стол, сделать вращение кистями в разные стороны.
- Играть пальцами на дудочке.
Методы профилактики согнутых пальцев
Если у вас наследственная предрасположенность, то следует соблюдать щадящий режим труда, регулярно разминать пальцы, делать самомассаж и гимнастику кистей рук.
Если вы работаете за компьютером или заняты другим ручным трудом, полезно делать упражнения для кистей рук, следить за наличием посторонних щелчков и шумов при движении пальцами.
По возможности нужно уменьшить нагрузки на руки, сменить профессию, давать отдыхать пальцам в течении рабочего дня, делать курсы массажа по 2-3 раза в год. Важно избегать переохлаждения конечностей. Также в качестве профилактики рекомендуется есть больше продуктов, содержащих кальций.
Заключение
При первых симптомах болезни следует незамедлительно обратиться к ортопеду или хирургу. Современные методы диагностики определяют причину неприятных ощущений. Врач назначит комплекс мероприятий для устранения боли в суставах пальцев и восстановления подвижности.
Важно начать лечение своевременно, чтобы не допустить хирургического вмешательства. Но нужно понимать, что ни один из методов не исключает вероятность рецидива и развития болезни на других пальцах или второй руке. Необходимо соблюдать бдительность, чтобы вовремя заметить повторное развитие заболевания.
Почему не сгибаются большие пальцы на руках, методы диагностики, лечения, профилактики и возможные осложнения
Контрактура большого пальца – ограничение движений в суставе, которое может привести к серьезным осложнениям при несвоевременном лечении. В статье мы разберем, почему не сгибается большой палец на руке.
 Контрактура
КонтрактураВнимание! В международной классификации болезней 10-го пересмотра (МКБ-10) контрактуры обозначаются кодами M24.5, M62.4 и T79.6.
Причины
Причин того, почему по утрам не сгибаются пальцы, может быть много. В большинстве случаев причиной контрактур являются воспалительные и дегенеративные заболеваний суставов.
Артрит
Псориатический артрит (аббревиатура: ПА) является воспалительным заболеванием суставов, относящихся к группе спондилоартритов. Эти заболевания можно отличить от других ревматических заболеваний из-за отсутствия ревматоидных факторов и конкреций.
 ПА
ПАПримерно у 60% людей с ПА контрактуры появляются спустя много лет после поражений кожи, но примерно в 10% суставы поражаются в начале болезни, а типичные изменения кожи отсутствуют. Симптомы ПА могут возникать в любом возрасте, однако, как правило, заболевание развивается у людей в возрасте от 35 до 55 лет.
ПА чаще всего поражает небольшие суставы пальцев рук и ног. Характерной особенностью ПА является так называемый дактилит, прикотором все суставы и мягкие ткани пальца воспаляются и опухают.
В некоторых случаях могут пострадать даже большие суставы – колени, бедра или плечи, а также позвоночник. Боль в суставах и припухлость приводят к значительным ограничениям, поэтому пациенты неспособны справляться с повседневными задачами. Если не лечить ПА, он может привести к разрушению сочленений и необратимым деформациям костей.
Симптомы возникают ночью и рано утром после сна. Помимо боли и ограниченной подвижности, болезнь приводит к психологическому дискомфорту, который может привести к депрессии и социальной изоляции.
Контрактура Дюпюитрена
Вначале болезнью Дюпюитрена проявляется небольшим узелком на ладони – ненавязчивой гипертрофией, как правило, у основания сустава мизинца или безымянный палец. Позже пораженные пальцы теряют способность растягиваться, поэтому функция руки сильно ограничивается. Болезнь названа в честь французского хирурга Дюпюитрен. Лечение включает инъекционную терапию и хирургическое вмешательство.
Болезнь чаще всего возникает в пожилом возрасте. Мужчины заболевают контрактурами раньше, чем женщины. В Центральной и Северной Европе, а также в Северной Америке заболевание широко распространено с частотой от 2 до 42%.
Причины возникновения контрактур до конца не изучены, однако многие ученые предполагают, что ключевую роль в развитии болезни играет наследственная предрасположенность. Возникновение болезни Дюпюитрена в литературе часто связано с другими заболеваниями, такими как диабет.
Контрактура Дюпюитрена обычно развивается медленно и безболезненно, часто в течение многих лет. Маленький узелок со временем приводит к утолщению и затвердеванию ткани в области ладони. Ткань теряет эластичность, что приводит к серьезному ограничению амплитуды движений пальца, они не сгибаются в кулак и лечение затрудняется. Кожа и суставная капсула могут со временем сокращаться, а функция нервов и кровеносных сосудов ухудшается при компрессии.
Курс болезни варьируется в широких пределах. Иногда болезнь прогрессирует очень быстро и сопровождается тяжелыми структурными изменениями. На любой стадии болезни может возникнуть спонтанная ремиссия.
Болезнь часто встречается на ладонях, маленьком, среднем пальце, указательном и большом пальцах. В очень редких случаях болезнь поражала соединительную ткань полового члена (болезнь Пейрони).
Болезнь Дюпюитрена, Леддерхоза и Пейрони относят к группе фиброматозов. Общими для всех трех расстройств являются доброкачественные, медленно растущие пролиферации соединительной ткани. В отдельных случаях может наблюдаться быстрый и агрессивный рост ткани. Состояние приводит к тому, что суставы становится невозможным разгибать или сгибать. Сухожилия начинают болеть, а конечности изгибаться.
Важно! Если во время беременности или ребенку становится плохо, нельзя принимать препараты без консультации специалиста. Необходимо быстро обратиться к специалисту. Самостоятельные шаги могут привести к плохим последствиям.
Диагностика
Вначале врач изучает историю болезни и проводит физический осмотр. Анализы крови и методы визуализации часто могут подтвердить или исключить ревматоидный артрит. Кожная сыпь оценивается дерматологом (дерматологом).
Воспаление или инфекция отражается в лабораторных показателях в виде увеличения скорости оседания эритроцитов (СОЭ), повышения C-реактивного белка (СРБ) и аномалий количества белых кровяных клеток. Анализ на АЦЦП проводится при подозрении на РА. Антитела к антиядерным антигенам анализируются при подозрении на системную красную волчанку. Другие специфические аутоантитела встречаются при прогрессирующих заболеваниях – склеродермии или васкулите.
 Васкулит
ВаскулитНапример, пациенты с болезнью Бехтерева часто имеют HLA-B27 в крови; HLA обозначает антиген лейкоцитов человека.
Ультразвуковые изображения высокого разрешения и рентгеновские лучи используются для выявления изменений суставов. Магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) помогают точно локализовать поражения. При подозрении на склеродермию врач смотрит на самые маленькие сосуды под специальным микроскопом (капиллярная микроскопия для ногтей). Артроскопия помогает не только выявлять, но и лечить суставные болезни.
Лечение, когда не разгибается палец на руке
В начале лечения артрита применяют нестероидные противовоспалительные препараты (НПВП). Препарат этой группы применяются при ревматоидном, псориатическом и подагрическом артрите, поскольку они снимают боль и воспаления в суставах. НПВП действуют на симптомы, а не на причину болезни. К ним относятся Диклофенак и Ибупрофен.
Если эти препараты не улучшают симптомы в достаточной степени, назначают глюкокортикоидные средства. Кортизон (стероидное средство) уменьшает быстро и эффективно воспаление, однако имеет много побочных эффектов.
В клинической практике применяют Циклоспорин или Метотрексат, однако иногда назначают быстродействующие и сравнительно хорошо переносимые биологические препараты. Обе группы препаратов помогают уменьшить воспаление и болевые ощущения.
 Циклоспорин
ЦиклоспоринНе существует методов лечения контрактуры Дюпюитрена. Превентивные меры также не существуют. На последних стадиях болезни назначают хирургическое вмешательство, а также инъекционную терапию. Врач проводится фасцитомия и фасциэктомия, которые помогают вернуть подвижность пальцам.
В ходе операции хирург пытается выборочно удалить узелки. Для этого требуется более широкое вмешательство, которое сопряжено с типичными операционными рисками (инфекции, кровотечения, повреждения нервов).
В зависимости от формы процедуры проводится различие между полным удалением пораженной ткани с удалением сухожильной пластинки ладони (полная фасциэктомия) или выборочным удалением пластинки и видимой ткани (выборочная фасциэктомия). Сложная хирургическая процедура выполняется только в крайних случаях. После операции частота рецидивов (частота обострений болезни) через 5 лет составляет 20-40%.
Важным для успеха любой процедуры является не только подходящая техника, но и правильное время. С одной стороны, хирургическое вмешательство не должно выполняться до тех пор, пока не появятся значительные функциональные ограничения. С другой стороны, слишком долгое ожидание связано с риском возникновения осложнений.
После процедуры требуется правильная реабилитация. Последовательная реабилитационная терапия улучшает прогноз болезни.
Варианты лечения, которые могут оказывать недоказанный положительный эффект, если не сгибается до конца палец:
- ультразвуковая терапия;
- ударно-волновая терапия;
- высокие дозы витаминов;
- внутримышечное введение кортизона;
- N-ацетил-L-цистеин;
- местное применение гепарина и верапамила;
- лекарства (например, антиэстрогены, интерфероны, химиотерапевтические средства).
 Гепарин
ГепаринПрофилактика
Профилактика зависит от основного заболевания. Рекомендуется регулярно заниматься аэробными тренировками и правильно питаться.
Совет! Если не разгибается палец, возникает лихорадка, щелчок или резко становится больно в правой, а также левой стороне требуется обратиться к врачу.
В домашних условиях заниматься самолечением (делать упражнения, принимать народные средства) не рекомендуется. Правильный диагноз может поставить только квалифицированный специалист. Если проблемы с разгибанием или сгибанием вызваны травмой (вывихом, переломом костей, ушибом, ударом), рекомендуется обратиться за первой медицинской помощью.





Добавить комментарий