Диета при обострении хронического холецистита
Диета при холецистите
Важным этапом лечения считается диета при холецистите, которая направлена на снижение потребления продуктов с холестерином и увеличение количества клетчатки. Программа диетотерапии составляется индивидуально в зависимости от тяжести и стадии заболевания. От пациента требуется разделить суточный рацион на 5-6 приемов пищи, три из которых будут наиболее плотными. Дробное питание предупреждает застой желчи, снижает болевой синдром и улучшает пищеварение.
Воспаления в желчном пузыре или желчных протоках выявляется у 10% населения. Холецистит неприятен болезненными ощущениями и чреват серьезными последствиями. Помимо образования камней, заболевание опасно закупоркой желчных каналов, что нарушает желчеотток, грозит перитонитом и даже смертью.
Хроническое и острое течение холецистита определяется сильными болями справа, горькой отрыжкой, тошнотой и желтоватым кожным оттенком. Состояние пациента ухудшается после приема жареных и жирных блюд. Негативными факторами являются – повышенная масса тела, неправильное питание, чрезмерное увлечение алкоголем, переедание, наличие хронических инфекций, курение, беременность и наследственность.
Общие правила

- Питание при холецистите не должно быть полностью обезжиренным, так как небольшое количество жира необходимо нашему организму.
- У некоторых людей отдельные продукты вызывают боль в животе. Для их выявления рекомендуется вести пищевой дневник. В нём следует делать пометки, после каких продуктов возникает дискомфорт, и по возможности исключать их из рациона.
- Ограничения в жирной пище могут привести к потере веса. Если у вас значительное количество лишнего веса, худеть следует постепенно. Не рекомендуется терять больше 0,5-1 кг в неделю. В противном случае риск образования камней возрастает.
- После удаления желчного пузыря человеку нет необходимости следовать низкожировой диете.
Диета при холецистите в период обострения

Состояние острого холецистита отличается резким ухудшением самочувствия в сопровождении температуры, с рвотой и зачастую требует немедленной госпитализации.
Диета при обострении хронического холецистита является особо жесткой. С целью снижения нагрузки на органы желудочно-кишечного тракта первые два дня разрешены только ягодные, фруктовые напитки (компот, кисель), наполовину разбавленные водой. Как нельзя кстати придутся отвары шиповника, ромашки, мяты либо мелиссы, которые пьют в теплом виде. Следующие несколько дней следует питаться сугубо протертыми кашами и овощными супами. Актуальным будет употребление пищи малыми порциями с обильным питьем. Каши, супы готовят на молоке с водой (пропорция 1:1). Предпочтение отдается рису, овсяной и манной крупе. Среди овощей фаворитами остаются цветная капуста и брокколи. Для фруктового мусса/киселя подойдут спелые и сладкие ягоды. Разрешена минералка без газа, которую разводят кипяченой водой.
Рацион расширяется по мере выздоровления, наступающего ориентировочно ко второй недели диетотерапии. Пациенту не рекомендуется сразу устраивать «праздник живота», да и в некоторых случаях ограничения могут носить долговременный характер. Диета при холецистите периода обострения запрещает копчености, острые, жирные, пряные, не протертые первые блюда. Спровоцировать новую волну обострений и ослабить пищеварительную функцию способны бобовые, перловка, пшено, грибы, шоколадные изделия и сдобная выпечка.
Диета при хроническом холецистите
При заболевании требуется строго придерживаться стола №5 даже в период ремиссии для профилактики. Основные принципы диеты при хроническом холецистите :
- В первые три дня обострения есть нельзя. Рекомендуется пить отвар шиповника, минеральную воду негазированную, сладкий некрепкий чай с лимоном. Постепенно в меню вводят супы-пюре, каши, отруби, кисели, нежирное мясо пареное или вареное, рыбу, творог.
- Есть нужно порционно небольшими количествами не реже 4-5 раз за сутки.
- Следует отдавать предпочтение растительным жирам.
- Пейте побольше кефира, молока.
- Обязательно надо употреблять много овощей и фруктов.
- Что можно есть при хроническом холецистите? Подходят вареные, печеные, пареные, но не жареные блюда.
- При бескаменной форме хронической болезни можно съедать 1 яйцо в сутки. При калькулезной этот продукт надо исключить полностью.
Разрешенные продукты

При холецистите нужно выбирать такие продукты, которые снижают уровень холестерина в организме. К таким продуктам относятся крупы, орехи, рыба, растительное масло (лучше всего оливковое масло). Как ни странно, но при данном заболевании алког
Диета при холецистите, что можно есть при остром холецистите
- Что дает диета при холецистите
- Диетотерапия острого холецистита
- Принципы диеты при хроническом холецистите
- Что есть нельзя: запрещенные продукты
- Что разрешено потреблять в пищу?
- Примерное меню при хроническом холецистите
Диетотерапия является основой лечения и профилактики обострений при большинстве заболеваний пищеварительного тракта. Для людей с холециститом грамотно составленная диета становится основой лечения и профилактики повторных обострений. При этом ограничения касаются как состава продуктовой корзины, так и способа термической обработки, а строгость диеты зависит от стадии воспалительного процесса и формы заболевания.
Что дает диета при холецистите

Для многих людей с хроническим холециститом грамотно составленное повседневное меню с рациональными пищевыми ограничениями – это возможность предупредить появление многих проявлений заболевания и при этом получать все необходимые питательные вещества. С помощью диеты можно:
- не испытывать дискомфорта после еды;
- избежать болевого синдрома, чувства тяжести в правом подреберье и боку;
- предупредить повторное обострение холецистита;
- при сопутствующей желчекаменной болезни – замедлить процесс камнеобразования в желчном пузыре и желчевыводящих протоках;
- снизить риск вторичного поражения печени, связанного с выраженным застоем желчи;
- обеспечить нормальную работу всего желудочно-кишечного тракта.
При остром холецистите строгая диета помогает снять избыточную нагрузку с желчного пузыря. Ее комбинация с медикаментозной терапией способствует быстрому облегчению состояния, стиханию воспалительного процесса, гармонизации работы всей желчевыделительной системы. При этом также снижается риск развития вторичного панкреатита (воспаления поджелудочной железы), а это заболевание сопутствует холециститу не менее чем у 1\3 пациентов.
Диетотерапия острого холецистита
Острый холецистит и обострение хронического воспаления желчного пузыря требуют особого подхода к составлению пищевого рациона.
- В первые 1–3 дня при выраженном обострении с тяжелым болевым синдромом и сильной тошнотой врачом может быть назначено лечебное голодание, которое будет дополнять интенсивную медикаментозную терапию. При этом рекомендуется пить достаточно жидкости для предупреждения значительного обезвоживания. Если это невозможно, пациенту проводится инфузионная терапия (введение растворов внутривенно). Но при обострении калькулезного холецистита голодная диета может спровоцировать еще больший застой желчи с присоединением панкреатита, поэтому решение об отказе от приема любой пищи должен принимать только врач.
- В последующем на несколько суток рекомендуется так называемая «жидкая диета», когда пациент получает только жидкие и полужидкие блюда. Поначалу принимают только разведенные компоты, кисели, травяные отвары. Затем постепенно вводят полужидкие овощные супы-пюре, слизистые жидкие протертые каши на воде (предпочтительна рисовая, овсяная, манная). На 4-5 сутки разрешают некрепкие бульоны, нежирные кисломолочные продукты.
- По мере стихания признаков острого воспаления рацион постепенно расширяют, вводя паровые и отварные продукты из разрешенного списка.
После купирования обострения пациент переводится на стол №5 по Певзнеру, в этот период его диета уже соответствует питанию при хроническом холецистите.
Принципы диеты при хроническом холецистите

Диета при холецистите вне обострения – это сбалансированное, достаточно разнообразное, полноценное составу и калорийности меню. Оно соответствует лечебному столу №5 по Певзнеру.
Принимаемая пища не должна излишне стимулировать желчный пузырь и повышать риск образования в нем камней, что чревато приступом желчной колики. Поэтому человеку после перенесенного острого холецистита или при впервые диагностированном латентном (малосимптомном) хроническом холецистите придется пересмотреть свой рацион.
От некоторых продуктов и способов их готовки придется отказаться, причем эти ограничения должны быть не кратковременными. Диета при хроническом холецистите – это фактически образ жизни, оздоравливающее и профилактическое повседневное питание. Конечно, оно имеет свои особенности:
- Питание при холецистите должно быть дробным, рекомендуется 3 основных приема пищи и 2-3 перекуса. Такой режим позволит избежать переедания и «голодных» периодов, что обеспечит равномерность нагрузки на желчный пузырь.
- Принимать пищу желательно примерно в одни и те же часы. Это будет способствовать своевременному появлению аппетита и естественной подготовке пищеварительного тракта и желчного пузыря к поступлению питательных веществ.
- Меню должно включать все основные нутриенты (белки, жиры и углеводы), витамины и минеральные вещества. Общая калорийность рациона и баланс веществ составляются с учетом возраста, пола и физической активности. При этом жиры необходимо распределять достаточно равномерно между всеми приемами пищи.
- Из рациона полностью исключаются запрещенные продукты, даже при длительном отсутствии обострений. Некоторые продукты потребляются в ограниченном количестве, а при появлении дискомфорта после еды от них желательно отказаться. Погрешности в питании при холецистите чреваты перегрузкой желчного пузыря с развитием желчной колики или активацией воспалительного процесса.
- Пищу можно готовить на пару, путем варки, запекания (без образования корочки). Категорически запрещаются жарка и маринование. Тушение тоже нежелательно при частых обострениях, ведь при этом способе готовки образуется достаточно много экстрактивных веществ.
- Следует избегать переедания – как по калорийности, так и по объему порции.
- Необходимо пить достаточное количество воды, чтобы избежать сгущения биологических жидкостей (в том числе желчи).
При хроническом холецистите, питание не подразумевает голодания и потребления небольшого ассортимента продуктов. Это скорее разумные пищевые ограничения с сохранением питательной ценности и достаточного разнообразия рациона. В целом, диета при холецистите примерно такая же, как при панкреатите.
Что есть нельзя: запрещенные продукты
Что есть при холецистите – это основной вопрос людей, у которых был выявлены проблемы с желчным пузырем. Из рациона при этом заболевании рекомендуется исключить:
| ЧТО ИСКЛЮЧАЮТ | ПОЧЕМУ ИСКЛЮЧАЮТ |
|---|---|
| Любые копчености (промышленного и домашнего производства) | Оказывают желчегонное действие, что чревато обострением имеющегося хронического холецистита. |
| Жареные продукты, причем запрет касается и мясных, и овощных блюд. Не допустим и фритюр, в том числе для готовки десертных блюд. | Чрезмерно активируют ферментные системы, оказывают избыточное желчегонное действие |
| Острая пища, большинство специй и пряностей, продукты с эфирными маслами (цитрусовые, чеснок), хрен, редька, репчатый лук (без термической обработки). | Специи и пряности оказывают стимулирующее действие на работу пищеварительного тракта, что может спровоцировать нарушение моторики желчевыделительной системы и дисбаланс между секрецией и расходом желчи. |
|
Жирная пища. При холецистите рекомендуется исключить жирные сорта мяса (свинину, баранину, непостную говядину, гуся, утку), нутряной жир, сало, богатые холестерином субпродукты (мозги, печень, почки). Из рациона убирают творог выше 5% жирности, сливки, жирные молочные и кисломолочные продукты, мороженое (сливочное и пломбир), майонез, маргарин, авокадо, кондитерский масляный крем, орехи, козинаки, халву. Масла (сливочное, растительные) и желтки употребляются в ограниченном количестве. Сыры ограничивают, при этом предпочтение отдают маложирным сортам. |
Полноценное переваривание жиров возможно лишь с помощью желчи, которая обладает эмульгирующим действием и тем самым помогает ферментам поджелудочной железы действовать более активно. Поэтому все жирные продукты оказывают желчегонный эффект, их потребление чревато обострением холецистита. Избыток животных жиров в рационе также повышает вероятность образования холестериновых камней в просвете желчного пузыря. Но полностью исключать жиры из рациона нельзя, ведь они являются альтернативным энергии, необходимы организму для построения клеточных стенок, синтеза гормонов и ферментов. |
| Экстрактивные блюда (жирные, крепкие мясные и рыбные бульоны на первой воде, концентрированный капустный отвар). | Раздражают слизистую оболочку пищеварительного тракта и провоцируют избыточную секрецию прокининов – биологически активных веществ, активирующих моторику желчного пузыря и кишечника. Поэтому потребление крепких бульонов чревато развитием спазма шейки желчного пузыря и дисбалансом в работе желчевыводящих путей. |
| Свежий белый хлеб, выпечка на основе пшеничной муки высшего сорта, особенно из сдобного, кексового и песочного теста. | Неблагоприятно сказываются на работе кишечника и чрезмерно стимулируют активность поджелудочной, что вторично нарушает функционирование желчного пузыря. А некоторые виды теста содержат повышенное количество жиров, провоцирующих усиление желчеобразования. |
| Продукты с большим количеством щавелевой кислоты: шпинат, щавель, ревень, листовая горчица, кислица, майнгольд, клубника. | Могут провоцировать образование оксалатных камней. |
| Консервированные и маринованные продукты. | Чрезмерно стимулируют пищеварительную систему. |
| Грибы (в любом виде и любые сорта) | Тяжелы для переваривания, чрезмерно стимулируют желчеобразование. |
| Любые продукты, способствующие повышенному газообразованию в толстом кишечнике. К ним относят: свежую белокочанную капусту, бобовые, репу. | У большинства людей провоцируют усиление бродильных и гнилостных процессов в просвете толстого кишечника, что сопровождается метеоризмом. |
| Шоколад, концентрированный какао, крепкий кофе, крепкий чай, газированные напитки | Оказывают стимулирующее действие. |
| Алкоголь | Стимулирует желчный пузырь и при этом повышает вероятность развития желчных путей (дисбаланса в моторике разных отделов). |
При появлении сомнений, можно ли при холецистите есть определенные продукты, проконсультируйтесь у лечащего врача или диетолога.
Что разрешено потреблять в пищу?
Не стоит думать, что диета при холецистите – это однообразное по составу и вкусу питание. Вне обострения при этом заболевании разрешено потреблять в пищу достаточно много продуктов и блюд, правильного приготовления.
В рацион можно включать:
- Нежирные сорта мяса: курицу, индейку, телятину, крольчатину. Они могут готовиться целым куском или небольшими кусочками, в виде рубленых котлет (на пару или запеченных), биточков из фарша, запеканок, суфле. Разрешен отварной говяжий язык.
- Некоторые виды фабричных колбасных изделий: нежирную ветчину, молочные сосиски, колбасу типа Докторской (в натуральной оболочке).
- Рыба (нежирные сорта), обычно в отварном или запечном виде, в составе суфле или котлет.
- Морепродукты.
- Супы на нежирном мясном бульоне (желательно на втором, первая порция после закипания сливается), на овощном бульоне. При этом следует избегать использования так называемой «зажарки» овощей на масле в качестве заправки.
- Овощи (кроме входящих в список запрещенных) в свежем или приготовленном виде. При этом необходимо контролировать самочувствие и отказываться от продуктов, которые вызывают чувство тяжести в животе, вздутие и метеоризм.
- Творог (маложирный или нормальной жирности), нежирные кисломолочные продукты, молоко до 5 – 6% жирности.
- Все крупы, в том числе прошедшие частичную обработку (кус-кус, манная крупа, хлопья для варки).
- Яйца (куриные и перепелиные), при этом следует помнить о необходимости ограничения потребления желтков. Поэтому чаще всего блюда (омлеты, яичницу) готовят с использованием нескольких белков и 1 желтка. А при калькулезном холецистите, следует отказаться от желтков вообще.
- Фрукты, если они не провоцируют повышенное газообразование. Их можно потреблять в свежем и запеченном виде, а также в виде сухофруктов.
- Несвежий хлеб (слегка зачерствевший, 2–3–дневный), несладкие — несдобные сухари, галетное печенье.
- Напитки: некрепкие чаи разного состава, напитки на основе цикория или ячменя, неконцентрированные компоты, кисели, отвар шиповника.
Иногда, при хроническом холецистите, по согласованию с врачом в рацион вводят клетчатку в виде запаренных отрубей, что улучшает моторику кишечника и способствует гармонизации работы желчевыделительной системы.
Примерное меню при хроническом холецистите
Рацион при хроническом холецистите вне обострения может быть очень разнообразным. Из разрешенных продуктов готовится множество блюд, составляя меню на каждый день в соответствии с пищевыми привычками и предпочтениями.
Завтрак. Желательно включать каши различной густоты на воде или нежирном молоке, они могут быть подслащенными или несладкими. Можно дополнять их бутербродом с небольшим количеством сливочного масла и нежирного сыра. Каши можно чередовать с творожными запеканками, молочными супами на основе гречки или вермишели. Иногда можно потреблять творог.
Второй завтрак (перекус). Может состоять их фруктов (свежих, запеченных, в том числе с начинкой, в виде салата), порции творога, мясного или творожного суфле/запеканки, омлета (парового или запеченного).
Обед. Рекомендовано включать супы (с бульоном или пюрированные), приготовленное разрешенным способом мясо или рыбу с гарниром из круп или овощей, мясо-овощные запеканки, рагу.
Полдник. Это может быть фрукт, небольшая порция салата, суфле, сыр, кисломолочный питьевой продукт с галетами или сухариками, творог, тушеные овощи.
Ужин. Может состоять из овощных котлет, каши, отварной рыбы/мясного суфле/паровых котлет с небольшим количеством гарнира, омлета с овощами.
На ночь. Обычно рекомендуется стакан питьевого кисломолочного продукта (кефир, йогурт, простокваша, ацидофилин, бифидок).
Завершать прием пищи можно любым разрешенным напитком. В промежутках между едой следует пить достаточное количество чистой воды, при потреблении минеральных вод из них следует выпускать газ.
Диета при хроническом холецистите – это основной и действительно результативный способ профилактики. Соблюдение рекомендованных пищевых ограничений позволяет большинству людей с этим заболеванием не испытывать дискомфорта после еды и постепенно отказаться от приема лекарств.
Кроме того, такая диета помогает улучшить липидный состав крови: снизить уровень холестерина, уменьшить количество склеротических бляшек на стенках сосудов, что благотворно скажется на общем состоянии здоровья, станет профилактикой атеросклероза и связанных с ним сосудистых заболеваний.
Важно: перед применением ознакомьтесь с инструкцией или проконсультируйтесь с лечащим врачом.
Диета и питание при хроническом холецистите – что можно есть
Диета при хроническом холецистите составляет основу терапии подобного заболевания, поскольку одним из предрасполагающих факторов появления воспалительного процесса в желчном пузыре является нерациональное питание.
После того как на основании лабораторно-инструментального обследования доктор окончательно подтвердил диагноз, пациентам показано строгое соблюдение правил диетического стола №5. Однако при очередном приступе обострения стоит несколько дней придерживаться лечебного голодания. На протяжении трёх дней следует отказаться от какой-либо пищи, а пить разрешается только очищенную или минеральную воду без газа.
Врачи рекомендуют придерживаться нескольких строгих правил питания при хроническом холецистите. К ним стоит отнести:
- частое питание, до шести-семи раз в сутки. Есть нужно небольшими порциями и через равный промежуток времени. Это обуславливается тем, что в пищеварительных процессах участвует желчь, которая вырабатывается желчным пузырём. Если употреблять пищу редко, то она может застаиваться, что, в свою очередь, является благоприятной средой для увеличения численности болезнетворных микроорганизмов;
- по возможности кушать каждый день в одно и то же время. Это приведёт в норму отток желчи;
- соблюдение температурного режима блюд. Они не должны быть сильно горячими или чрезмерно холодными;
- тщательное пережёвывание пищи;
- приготовление блюд только максимально щадящими способами, в частности варить, пропаривать, тушить или запекать без добавления растительного или животного жира;
- полный отказ от спиртных напитков.
Суточный химический состав блюд в период обострения хронического воспалительного процесса состоит из:
- белков – не более 100 грамм, третья часть которых обязательно должна быть растительного происхождения;
- жиров – в объёме 70 грамм, половина из них животные;
- углеводов – примерно 500 грамм;
- сахара – не больше 6 чайных ложек;
- поваренной соли – не более 8-ми грамм;
- разрешённых напитков – 2,5 литра;
- калорийность блюд – 3200 килокалорий.
Диета при хроническом холецистите не считается настолько строгой, нежели лечебный рацион при остром течении. Однако она имеет большой перечень нерекомендуемых ингредиентов к употреблению.
Строго запрещёнными продуктами являются:
- наваристые бульоны, а также супы, приготовленные на их основе;
- жирные сорта мяса и птицы;
- субпродукты;
- цитрусовые;
- рыбные консервы, а также солёная или копчёная рыба;
- свежий хлеб;
- некоторые овощи, например, редис, щавель, лук и чеснок;
- фрукты, не прошедшие термообработку;
- сырые и жареные яйца;
- напитки, содержащие кофеин;
- крепкие чаи;
- копчёности и маринады;
- острые приправы и соусы;
- кислые сорта ягод;
- кондитерские изделия;
- молоко с высоким процентом жирности и продукция на его основе;
- бобовые и грибы;
- газировка;
- мороженое и шоколад.

Запрещённые продукты при холецистите
Несмотря на широкий ассортимент запрещённых продуктов, организм будет получать витамины и питательные элементы из следующих компонентов:
- подсушенного хлеба, лучше всего из отрубей;
- макаронных изделий;
- вегетарианских бульонов;
- овощных крем-супов;
- печенья без кремов;
- морепродуктов;
- диетических разновидностей мяса, рыбы и птицы. Очень важно следить за тем, чтобы во время их приготовления не образовывалась корочка, которую при необходимости следует срезать. Кроме этого, стоит предварительно очистить мясо от хрящей, сухожилий и жира;
- творога;
- каш на водной основе или с добавлением молока;
- молочных супов;
- сладких фруктов и ягод, а также напитков на их основе;
- протушенных овощей или овощных пюре;
- запечённых фруктов. В период обострения наиболее полезными считаются запечённые яблоки и тыква, а также бананы и гранат;
- мёда и зефира;
- укропа и петрушки;
- свежевыжатых соков;
- орехов, семян подсолнуха и тыквы – но только в умеренных количествах;
- желе и домашнего сладкого варенья;
- белковых омлетов и отварных яичных желтков;
- травяных отваров, в частности из шиповника;
- некрепких чаев, в которые не запрещается добавлять лимон и мёд;
- разбавленного молоком какао.
Учитывая степень протекания воспалительного процесса и общее самочувствие пациента, лечащий врач может вносить коррективы в список допустимых продуктов на основе диетического стола №5 и его вариаций.
Вне зависимости от того, какая именно разновидность хронического воспалительного процесса в желчном пузыре была диагностирована, за основу берётся диета номер пять, но в неё вносятся небольшие изменения.
Например, при протекании калькулезной формы холецистита с формированием камней в поражённом органе или его протоках, перечень продуктов и блюд что можно есть, будет исключать употребление:
- овощей и фруктов без термообработки;
- некоторых круп, в частности пшена;
- субпродуктов;
- капусты;
- кислых разновидностей ягод и напитков на их основе;
- отварных колбас или сосисок.
Такие диетические рекомендации соответствуют столу номер 5а, который также предполагает отказ от белков животного происхождения, а также тушёных и запечённых блюд.

Примерное меню на неделю при холецистите
Диета при хроническом холецистите, который не сопровождается формированием камней и носит название бескаменный, предполагает воздержание от таких блюд:
- выпечка и сдоба;
- орехи;
- фрукты и овощи без термической обработки;
- яичный желток.
Щадящая диета при хроническом холецистите не запрещает тушить и варить продукты.
Нередко, при хронической форме заболевания, отмечается застой желчи. В таких случаях также рекомендовано соблюдать диету №5, но в её липотропно-жировом варианте. Целью такого диетического стола являются:
- стимуляция процессов желчеотделения;
- повышение моторики кишечника;
- способствование выведению из кишечника холестерина.
Суточный химический состав блюд такого варианта диеты будет несколько отличаться от основных рекомендаций диетического стола №5:
- белки – повышают до 110 грамм;
- жиры – увеличивают до 120 грамм, половина из которых обязательно растительные;
- углеводы – понижают до 350 грамм в день. Это обуславливается увеличением количества потребляемого сахара;
- калорийность – не больше 2900 килокалорий.
Ещё одним отличием является то, что продукты не следует так сильно измельчать, как при других вариациях диеты при обострении хронического холецистита. Список разрешённых продуктов дополняется:
- растительными маслами;
- сырыми фруктами и овощами;
- пшеничными отрубями;
- компонентами, которые обогащены липотропными веществами. К ним можно отнести – яичный белок, кисломолочную продукцию, нежирное мясо и рыбу.
Пациентам не стоит забывать о том, что список разрешённых и запрещённых ингредиентов может варьироваться, но только лечащим врачом. Кроме этого, гастроэнтеролог может предоставить меню на неделю и дополнительные рекомендации относительно приготовления блюд.
симптомы и лечение, сколько длиться состояние, что при этом делать?
Хронический холецистит характеризуется возникновением длительного воспалительного процесса воздействующего на желчный пузырь. Возникновение воспаления связано с деятельностью патогенной флоры бактериального и вирусного происхождения.
Хронический холецистит представляет собой вялотекущее заболевание. Заболевание отличается приступообразным течением. Обострение хронического холецистита может быть спровоцировано целым рядом причин и факторов, поэтому больным, страдающим от этой патологии, следует знать, что нужно делать при обострении холецистита.
Что провоцирует обострение холецистита?
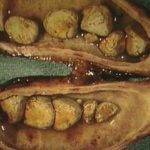
 Хронический холецистит может быть двух разновидностей – калькулезным, сопровождаемый формированием камней и бескаменным.
Хронический холецистит может быть двух разновидностей – калькулезным, сопровождаемый формированием камней и бескаменным.
Основными причинами появления хронической формы патологии является развитие инфекционного процесса и застой желчи. Эти факторы являются взаимосвязанными, толчком к формированию заболевания может стать любой из них.
Скопление желчного секрета приводит к повышению риска возникновения инфекционного процесса, а инфицирование и воспалительный процесс способствуют сужению выводного протока и снижению скорости вывода желчного секрета в просвет кишечника.
Обострение хронического холецистита провоцирует наличие следующих факторов:
- наличие избыточного веса и ожирения, повышенное количество холестерина в составе желчи – одна из причин развития желчнокаменной болезни;
- сахарный диабет;
- голодание;
- наличие наследственной предрасположенности;
- период вынашивания ребенка;
- прием гормональных средств контрацепции, некоторых антибиотиков и других лекарственных средств;
- редкие приемы пищи, когда трапезы совершаются 1-2 раза в сутки.
Помимо этого обострение холецистита калькулезной формы может быть спровоцировано:
- Сильной тряской при езде.
- Чрезмерными физическими нагрузками, особенно после возникновения длительной гиподинамии.
- Резкими изменениями положения тела после обильной трапезы.
Обострение в течении бескаменной формы хронического холецистита может провоцировать:
- употребление большого количества жирных, копченых и маринованных продуктов;
- переедание;
- прием чрезмерного количества алкоголя;
- воздействие на организм стресса;
- развитие аллергической реакции, особенно на пищевые продукты;
- рацион, в котором на протяжении длительного времени отсутствовали продукты, содержащие клетчатку.
Обостряться патология может у человека, подвергающегося переохлаждению, имеющего аномалии в развитии желчевыводящих путей, страдающего дискинезией.
Холецистит может обостряться от одного раза в месяц до 3-4 раз в год, стадия обострения может длиться разное количество времени, поэтому врачи выделяют легкое среднетяжелое и тяжелое течение обострения. В зависимости от течения патологии следует применять разную тактику лечения.
Основные признаки обострения патологии

 Основными симптомами приступа заболевания являются боль в животе, расстройства в работе ЖКТ, слабость и повышение температуры.
Основными симптомами приступа заболевания являются боль в животе, расстройства в работе ЖКТ, слабость и повышение температуры.
Первым симптомом, указывающим на наличие обострения холецистита и необходимость проведения лечения, указывает появление сильных болевых ощущений в области живота.
Область локализации болевых ощущений их интенсивность и длительность зависят от большого количества индивидуальных особенностей организма взрослого человека.
Основными особенностями организма больного оказывающими влияние на интенсивность и локализацию болей являются следующие:
- Разновидность дискинезии желчевыводящих путей.
- Наличие осложнений, сопровождающих воспалительный процесс в желчном пузыре.
- Наличие сопутствующих заболеваний органов ЖКТ.
Последняя из указанных особенностей может оказывать существенное влияние на выбор применяемой терапии. Существенное влияние эта особенность оказывает выбор диеты при возникновении обострений хронического холецистита.
Чаще всего боль при обострении заболевания локализуется в области правого подреберья, она может быть постоянной и несильной. Болевые ощущения могут носить ноющий характер, в некоторых случаях они могут ощущаться как тяжесть под правым ребром. Такие боли являются характерными для ситуации, при которой наблюдается снижение тонуса стенок желчного пузыря.
В случае если тонус выше нормы или происходит перемещение камня в пузыре, болевые ощущения носят характер желчной колики.
Характерными признаками в такой ситуации являются:
- сильная боль в правом подреберье;
- боли носят приступообразный характер;
- боль отдает в область правой лопатки, ключицы или плеча.
Боли облегчаются прикладыванием теплой грелки. При возникновении рвоты, после ее завершения болевые ощущения значительно усиливаются.
При распространении воспалительного процесса на прилегающие ткани боль становится постоянной и усиливающейся при совершении движений правой рукой, а также при наклоне и поворотах туловища.
Признаками развития диспепсических нарушений являются:
- Появление горечи в ротовой полости.
- Рвота с примесью горечи.
- Приступы тошноты.
- Горькая отрыжка.
- Появление вздутие живота.
- Появление поноса.
У больного появляется чувство зуда, в случае если происходит застой желчи в путях выведения, это приводит к повышению ее давления и частично желчные кислоты попадают в кровяное русло. Чувство зуда может распространяться как на все тело, так и на отдельные его участки.
Появление зуда характерно для калькулезной формы патологии, но и при некалькулезном хроническом холецистите возможно появление такого симптома, что говорит о необходимости проведения медикаментозного лечения в условиях стационара, а не в домашних условиях.
Методы лечения и диагностика обострений холецистита
 При проведении диагностики врач изучает историю болезни пациента и выявляет сопутствующие заболевания, способные привести к обострению, например, такие, как панкреатит. При проведении пальпации с правой стороны тела в области подреберья у больного возникают болезненные ощущения.
При проведении диагностики врач изучает историю болезни пациента и выявляет сопутствующие заболевания, способные привести к обострению, например, такие, как панкреатит. При проведении пальпации с правой стороны тела в области подреберья у больного возникают болезненные ощущения.
Для подтверждения диагноза проводится комплекс лабораторных, инструментальных и аппаратных исследований.
Лабораторные анализы выявляют повышенное значение СОЭ и высокие значения активности печеночных ферментов таких, как фосфотаза, ГГТП, АлТ и АсТ. В составе желчи при отсутствии конкрементов выявляется низкое содержание желчных кислот и повышенное количество литохолевой кислоты, также обнаруживаются кристаллы холестерина и повышенное количество билирубина. Помимо этого в составе желчи выявляется наличие бактерий, спровоцировавших воспалительный процесс.
В качестве инструментальных и аппаратных методов проведения диагностики применяются:
- УЗИ;
- холеграфия;
- сцинтиграфия;
- дуоденальное зондирование;
- артериографию.
Лечение обострения холецистита
Оперативные методы лечения применяются только для лечения калькулезной формы патологии, а также некалькулезной в острой форме.
В иных случаях показано лечение консервативными методами. Проведение консервативного лечения предполагает использование целого комплекса медикаментозных препаратов.
Антибактериальные средства применяются для проведения санации очага воспалительного процесса. Ферментные препараты – Панзинорм, Мезим и Креон используются для нормализации процессов пищеварения. НПВС и спазмолитики применяют для купирования болевых ощущений и снижения интенсивности воспалительного процесса. Средства для усиления оттока желчи помогают нормализовать работу органа.
Такими препаратами являются
- Лиобил.
- Аллохол.
- Холосас.
Помимо этого можно использовать для нормализации оттока желчи отвар из кукурузных рылец.
Для снижения степени интоксикации организма используют капельницы с хлоридом натрия и глюкозой.
В комплексе с медикаментозной терапией рекомендуется применение методов физиотерапии. По отзывам врачей и большого количества пациентов отлично себя зарекомендовало применение таких методик как:
- электрофорез;
- СМТ-терапия;
- рефлексотерапия;
- установка аппликаций с лечебными грязями.
Если есть необходимость в проведении оперативного вмешательства, но выявлено наличие противопоказаний, то в качестве альтернативы может использоваться ударно-волновая литотрипсия. Методика применяется для дробления камней при калькулезной форме патологии.
Недостатком методики является высокая вероятность повторного формирования в дальнейшем камней в желчевыводящих путях.
Применение диеты при лечении обострения хронического холецистита

 Диетическое питание при возникновении обострений хронической формы холецистита предполагает введение целого ряда ограничений в рационе питания. На стадии обострения рекомендуется придерживаться диеты №5а.
Диетическое питание при возникновении обострений хронической формы холецистита предполагает введение целого ряда ограничений в рационе питания. На стадии обострения рекомендуется придерживаться диеты №5а.
Помимо этого следует соблюдать определенные принципы питания. Нужно перейти на дробное питание. В сутки должно быть 5-6 приемов пищи, при этом разовый объем потребляемой пищи должен быть небольшим. Питаться рекомендуется в одно и то же время.
Врачи советуют снизить до минимума количество потребляемых простых углеводов, таких как сладости, мед, и сладкая сдоба. Нужно отказаться от потребления газированных напитков, спиртного и кофе. Лучше указанные компоненты рациона заменить некрепким чаем, компотами, натуральными соками, травяными отварами и минеральной водой.
Разрешается употребление растительных масел, постного мяса, обезжиренных молочных продуктов, овсяной и гречневой крупы, овощей и фруктов.
Запрещается употреблять на стадии обострения жирное мясо и бульоны, приготовленные на его основе, орехи, жареные блюда, яичные желтки, сметану, творог и молоко с высоким показателем жирности. Помимо этого следует исключить из рациона колбасные изделия и мороженое.
Приготовление блюд рекомендуется осуществлять на пару или путем запекания и варки.
Профилактика появления обострений холецистита

 Риск наступления обострений значительно снижается при соблюдении мер профилактики. Для предупреждения обострений рекомендуется соблюдение диетического питания и строгое выполнение рекомендаций полученных от лечащего врача. Наиболее оптимальной диетой в период ремиссии патологии является диетический стол №5. Главным требованием является составление рациона питания с применением разрешенных продуктов и способов приготовления блюд.
Риск наступления обострений значительно снижается при соблюдении мер профилактики. Для предупреждения обострений рекомендуется соблюдение диетического питания и строгое выполнение рекомендаций полученных от лечащего врача. Наиболее оптимальной диетой в период ремиссии патологии является диетический стол №5. Главным требованием является составление рациона питания с применением разрешенных продуктов и способов приготовления блюд.
Больной, находящийся в группе риска, обязательно должен контролировать свой вес тела. Запрещается переедать и голодать. Врачи советуют регулярно проводить оздоровление с применением санаторно-курортного лечения. В период ремиссии патологии для предупреждения появления обострений необходимо делать упражнения лечебной гимнастики, рекомендованные лечащим врачом.
В профилактических целях можно употреблять минеральную воду Ессентуки № 4 и 17, Смирновскую и Миргородскую. Рекомендуемое количество – по одному стакану три раза в сутки.
Для оздоровления организма, после согласования с лечащим врачом можно в качестве питья потреблять настои, приготовленные на основе фитосборов в состав которых входят кукурузные рыльца, бессмертник и мята. В качестве противомикробных средств можно использовать настои на основе ромашки, шиповника, зверобоя, пижмы, чистотела и календулы.

Добавить комментарий