Какие продукты помогают поджелудочной железе вырабатывать инсулин?
Содержание статьи:
Инсулин – белковый гормон, вырабатываемый поджелудочной железой. Его основная роль – транспортировать глюкозу в ткани организма и поддерживать её уровень в крови на оптимальном уровне. Недостаточная выработка инсулина приводит к нарушению процессов обмена в организме и развитию сахарного диабета. Как организовать правильное питание, чтобы предотвратить заболевание и какие продукты помогут поджелудочной железе вырабатывать инсулин, узнаем далее.
Основные причины инсулиновой недостаточности
Нормальная поджелудочная железа вырабатывает около 200 единиц инсулина в сутки. При нарушениях её функционирования синтез гормона может существенно снизиться или полностью прекратиться. Глюкоза, поступающая с пищей, будет накапливаться в крови, не преобразуясь в гликоген – запасной источник энергии, откладывающийся в печени и мышцах. А это прямой путь к развитию сахарного диабета.
Если к диабету I типа (инсулинозависимому) приводят врождённые патологии поджелудочной железы или аутоиммунные расстройства, то приобретению инсулиновой недостаточности способствуют несколько факторов.
Факторы, способствующие инсулиновой недостаточности:
- Несбалансированное питание: синтез гормона нарушается при недостатке белков в рационе и при дефиците цинка, марганца и железа в употребляемых продуктах питания.
- Атеросклероз сосудов, при котором ухудшается кровообращение в поджелудочной железе и её нормальная работа.
- Острые и хронические воспаления поджелудочной железы (панкреатит).
- Нарушения образования ферментов.
- Злоупотребление продуктами, содержащими большое количество простых углеводов (сладости, изделия из муки высшего сорта).
Все факторы, которые могут привести к недостаточной выработке инсулина так или иначе связаны с неправильным питанием. Чтобы избежать проблем с поджелудочной железой и помочь её нормальному функционированию, необходимо придерживаться несколько правил.
Основные правила питания
Составление правильного рациона – важный момент в профилактике инсулиновой недостаточности и диабета II типа. Особенно внимательно следует относиться к своему питанию людям, имеющим наследственную предрасположенность к этому заболеванию. Сбалансированный рацион и употребление некоторых продуктов поможет избежать его развития, сохранить здоровой поджелудочную железу.

При диабете I типа для нормальной жизнедеятельности необходимы инъекции инсулина. Никакими продуктами питания наладить полноценный синтез гормона невозможно. Но их употребление может способствовать снижению дозы лекарственных препаратов и избежать осложнений болезни.
Специалисты по здоровому питанию дают несколько рекомендаций тем, кто следит за своим здоровьем или имеет проблемы с поджелудочной железой. Советы актуальны и для тех, у кого уже есть первые симптомы инсулиновой недостаточности и сахарного диабета II типа.
Следуя им, можно избежать перехода на инсулиновые инъекции:
- Придерживаться принципов дробного питания: есть 5-6 раз в день небольшими порциями.
- Включать в ежедневный рацион свежие овощи, зелень и фрукты. Они богаты грубыми волокнами и не содержат глюкозы. Клетчатка замедляет всасывание быстрых углеводов из других продуктов питания, предотвращая резкий скачок сахара в крови.
- Избегать термической обработки овощей и фруктов (для максимального сохранения витаминов и клетчатки).
- Для профилактики атеросклероза необходимо исключить источники насыщенных жиров в рационе (маргарин, жирное мясо, субпродукты, колбасные изделия) и заменить их на полезные полиненасыщенные кислоты (нерафинированные растительные масла, рыбу, орехи и семечки). Употреблять только постное мясо.
- Полностью отказаться от магазинных сладостей, соусов, изделий из муки высшего сорта (сдобы, выпечки, белого хлеба).
- Из молочных продуктов следует выбирать кефир, нежирный творог, твёрдые сорта сыра.
Самое важное для профилактики диабета – соблюдать регулярность в питании. Регулярный приём пищи позволяет поджелудочной железе вырабатывать инсулин равномерно и предупреждает резкие скачки уровня сахара в крови.
К запрещенным и нежелательным продуктам при инсулиновой недостаточности относятся:
- Фрукты с высоким содержанием фруктозы: виноград, ананас, хурма, бананы, инжир.
- Сухофрукты.
- Картофель (разрешен в ограниченном количестве).
- Манка, кукурузная крупа, белый рис.
Таким образом, главные принципы питания для поддержки работы поджелудочной железы – это сбалансированность рациона, умеренность и исключение продуктов с высоким содержанием простых углеводов и насыщенных жиров.
Продукты, способствующие выработки инсулина
Регулярное включение в рацион полезной для работы поджелудочной железы пищи может нормализовать выработку инсулина и стать хорошим средством профилактики диабета. Употребление некоторых продуктов способствует также очищению органа от шлаков и токсинов, что имеет большое значение для его полноценного функционирования.
Продукты питания не должны рассматриваться в качестве альтернативы назначенным врачом лекарственных препаратов для выработки инсулина: они не заменяют медикаментозное лечение, а помогают поддержать функционирование организма.
Яблоки

Яблоки содержат большое количество витаминов, минеральных веществ, пектина и органических кислот. Входящие в состав фрукта вещества принимают участие в синтезе инсулина, нормализуют пищеварение и растворяют накопленные отложения шлаков в организме. Специалисты советуют принимать сладкие зелёные сорта яблок.
Для стимуляции работы поджелудочной железы полезен яблочный сок, который можно выпивать до трёх литров в день.
Для людей с инсулиновой недостаточностью, страдающих ожирением, рекомендуется лечение яблочным уксусом. Благодаря фруктовым кислотам, употребление уксуса снижает тягу к сладкому и расщепляет жировые клетки, выводя их из организма. Принимать по 2 ст.л. уксуса, растворённого в стакане воды, 3 раза в день во время еды в течение двух недель.
Клюква

Содержит много витаминов и минеральных солей. Лидер по количеству марганца среди растительной пищи. Употребление свежих или замороженных ягод и клюквенных морсов оказывает благотворное влияние на поджелудочную железу, улучшает кровообращение, нормализуя её деятельность. Рекомендуется ежедневно съедать 0,5 стакана ягод или выпивать до 1 л клюквенного морса.
Чтобы приготовить морс с максимальным сохранением всех его полезных свойств, нужно размять ягоды и залить их кипячёной водой, охлаждённой до 500 С (стакан клюквы на 1 л воды). Настоять в течение 3-4 часов. Вместо сахара можно положить немного мёда.
Орехи

Орехи богаты полиненасыщенными жирными кислотами омега-3, предупреждающими атеросклероз сосудов. Вкупе с большим количеством магния, марганца, белка и клетчатки орехи незаменимы в диетическом рационе больных с инсулиновой недостаточностью и сахарным диабетом.
Для оздоровительного эффекта достаточно съедать ежедневно по горсти миндаля, арахиса или грецких орехов.
Сельдерей

Входящие в состав сельдерея вещества способствуют очищению организма, предупреждают атеросклероз и нормализуют деятельность поджелудочной железы. При инсулиновой недостаточности полезен сельдереевый сок – принимать его нужно по полстакана утром натощак. Он благоприятно действует на сосуды, улучшает пищеварение, активизирует деятельность поджелудочной железы.
Морская капуста

Полезны при недостаточной выработке инсулина морские водоросли. Кобальт, марганец и цинк, содержащиеся в их составе, предотвращают нарушения в работе поджелудочной железы, способствуют синтезу гормона.
Ламинарию добавляют в салаты, каши, овощные блюда или используют измельчённые сушёные водоросли вместо соли.
Противопоказанием к употреблению морской капусты являются обострения хронического гастрита и язвенной болезни желудка и двенадцатиперстной кишки.
Овёс

В овсе содержатся ценные липотропные компоненты и ферменты, способствующие улучшению пищеварения. Зерновая культура обладает отличными абсорбирующими и детоксикациоными свойствами. За счёт очищающего действия на организм употребление овсяной каши или настоя улучшает функционирование поджелудочной железы. В лечебных целях применяют только неочищенный овёс (хлопья быстрого приготовления практически лишены полезных свойств).
Для помощи работе поджелудочной железе специалисты по естественному оздоровлению организма советуют принимать овсяное молочко.
Готовится оно по следующему рецепту:
- 100 г овса помыть проточной водой и залить в кастрюле 1,5 л воды.
- Поставить на плиту, довести до кипения и варить в течение часа на медленном огне.
- Перемолоть размягчённый овёс прямо в кастрюле с помощью блендера.
- Варить ещё 20 минут.
- Откинуть отвар на мелкое сито, слив жидкость (это и есть лечебное овсяное молочко).
Принимать отвар нужно по полстакана три раза в день до еды. Хранить в холодильнике не более двух суток.
Фасоль

Содержит в большом количестве клетчатку, белки, витамины и микроэлементы. Обладает сахароснижающим свойством, облегчая работу поджелудочной железы.
Целебные для организма свойства имеет настой из фасоли. Для его приготовления нужно вечером положить в термос 3 ст. л. стручков фасоли и залить двумя стаканами кипятка.
Утром настой процедить, разделить на 3 равные части и принимать за полчаса перед основными приёмами пищи.
Артишоки

Артишок – полезная овощная культура, мякоть которой богата ценными белковыми соединениями и грубыми волокнами. Кроме того, в составе имеется резервный полисахарид инулин, который быстро усваивается организмом, снижая нагрузку на поджелудочную железу. Благодаря содержащимся в составе артишоков природным гепатопротекторам силимарину и цинарину, употребление овоща в пищу защищает клетки печени и поджелудочной железы от негативного влияния неблагоприятных факторов.
Очищенную мякоть артишока добавляют в салат, в мясные или овощные блюда. Можно принимать сок – 2 ст.л. утром за 20 минут до завтрака.
Блюда, полезные для работы поджелудочной железы
Даже при сахарном диабете рацион питания может быть вкусным и разнообразным. Сохранить сахар в крови на стабильном уровне и стимулировать функционирование поджелудочной железы помогут диетические блюда. Ниже приведён пример меню на день (с рецептами приготовления).
Завтрак
Овсяная каша с клюквой и яблоком. 100 г овсяных хлопьев «Геркулес» залить 2 стаканами воды и варить на медленном огне 20 минут. По готовности добавить 30 г клюквы и половину порезанного на кусочки яблока.
Второй завтрак
Салат из моркови с орехами. Одну крупную морковь очистить и натереть на мелкой тёрке. Добавить измельчённые орехи и ложку оливкового масла.
Обед
Суп из сельдерея. 100 г измельчённого стебля или корня сельдерея обжарить вместе с порезанной головкой репчатого лука. Залить обжарку 1 литром кипятка, поварить 5-7 минут. Добавить в суп тонкой струйкой сырое яйцо, лимонный сок, зелень и соль по вкусу.
Куриные котлеты с цветной капустой. 500 г куриного филе прокрутить на мясорубке вместе с очищенной луковицей, добавить по 1 ст.л. отрубей и молока. Сформировать котлеты и запечь их в духовке или приготовить на пару вместе с 300 г цветной капусты.
Полдник
Омлет с творогом. 70 г нежирного творога растереть и перемешать с яйцом до однородной массы. Поджарить на сковороде под крышкой. При подаче посыпать зеленью.
Ужин
Салат из огурцов и артишоков с брынзой. Порезать кубиками по 100 г овощей и 50 г брынзы, смешать с измельчённой зеленью, ложкой оливкового масла, добавить семечки подсолнуха.
Лосось с овощами. Нарезать мелкими кубиками кабачок, морковь, стручковую фасоль, болгарский перец и помидор. Тушить в течение 20 минут в собственном соку. 200 г филе лосося полить лимонным соком, посолить и запечь в духовке. После приготовления сверху полить соусом из измельчённого сваренного вкрутую яйца, зелени, горчицы и оливкового масла.
Употребление рекомендуемых продуктов и соблюдение правил рационального питания крайне важны для любого человека, входящего в группу риска по развитию сахарного диабета.
Но и абсолютно здоровым людям они пойдут только на пользу. Самоконтроль связан с некоторыми ограничениями в питании и образе жизни, но в силах каждого подняться над болезнью, не позволяя ей распоряжаться жизнью.
При написании статьи использовались следующие источники информации:
- Дубровская С. «Питание при сахарном диабете».
- Данилова Н. «Питание при диабете: лучшие рецепты».
- Башкирова Н. «Большая книга диабетика».
- Попова Ю. «Сахарный диабет. Самые эффективные методы лечения».
- Милюкова И. «Правильное питание при диабете».
- Данилова Н. «Диабетическое питание за 30 минут: быстро, вкусно и полезно».
Поделиться ссылкой:
Читайте так же:
Влияние инсулина на развитие ожирения — Похудение с расчётом
Гормон инсулин вырабатывает поджелудочная железа в ответ на прием пищи. Он помогает организму использовать энергию из еды, направляя питательные вещества к клеткам. Когда пищеварительный тракт расщепил углеводы до глюкозы, инсулин направляет глюкозу в места хранения – мышечный гликоген, гликоген в печени и в жировую ткань.
Согласитесь, было бы здорово, если бы углеводами питались наши мышцы, однако инсулину все равно, куда их направить. Стройные люди могут извлечь из этого выгоду – стимулировать его выработку после тренировок, чтобы нарастить мышцы, но людям с лишним весом стоит большую часть времени поддерживать уровень этого анаболического гормона стабильным.
Функции инсулина в организме
Инсулина не стоит бояться, поскольку помимо своих анаболических функций (строительство мышечных и жировых клеток), он препятствует распаду мышечного белка, стимулирует синтез гликогена, обеспечивает доставку аминокислот к мышцам. Главная его функция – поддерживать безопасный уровень сахара в крови.
Проблемы начинаются тогда, когда чувствительность к инсулину снижается. Например, человек регулярно ест сладости и толстеет. Он толстеет не из-за инсулина, а из-за избытка калорий, но в его организме инсулин постоянно находится на высоком уровне – он постоянно вступает в схватку с сахаром в крови, пытаясь понизить его до безопасного уровня. Ожирение само по себе создает нагрузку на организм и изменяет липидный состав крови, но повышенная секреция инсулина влияет на поджелудочную железу таким образом, что ее клетки теряют к нему чувствительность. Так развивается диабет второго типа. Разумеется, это происходит не за неделю и не за две, однако если вы страдаете ожирением и если злоупотребляете сладким – вы в зоне риска.
Повышенная секреция инсулина блокирует расщепление внутренних запасов жира. Пока его много – вы не похудеете. Он также снижает использование жира в качестве источника энергии, отвлекая организм на углеводы. Как это связано с питанием? Давайте рассмотрим.
Уровень инсулина и питание
Организм вырабатывает инсулин в ответ на прием пищи. Существуют три понятия, которые помогают контролировать его уровень – это гликемический индекс (ГИ), гликемическая нагрузка (ГН) и инсулиновый индекс (ИИ).
Гликемический индекс определяет то, как поднимается уровень сахара в крови после того, как вы съедите углеводную пищу. Чем выше индекс, тем быстрее повышается сахар и тем больше инсулина вырабатывает организм. Для продуктов с низким ГИ характерно более высокое содержание клетчатки (цельное зерно, зелень и некрахмалистые овощи), а для продуктов с высоким ГИ – небольшое содержание пищевых волокон (обработанные крупы, картофель, сладости). Так, у белого риса ГИ равен 90, а у коричневого – 45. При термообработке разрушаются пищевые волокна, что повышает ГИ продукта. Например, ГИ сырой моркови – 35, а вареной – 85.
Гликемическая нагрузка позволяет узнать, как на организм повлияет конкретная порция углеводной пищи. Ученые из Гарварда выяснили, что чем больше порция углеводов, тем выше всплеск инсулина. Поэтому при планировании питания следует контролировать порции.
Для расчета нагрузки используется формула:
(ГИ продукта / 100) х содержание углеводов в порции.
Низкая ГН – до 11, средняя – от 11 до 19, высокая – от 20.
Например, в стандартной порции овсяной крупы 50 г содержится 32,7 углеводов. ГИ овсянки равен 40.
(40 / 100) х 32,7 = 13,08 – средняя ГН.
Аналогично рассчитаем порцию мороженого пломбир 65 г. Гликемический индекс пломбира 60, порция 65 г, углеводов в порции 13,5.
(60 / 100) х 13,5 = 8,1 – низкая ГН.
А если для расчета возьмем двойную порцию 130 г, то получим 17,5 – близкую к высокой ГН.
Инсулиновый индекс показывает, как повышается этот гормон в ответ на употребление белковой пищи. Наиболее высокий ИИ у яиц, сыра, говядины, рыбы и бобов. Но вы же помните, что этот гормон занимается как транспортом углеводов, так и транспортом аминокислот. Поэтому данный параметр следует иметь в виду людям, страдающим диабетом. Для остальных он менее важен.
Какие выводы мы можем из этого сделать?
Продукты с низким гликемическим индексом позволят не только снизить секрецию инсулина, но и обеспечат долговременное чувство сытости благодаря содержанию клетчатки. Такие продукты должны составлять основу рациона худеющего.
Очистка от пищевых волокон и термическая обработка повышают ГИ пищи, когда клетчатка в питании и наличие жиров замедляют всасывание продуктов. Чем медленнее усвоение, тем меньший подъем сахара в крови и меньшая выработка инсулина. Старайтесь есть белки и углеводы вместе, не избегайте овощей и не бойтесь жиров.
Важно контролировать порции. Чем больше порция, тем больше нагрузка на поджелудочную железу и тем больше инсулина выделяет организм. В этом случае может помочь дробное питание. Питаясь дробно, вы избежите высокой гликемической нагрузки и гормональных всплесков.
К ожирению приводит избыток любой еды, а ожирение часто становится причиной диабета. Следует создать дефицит калорий в питании, сбалансировать свой рацион и контролировать качество и количество углеводов в нем. Людям с плохой чувствительностью к инсулину следует употреблять меньше углеводов, но больше белков и жиров в рамках своей калорийности.
Определить свою чувствительность можно субъективно. Если после большой порции углеводов вы чувствуете себя бодрым и энергичным, то ваш организм нормально вырабатывает инсулин. Если вы чувствуете себя уставшим и уже через час голодным, то его секреция у вас повышена – вам следует больше внимания уделить рациону.
Дефицит калорий, дробное питание, выбор продуктов с низким ГИ, контроль порций и углеводов позволят поддерживать стабильным уровень инсулина и быстрее похудеть. Однако в случае каких-либо подозрений на диабет необходимо срочно обратиться за консультацией к врачу.
Автор: Екатерина Г., нутрициолог, фитнес-блоггер (специально для Calorizator.ru)
Копирование данной статьи целиком или частично запрещено.
для чего он нужен и как работает
Белковый гормон инсулин — важнейший элемент метаболических процессов во всех тканях человеческого организма, выполняющий такую значимую функцию, как уменьшение концентрации глюкозы в крови. Однако, функциональные возможности инсулина очень многогранны, поскольку он затрагивает все виды обменных процессов в организме человека и не ограничивается одной лишь регулировкой углеводного баланса. Нарушение выработки инсулина и его воздействия на ткани, являются основополагающими факторами развития опасного патологического состояния – сахарного диабета.
Содержание статьи
Образование, синтез и секреция инсулина в клетках
Основной предпосылкой к синтезу и секреции инсулина в клетках является увеличение показателей глюкозы в крови. Помимо этого, дополнительным физиологическим стимулом выделения инсулина служит сам процесс принятия пищи, причём не только глюкозосодержащих, углеводных продуктов питания.
Синтез инсулина
Биосинтез этого белкового гормона — сложный процесс, имеющий ряд непростых биологических этапов. Прежде всего, в организме формируется неактивная форма белковой молекулы инсулина, которая носит название проинсулин. Этот прогормон, предшественник инсулина, является важным показателем функциональности поджелудочной железы. Далее, в процессе синтеза, после ряда химических преобразований, проинсулин приобретает активную форму.
Выработка инсулина у здорового человека осуществляется на протяжении всего дня и ночи, однако наиболее значительная продукция этого пептидного гормона наблюдается сразу после утреннего приёма пищи.
Секреция
Инсулин, как биологически активный элемент, вырабатываемый поджелудочной железой, усиливает свою секрецию вследствие следующих процессов:
- Повышенное содержание сахара в сыворотке крови на этапе развития сахарного диабета. В последующем, падение инсулина будет прямо пропорционально росту сахара.
- Высокий коэффициент свободных жирных кислот. На фоне стойкого увеличения жировой массы организма (ожирения), происходит значительное нарастание количества свободных жирных кислот в крови. Данные процессы имеют пагубное воздействие на здоровье человека, провоцируют избыточную секрецию сахаропонижающего гормона, повреждают клеточную структуру тканей, способствуют развитию опасных патологий.
- Влияние аминокислот, преимущественно аргинина и лейцина. Эти органические соединения стимулируют выработку инсулина из поджелудочной железы. Чем больше аминокислот в организме – тем больше инсулина высвобождается.
- Увеличенные показатели кальция и калия. Повышенная концентрация данных веществ увеличивает секрецию белково-пептидного гормона, который высвобождается в связи с резким изменением условий биологической среды.
- Воздействие гормонов, производимых клетками пищеварительной системы и поджелудочной железы. К таким гормонам относятся: гастрин, холецистокинин, секретин и прочие. Эти активные вещества приводят к умеренному увеличению секреции инсулина и вырабатываются клетками желудка, сразу после принятия пищи.
- Кетоновые тела — химические соединения, образованные печенью и являющиеся промежуточными продуктами метаболических процессов: углеводного, белкового и жирового. Превышение показателей этих веществ в организме, свидетельствует о патологическом нарушении в обмене веществ и, как следствие, дополнительной секреции инсулина.
Гормоны стресса, такие как адреналин, норадреналин и кортизол, провоцируют значительный выброс инсулина в кровь. Эти активные вещества внутренней секреции вырабатываются во время острого перенапряжения, с целью мобилизации организма.
Стрессовые процессы протекают на фоне резкого скачка показателей сахара в крови, что является непосредственным условием выживания организма в опасных ситуациях. Существует понятие – стрессорная гипергликемия, гормональная реакция, которая характеризуется увеличением концентрации глюкозы в крови, в период сильных нервных расстройств.

Механизм действия гормона
Механизмы воздействия этого жизненно важного фермента на метаболизм бывают различны. Всё зависит от того, какие именно обменные процессы рассматривать:
Углеводный обмен
Влияние инсулина, в этом случае, заключается в повышении пропускной способности клеточных структур для глюкозы. Также, пептидно-белковый гормон способствует образованию и усилению синтеза важного фермента – глюкокиназы, ускоряя тем самым процесс расщепления глюкозы в клетках (гликолиз). Помимо этого, инсулин увеличивает активность ключевых белковых молекул гликолиза, а также, приумножает их количество. Сахаропонижающий гормон подавляет глюконеогенез, который характеризуется образованием молекул глюкозы в печени и почках, из неуглеводных соединений.
Белковый обмен
Особая заслуга инсулина в метаболизме белков заключается в активизации транспортной функции аминокислот в мышечные ткани и печень. Под воздействием пептидного гормона происходит усиление синтеза белков в мышечных тканях и внутренних органах, а также, он препятствует распаду белка в организме. Инсулин стимулирует рост внутриклеточных структур, способствует размножению и делению клеток.
Жировой обмен
Инсулин снижает скорость расщепления жиров (липолиз) в жировых тканях и печени. Также, белковый гормон может активизировать синтез нейтральных жиров (триацилглицеролов) в жировой ткани человеческого организма. Инсулин способен ускорять синтез органических жирных кислот, и тормозить синтез кетоновых тел в тканях печени. Избыток кетоновых тел свидетельствует о сбоях и патологических изменениях в печени.
Регуляция сахара в крови
Механизм регуляции содержания глюкозы в крови у здоровых людей может осуществляться при помощи употребления тех или иных продуктов питания. В то время как людям, страдающим сахарным диабетом, в урегулировании показателей сахара помогает приём определённых лекарственных препаратов.
Регулирование углеводного метаболизма происходит на разных уровнях организации биологических систем: клеточном, тканевом, органном и организменном. Корректировка глюкозного содержания осуществляется исходя из ряда факторов, среди которых определяющее значение имеет общее состояние здоровья пациента, наличие прочих патологий, качество и образ жизни.
Гипергликемия и гипогликемия
Гипергликемия и гипогликемия — это два патологических процесса, развивающихся на фоне нарушения уровня глюкозы в организме. Данные патологии могут иметь очень тягостные последствия для больного, поэтому крайне важно вовремя обратить внимание на характерные симптомы этих недугов и организовать безотлагательную терапию!
Гипергликемия – состояние, для которого характерно стойкое повышение сахара в плазме крови. У людей, больных диабетом, спровоцировать развитие гипергликемии могут следующие факторы: переедание, употребление вредных продуктов, нарушение правил пищевого поведения, отсутствие минимальных физических нагрузок, злоупотребление сахаросодержащими продуктами, стрессовые состояния или не поставленная вовремя инсулиновая инъекция.
Также рекомендуем ознакомиться: виды и выбор инсулинового шприца.
Симптоматика этого состояния:
- Сильное чувство жажды.
- Частые позывы к мочеиспусканию.
- Головные боли и потеря концентрации внимания.
- Чувство сильного переутомления.
- Появление «звёздочек» перед глазами.
В терапии гипергликемии, приоритетное значение уделяется тщательному контролю за показателями глюкозы, при помощи специального аппарата, и строгому соблюдению лечебной диеты. Также, врачом назначаются лекарственные медикаменты, понижающие глюкозу в кровотоке.
Гипогликемия
Патологический процесс, протекающий на фоне падения глюкозного содержания в кровотоке. При этом все системы человеческого организма страдают от энергетического голодания, но в большей степени нарушается деятельность мозга. Гипогликемия может появляться по ряду причин: избыточное выделение инсулина в поджелудочной железе, высокое содержание инсулина в организме, расстройство углеводного обмена в печени или сбои в работе надпочечников.
Стандартные проявления гипогликемии:
- Повышенное чувство тревожности и беспокойства.
- Болезненные ощущения в голове, пульсация.
- Нервозность и раздражительность.
- Постоянное чувство голода.
- Чувство жжения и дискомфорта в подложечной зоне.
- Дрожание мышц.
- Аритмия и тахикардия.
Схема лечения заболевания напрямую зависит от стадии развития патологического процесса. На начальном этапе формирования недуга, больному показано употребление продуктов с высоким содержанием сахара. Больному могут быть прописаны инъекции инсулина «Левемир», который способен предотвратить развитие данной болезни практически на 70%, благодаря медленному поступлению в кровь.
На более поздних стадиях недуга существует необходимость внутривенного введения раствора глюкозы, во избежание необратимых последствий в головном мозге. Самые последние стадии гипогликемии поддаются терапии исключительно в палате интенсивной терапии.
Диабет 1 типа
Сахарный диабет 1 типа – это аутоиммунная эндокринная патология, связанная с тотальной нехваткой инсулина в организме. Самостоятельная выработка белково-пептидного гормона практически полностью прекращена. Предпосылкой развития болезни является расстройство иммунной системы человека. Нередко, диабет этого типа развивается вследствие сильнейшего эмоционального потрясения или по причине генетической предрасположенности.

Больные ощущают целый комплекс мучительных проявлений болезни: резкое снижение массы тела, стремительное ухудшение самочувствия, бессилие, сухость кожных покровов, незаживающие раны. Помимо этого, происходит обезвоживание организма, за счёт частого мочеиспускания, к которому, в свою очередь, приводит синдром постоянной жажды.
Терапия
Люди, имеющие это заболевание, нуждаются в инсулинотерапии на ежедневной основе. Важно понимать, что диабет 1 типа неизлечим, поскольку ни один медикаментозный препарат не в силах возродить клетки, отмирающие на протяжении этой тяжёлой болезни.
Пристальный контроль сахара в кровотоке и инсулинотерапия – единственно возможные методы лечения заболевания. В связи с острой нехваткой природного инсулина в организме заболевшего, врачом прописываются прямые модифицированные аналоги инсулина человека, такие как «Новорапид». Этот ультракороткий инсулин оказывает действие уже через 10 минут, после введения, в то время как короткий инсулин человека срабатывает не ранее чем через полчаса. Воздействие быстрых видов инсулина длится порядка 5 часов.
Диабет 2 типа
Эта патология обусловлена аномально-высоким содержанием сахара в сыворотке крови. Для заболевания этого типа характерно расстройство восприимчивости тканей и клеток организма к инсулину. Этот вид диабета наиболее распространён среди заболевших. Основными провокаторами недуга считаются:
- Ожирение.
- Нерациональное питание.
- Гиподинамия — малоподвижный образ жизни.
- Наличие близких родственников, имеющих подобную патологию.
- Стабильно высокое давление.
Что происходит с организмом человека при диабете 2 типа?

После стандартного принятия пищи происходит ощутимое увеличение показателей сахара, в то время как, поджелудочная железа не способна высвобождать инсулин, что характерно для высокого уровня глюкозы. Вследствие этого процесса ослабевает клеточная чувствительность, ответственная за распознавание сахаропонижающего гормона. Это состояние именуется как инсулинорезистентность, устойчивость клеточной оболочки к влиянию инсулина.
Диагностика
Для выявления заболевания проводятся следующие исследования:
- Лабораторный анализ крови на глюкозу.
- Определение уровня гликозилированного гемоглобина. Его показатели сильно превышены у лиц, страдающих диабетом.
- Тест на толерантность к глюкозе.
- Анализ мочи на сахар и кетоновые соединения.
Несвоевременное проведение диагностических мероприятий и отсутствие должного лечения диабета 2 типа, может привести больного к серьёзным осложнениям, часто имеющим скрытое развитие. К наиболее распространённым осложнениям относятся: развитие дисфункции почек, завышенные показатели артериального давления (гипертония), нарушение зрительной функции и катаракта, поражение тканей нижних конечностей и образование язв.
Видео: Зачем нужен инсулин и как работает?
Важно понимать всю серьёзность этого заболевания эндокринной системы и постараться предотвратить развитие недуга, посредством ранней диагностики, грамотной схемы лечения и соблюдения строгих диетических рекомендаций. В противном случае, патологические процессы сахарного диабета могут привести к необратимым последствиям для здоровья человека.
это гормон поджелудочной железы. Функции инсулина
В организме человека все продумано до мелочей. Каждый орган или система отвечают за определенные процессы. Нарушив работу одного из них, можно раз и навсегда распрощаться с хорошим самочувствием. Конечно, многие из нас слышали о гормонах, как о неких веществах, которые вырабатываются определенными железами. Они различны по своему химическому составу, но есть у них и общие свойства – быть в ответе за обмен веществ в организме человека, а значит, и за его хорошую работу.
Инсулин – это гормон какой железы?
Сразу необходимо отметить, что все процессы, происходящие в любом органе – это очень сложная, но, тем не менее, взаимосвязанная система.
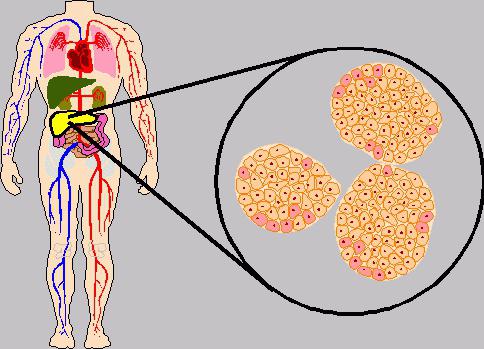
 Инсулин является гормоном, вырабатываемым поджелудочной железой, а точнее сказать, образованиями, расположенными в самой ее глубине. В медицине они еще называются островки Лангерганса-Соболева. Кстати, заметьте, что именно инсулин – это гормон, который влияет практически на все функции в человеческом организме. Он принадлежит к пептидному ряду и создан для качественного насыщения всех клеток организма необходимыми веществами. Гормон поджелудочной железы инсулин способен переносить по крови калий, различные аминокислоты, а главное, глюкозу. Последняя отвечает за баланс углеводов. Схема такая: вы съедаете пищу, в организме повышается уровень глюкозы, следовательно, в крови возрастает показатель инсулина. Мы часто слышим в медицине о таком веществе, как инсулин. Все сразу связывают его с сахарным диабетом. Но ответить на простой вопрос: «Инсулин – это гормон чего, органа или ткани? А может, он вырабатывается целой системой?» — сможет не каждый человек.
Инсулин является гормоном, вырабатываемым поджелудочной железой, а точнее сказать, образованиями, расположенными в самой ее глубине. В медицине они еще называются островки Лангерганса-Соболева. Кстати, заметьте, что именно инсулин – это гормон, который влияет практически на все функции в человеческом организме. Он принадлежит к пептидному ряду и создан для качественного насыщения всех клеток организма необходимыми веществами. Гормон поджелудочной железы инсулин способен переносить по крови калий, различные аминокислоты, а главное, глюкозу. Последняя отвечает за баланс углеводов. Схема такая: вы съедаете пищу, в организме повышается уровень глюкозы, следовательно, в крови возрастает показатель инсулина. Мы часто слышим в медицине о таком веществе, как инсулин. Все сразу связывают его с сахарным диабетом. Но ответить на простой вопрос: «Инсулин – это гормон чего, органа или ткани? А может, он вырабатывается целой системой?» — сможет не каждый человек.Инсулин (гормон) – функции в организме человека
Подумайте сами, действие гормона инсулина заключается в обеспечении нормального питания всех клеток организма. Он, в первую очередь, отвечает за налаживание равновесия углеводов в теле человека. Но при сбое в работе поджелудочной железы одновременно страдают белковый и жировой обмен. Имейте в виду, что инсулин относится к белковым гормонам, а значит, попасть в желудок человека извне он может, но там быстро переварится и совершенно не усвоится. Действие гормона инсулина заключается во влиянии на большинство ферментов. Но основная его задача, по мнению ученых и медиков, — своевременное снижение глюкозы в крови. Зачастую врачи назначают специальный анализ, который четко выявит, гормон инсулин повышен или нет у пациента. Таким образом, удается определить, связаны ли недомогания больного с начинающимся сахарным диабетом либо с другим заболеванием. Конечно, с таким диагнозом можно жить, главное, его вовремя обнаружить и начать осуществлять поддерживающую терапию.
Медицинские нормы инсулина
Любой показатель имеет определенную шкалу значений, по которой можно судить о состоянии больного. Если мы утверждаем, что инсулин – это гормон поджелудочной железы, стоит понимать, что после каждого приема пищи он может быть повышен. Следовательно, существуют некоторые стандарты по сдаче анализов. Необходимо не кушать за 1,5 часа до них либо прийти для проведения исследования строго натощак.
 Тогда есть высокая вероятность достоверного результата. Самое основное, что пытается понять врач — нет ли у пациента сахарного диабета, а при возникновении других проблем – назначить соответствующие дополнительные исследования и лекарства. Сразу отметим, что каждая медицинская лаборатория или учреждение способны указывать свои индивидуальные значения исследуемого показателя, которые в итоге будут считаться нормальными. В принципе, гормон инсулин, норма которого натощак составит в среднем 3-28 мкЕд/мл, может тоже чуть варьироваться. Поэтому при получении результатов анализа старайтесь в панику не впадать, а лучше посетить грамотного специалиста для их расшифровки. К примеру, беременные женщины имеют показатели, отличающиеся от других людей (в среднем 6-28 мкЕд/мл). Когда доктор подозревает именно сахарный диабет, есть смысл уже упомянуть два его основных вида:
Тогда есть высокая вероятность достоверного результата. Самое основное, что пытается понять врач — нет ли у пациента сахарного диабета, а при возникновении других проблем – назначить соответствующие дополнительные исследования и лекарства. Сразу отметим, что каждая медицинская лаборатория или учреждение способны указывать свои индивидуальные значения исследуемого показателя, которые в итоге будут считаться нормальными. В принципе, гормон инсулин, норма которого натощак составит в среднем 3-28 мкЕд/мл, может тоже чуть варьироваться. Поэтому при получении результатов анализа старайтесь в панику не впадать, а лучше посетить грамотного специалиста для их расшифровки. К примеру, беременные женщины имеют показатели, отличающиеся от других людей (в среднем 6-28 мкЕд/мл). Когда доктор подозревает именно сахарный диабет, есть смысл уже упомянуть два его основных вида:— гормон инсулин понижен – поджелудочная железа не справляется со своей работой и вырабатывает его в недостаточных количествах – диабет 1 типа;
— гормон инсулин повышен – обратная ситуация, когда соответствующего вещества в организме много, но он его не чувствует и вырабатывает еще больше – диабет 2 типа.
Влияет ли инсулин на рост человека?
В настоящее время, возможно, легко достать различные препараты для увеличения мышечной и костной ткани. Обычно это практикуют спортсмены, которым необходимо в короткие сроки набрать вес и сделать свое тело более рельефным. Хочется сразу отметить, что инсулин и гормон роста тесно взаимосвязаны. Как это происходит, разобраться сложно, но возможно. Гормон роста – некий препарат, принадлежащий к пептидному ряду. Именно он способен вызвать ускоренное развитие мышц и тканей. Его действие состоит в следующем: он влияет мощнейшим образом на рост мышц, при этом сжигая в больших количествах жир. Конечно, это не может не отразиться на углеводном обмене в организме. Механизм прост: гормон роста прямым образом увеличивает уровень глюкозы в крови. При этом поджелудочная железа, нормально функционирующая, начинает работать усиленно, вырабатывая инсулин в больших количествах. Но если вы это средство употребляете в неконтролируемых дозах, вышеописанный орган не справляется с нагрузкой, соответственно, глюкоза в крови повышается, и это чревато появлением заболевания под названием сахарный диабет. Запомните одну несложную формулу:
— низкий уровень сахара в крови – гормон роста поступает в организм в больших количествах;
— высокий уровень сахара в крови – в больших количествах вырабатывается инсулин.
Гормон роста – курс и его дозировки должны быть назначены спортсменам только опытными тренерами или врачами. Потому что чрезмерное употребление данного средства может повлечь за собой ужасные последствия для дальнейшего здоровья. Многие склоняются к тому, что при введении себе гормона роста нужно определенно помогать работе собственной поджелудочной железы, используя соответствующие дозы инсулина.
Женщина и мужчина – одинаковы ли показатели инсулина у них?
Естественно, что многие анализы напрямую зависят от половой принадлежности и возрастной категории пациента.
 Уже стало понятно, что гормон поджелудочной железы (инсулин) отвечает за контроль уровня глюкозы в крови. Поэтому, для того чтобы оценить работу данного органа, достаточно будет сдать кровь на сахар. Это исследование проводится путем взятия крови из вены строго натощак. Запомните следующие показатели, по которым можно оценить, в достаточном ли количестве в вашем организме вырабатывается гормон инсулин. Норма у женщин и мужчин при этом одинакова: концентрация глюкозы в крови будет составлять 3,3-5,5 ммоль/л. Если она находится в пределах 5,6-6,6 ммоль/л, то целесообразно будет соблюдать специальную диету и проводить дополнительные исследования. Это так называемое пограничное состояние, когда о сахарном диабете говорить еще бессмысленно. Беспокоиться нужно начинать уже тогда, если уровень глюкозы в крови близок к 6,7 ммоль/л. В этом случае врачи советуют пройти следующий тест – толерантность к глюкозе. Здесь немного другие цифры:
Уже стало понятно, что гормон поджелудочной железы (инсулин) отвечает за контроль уровня глюкозы в крови. Поэтому, для того чтобы оценить работу данного органа, достаточно будет сдать кровь на сахар. Это исследование проводится путем взятия крови из вены строго натощак. Запомните следующие показатели, по которым можно оценить, в достаточном ли количестве в вашем организме вырабатывается гормон инсулин. Норма у женщин и мужчин при этом одинакова: концентрация глюкозы в крови будет составлять 3,3-5,5 ммоль/л. Если она находится в пределах 5,6-6,6 ммоль/л, то целесообразно будет соблюдать специальную диету и проводить дополнительные исследования. Это так называемое пограничное состояние, когда о сахарном диабете говорить еще бессмысленно. Беспокоиться нужно начинать уже тогда, если уровень глюкозы в крови близок к 6,7 ммоль/л. В этом случае врачи советуют пройти следующий тест – толерантность к глюкозе. Здесь немного другие цифры:— 7,7 ммоль/л и ниже – нормальное значение;
— 7,8-11,1 ммоль/л – уже наблюдаются нарушения в работе системы;
— выше 11,1 ммоль/л – врач может говорить о сахарном диабете.
Из вышеописанных результатов становится ясно, что у женщин и у мужчин нормы инсулина примерно одинаковы, т. е. половая принадлежность на это никакого влияния не оказывает. Но беременным дамам стоит помнить, что в их интересном положении бывают специфические отклонения от действующих норм. Это зачастую происходит по причине того, что поджелудочная железа вырабатывает гормон инсулин в недостаточном количестве, и сахар в крови повышается. Обычно все регулируется специальной диетой, но иногда врачи в таком случае говорят о сахарном диабете у беременных. Дети – это все-таки отдельная категория, так как в их раннем возрасте из-за недоразвитости нервной системы и недостаточно активного функционирования всех органов уровень глюкозы в крови может быть понижен. Но и с его повышением (5,5-6,1 ммоль/л) необходимо разбираться более подробно, ведь это может быть связано с нарушением правил сдачи самого анализа.
Что такое глюкагон?
Итак, из вышесказанного следует, что инсулин – это гормон, вырабатываемый поджелудочной железой. Но, помимо этого, данный орган отвечает за производство и других веществ, таких как глюкагон и С-пептид. Нам очень интересны функции первого из них. Ведь, по сути, они прямо противоположны работе инсулина. Соответственно, становится ясно, что гормон глюкагон повышает уровень сахара в крови. Таким образом, данные вещества поддерживают показатель глюкозы в нейтральном состоянии. Стоит отметить, что гормоны инсулин и глюкагон – вещества, которые вырабатываются всего лишь одним из множества органов человеческого организма. Помимо них, существует еще огромное количество тканей и систем, занимающихся тем же самым. И для хороших показателей сахара в крови этих гормонов не всегда достаточно.
Повышенный инсулин – чем это чревато?
Конечно, не всегда увеличение данного показателя обязательно приведет к возникновению сахарного диабета.
 Одним из самых распространенных последствий может стать ожирение, а уже потом болезнь повышенного сахара в крови. Зачастую врачи и диетологи, чтобы объяснить своим пациентам простой механизм образования лишнего веса, начинают свой рассказ с ответа на простой вопрос: «Инсулин – это гормон какой железы?» Ведь люди, употребляющие в пищу большое количество углеводной пищи (к примеру, мучные и сладкие блюда), не задумываются о том, какую нагрузку испытывает их поджелудочная железа при этом. Конечно, эти продукты кушать можно, но умеренными порциями, тогда и вся система работает органично. Вообще при таком режиме питания происходит следующее: инсулин повышается постоянно (т. е. этот процесс приобретает хроническую форму), но сахар поступает в организм в немереных количествах, в итоге он просто откладывается в жир. И запомните, что в данном случае сильно повышен аппетит. Замкнутый круг, из которого вам будет очень трудно выбраться, обеспечен: кушаете много неполезной пищи и плотно – инсулин повышен – жир откладывается – аппетит повышается – опять едим в неограниченных количествах. Лучше всего вовремя обратиться к специалистам, которые назначат соответствующие диеты и все необходимые анализы.
Одним из самых распространенных последствий может стать ожирение, а уже потом болезнь повышенного сахара в крови. Зачастую врачи и диетологи, чтобы объяснить своим пациентам простой механизм образования лишнего веса, начинают свой рассказ с ответа на простой вопрос: «Инсулин – это гормон какой железы?» Ведь люди, употребляющие в пищу большое количество углеводной пищи (к примеру, мучные и сладкие блюда), не задумываются о том, какую нагрузку испытывает их поджелудочная железа при этом. Конечно, эти продукты кушать можно, но умеренными порциями, тогда и вся система работает органично. Вообще при таком режиме питания происходит следующее: инсулин повышается постоянно (т. е. этот процесс приобретает хроническую форму), но сахар поступает в организм в немереных количествах, в итоге он просто откладывается в жир. И запомните, что в данном случае сильно повышен аппетит. Замкнутый круг, из которого вам будет очень трудно выбраться, обеспечен: кушаете много неполезной пищи и плотно – инсулин повышен – жир откладывается – аппетит повышается – опять едим в неограниченных количествах. Лучше всего вовремя обратиться к специалистам, которые назначат соответствующие диеты и все необходимые анализы.Сахарный диабет
Это страшная болезнь, которая стала так называемой чумой XX века. И не только из-за большого количества болеющих, а еще из-за причин ее появления и уменьшения возраста пациентов. Теперь сахарный диабет может возникнуть не только у пожилого человека, который в принципе склонен к этому недугу в силу ухудшения функционирования всех своих органов, но и у маленьких детей. Ученые по всему миру пытаются найти ответ на этот сложной вопрос. Ведь получается, ребенок, заболевший диабетом, должен в течение всей своей последующей жизни поддерживать нормальный уровень инсулина. Выявить данную болезнь несложно, опытному врачу стоит назначить несколько несложных исследований. Для начала сдается кровь на сахар и определяется, повышен ли он. При положительном результате уже действуют следующим образом: проводят тест на толерантность к глюкозе и ставят соответствующий диагноз. Когда сахарный диабет подтверждается, врачу необходимо понять, какого количества изучаемого гормона не хватает конкретно вашему организму. Для этого стоит сдать анализ на инсулин. Тут надо понимать, что сахарный диабет бывает всего двух типов:
— 1-й: инсулин снижен, при этом соответственно глюкоза в крови повышена. В итоге увеличивается мочеиспускание и обнаруживается сахар в моче;
— 2-й: наблюдается повышение инсулина. Почему так происходит? Глюкоза в крови также есть, инсулин вырабатывается, но у организма снижается к нему чувствительность, т. е. он как будто его не видит. В таком случае есть смысл назначения специальных исследований, таких как анализ крови на иммунореактивный инсулин.
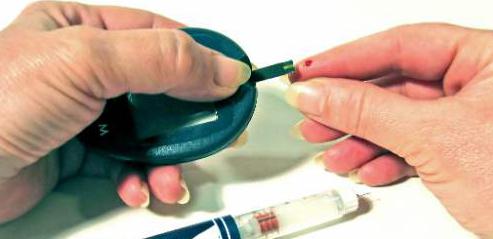
Так как инсулин является гормоном поджелудочной железы, логично будет полагать, что в случае сахарного диабета врач будет назначать и препараты для нормального функционирования данного органа. Но и инсулин, поступающий извне, организму тоже будет нужен. Поэтому надо приобрести необходимые лекарства. Кстати, когда диагноз поставлен и вам нужно будет ежедневно самостоятельно измерять дома уровень глюкозы у себя в крови, целесообразно будет приобрести известный всем аппарат — глюкометр. Он позволяет без особого труда за несколько секунд узнать необходимое значение. При помощи одноразовых иголок вы делаете небольшой прокол на пальце и тест-полоской собирате кровь. Вставляете ее в глюкометр, и результат готов. Обычно он получается достоверным.
Какие препараты содержат инсулин?
Сразу стоит оговорить тот момент, что все препараты, содержащие инсулин, должны назначаться строго вашим лечащим врачом, никакого самолечения быть не должно, слишком опасны его последствия. Человеку, который болеет сахарным диабетом, просто необходим поступающий извне инсулин (гормон).
 Функции поджелудочной железы, самостоятельно не справляющейся со своей работой, должны поддерживаться постоянно. Как понять, сколько инсулина потребуется конкретному больному? Эта цифра измеряется в специальных углеводных единицах. Проще говоря, вы считаете, сколько в каждой пище углеводов, и, соответственно, понимаете, какое количество инсулина вам придется вколоть, чтобы снизить сахар в крови. Конечно, существуют различные аналоги препаратов, содержащих инсулин. К примеру, когда речь идет о сниженном гормоне, когда по сути поджелудочная железа не справляется со своей работой, стоит прибегнуть к лекарствам, которые смогут активировать ее деятельность (скажем, препарат «Бутамид»). В принципе, можно сказать, что это не чисто введенный в ваш организм инсулин, а лишь вещество, которое так или иначе поможет организму распознать данный гормон, вырабатываемый собственным соответствующим органом. Кто хоть раз сталкивался с проблемой диабета, прекрасно понимает, что в настоящее время все препараты, направленные на борьбу с ним, выпускают в виде инъекций для уколов. Естественно, что ученые всего мира ломают голову над тем, как сделать эту процедуру проще и найти лекарство в другой форме (например, таблетки). Но пока безрезультатно. В принципе, для тех, кто привык к ежедневным процедурам такого типа, они уже кажутся абсолютно безболезненными. Даже дети в силах сделать себе такую инъекцию под кожу самостоятельно. Обычно введенный инсулин начинает свою работу в среднем через полчаса, максимально он сконцентрируется в крови где-то часа через 3. Продолжительность его работы около 6 часов. Тем, кому уже точно поставили диагноз под названием сахарный диабет, нужно делать себе такие уколы три раза в день: утром (обязательно натощак), в полдень, вечером. Конечно, действие введенного инсулина иногда необходимо продлить (на медицинском языке это называется пролонгация). Сделать можно данную процедуру с помощью следующих суспензий: цинк-инсулин (продолжительность 10-36 часов), протамин-цинк-инсулин (24-36 часов). Их вводят подкожно либо внутримышечно.
Функции поджелудочной железы, самостоятельно не справляющейся со своей работой, должны поддерживаться постоянно. Как понять, сколько инсулина потребуется конкретному больному? Эта цифра измеряется в специальных углеводных единицах. Проще говоря, вы считаете, сколько в каждой пище углеводов, и, соответственно, понимаете, какое количество инсулина вам придется вколоть, чтобы снизить сахар в крови. Конечно, существуют различные аналоги препаратов, содержащих инсулин. К примеру, когда речь идет о сниженном гормоне, когда по сути поджелудочная железа не справляется со своей работой, стоит прибегнуть к лекарствам, которые смогут активировать ее деятельность (скажем, препарат «Бутамид»). В принципе, можно сказать, что это не чисто введенный в ваш организм инсулин, а лишь вещество, которое так или иначе поможет организму распознать данный гормон, вырабатываемый собственным соответствующим органом. Кто хоть раз сталкивался с проблемой диабета, прекрасно понимает, что в настоящее время все препараты, направленные на борьбу с ним, выпускают в виде инъекций для уколов. Естественно, что ученые всего мира ломают голову над тем, как сделать эту процедуру проще и найти лекарство в другой форме (например, таблетки). Но пока безрезультатно. В принципе, для тех, кто привык к ежедневным процедурам такого типа, они уже кажутся абсолютно безболезненными. Даже дети в силах сделать себе такую инъекцию под кожу самостоятельно. Обычно введенный инсулин начинает свою работу в среднем через полчаса, максимально он сконцентрируется в крови где-то часа через 3. Продолжительность его работы около 6 часов. Тем, кому уже точно поставили диагноз под названием сахарный диабет, нужно делать себе такие уколы три раза в день: утром (обязательно натощак), в полдень, вечером. Конечно, действие введенного инсулина иногда необходимо продлить (на медицинском языке это называется пролонгация). Сделать можно данную процедуру с помощью следующих суспензий: цинк-инсулин (продолжительность 10-36 часов), протамин-цинк-инсулин (24-36 часов). Их вводят подкожно либо внутримышечно.Возможна ли передозировка инсулином?
Мы знаем, что в лекарственной форме инсулин – это гормон. Чего с ним нельзя делать точно, так это назначать или отменять его введение самостоятельно.
 Если случилась ситуация, когда в крови оказалось слишком много инсулина, — это так называемая передозировка или гипогликемия, — следует срочно исправлять положение. Прежде всего, вы должны четко понять, что происходит с человеком: он может резко захотеть сильно кушать, начать потеть и раздражаться, проявить необъяснимую агрессию или даже упасть в обморок. Самое страшное в таком случае — это гипогликемический шок, когда неминуемо возникают судороги и нарушается деятельность сердца. Обязательные действия в этой ситуации:
Если случилась ситуация, когда в крови оказалось слишком много инсулина, — это так называемая передозировка или гипогликемия, — следует срочно исправлять положение. Прежде всего, вы должны четко понять, что происходит с человеком: он может резко захотеть сильно кушать, начать потеть и раздражаться, проявить необъяснимую агрессию или даже упасть в обморок. Самое страшное в таком случае — это гипогликемический шок, когда неминуемо возникают судороги и нарушается деятельность сердца. Обязательные действия в этой ситуации:— надо пополнить запасы сахара в крови, т. е. что-то съесть, содержащее его: кусок сахара, сладкое печенье или ломтик обычного белого хлеба – делается это при появлении самых первых симптомов;
— когда ситуация совсем критичная и шок неминуем, нужно срочно ввести внутривенно раствор глюкозы (40%-ый).
Обязательно следите за тем, как ваш организм в принципе ведет себя в ответ на применение инъекций инсулина. Ведь каждый из нас индивидуален. У некоторых может возникнуть сильная аллергическая реакция, проявляемая не только в месте укола в виде красного пятна, но и по всему телу (крапивница или дерматит). Будьте внимательны, сразу обращайтесь к лечащему врачу, он может просто заменить имеющийся у вас препарат на суинсулин. Ни в коем случае нельзя делать этого самостоятельно, тогда внезапно возникший недостаток инсулина может привести к коме и летальному исходу.
Инсулин – это гормон, отвечающий за ваше здоровье. Запомните, что сахарный диабет может развиться у любого человека. Иногда это напрямую связано со злоупотреблением сладкой и мучной пищей. Некоторые люди не способны контролировать себя в таких вопросах и съедают большое количество углеводов каждый день. Тем самым их организм живет в постоянном стрессе, пытаясь самостоятельно вырабатывать все больше инсулина. И вот, когда он окончательно истощен, наступает эта болезнь.
Инсулин и углеводы – влияние на мышечную массу и отложение жира
Многие утверждают, что если снизить потребление углеводов, то организм будет вырабатывать меньше инсулина, который способствует откладыванию жировых запасов. Вследствие этого имеющийся жир будет сгорать на тренировках, и фигура достигнет идеала.
На самом деле все происходит несколько иначе.
 Инсулин и углеводы – влияние на мышечную массу и отложение жира
Инсулин и углеводы – влияние на мышечную массу и отложение жираМногие утверждают, что если снизить потребление углеводов, то организм будет вырабатывать меньше инсулина, который способствует откладыванию жировых запасов. Вследствие этого имеющийся жир будет сгорать на тренировках, и фигура достигнет идеала.
На самом деле все происходит несколько иначе.
Инсулин в действии
Инсулин является гормоном, который вырабатывается поджелудочной железой. Основной функцией инсулина считается снижение концентрации глюкозы в крови.
Данный гормон оказывает разностороннее влияние на обмен практически во всех тканях человеческого организма.
Инсулин и мышцы
Мышечные клетки подвержены действию инсулина. К клеткам мышечной ткани поступает GLUT-4, который является независимым белком – переносчиком глюкозы. GLUT-4 транспортирует глюкозу во внутриклеточное пространство через клеточную мембрану посредством облегченной диффузии.
Энергетический статус клетки имеет большое значение.
- Если в мышечной клетке недостаточно глюкозы или гликогена, то инсулин подает ей сигнал использовать поступающую глюкозу в качестве топлива и начинать создавать гликоген из запасов глюкозы.
- Если же мышечная клетка полна глюкозы, гликогена и внутримышечных триглицеридов, то инсулин подаст сигнал клетке, чтобы та выполнила все, что требуется делать в случае низкого энергетического состояния. Он превратит избыток глюкозы в жир посредством первичного липогенеза.
Инсулин и жировая ткань
Инсулин действительно снижает скорость расщепления жира в жировой ткани и стимуляции синтеза жирных кислот. Наука этого и не скрывает.
Однако содержание инсулина должно постоянно сохранять высокий уровень, чтобы оказывать сильное влияние на отложение жира, приводящее вас к тучному и полному телосложению.
Инсулин – это всего лишь средство для запуска углеводного обмена. Он не производит самостоятельно огромные жировые запасы.
Если бы инсулин был ключевым фактором для увеличения жировой прослойки, то все люди, потребляющие большое количество углеводов, были бы намного толще людей, потребляющих их гораздо меньше.
На самом же деле если вы будете сидеть на высокоуглеводной диете, то сможете похудеть и привести уровень инсулина в нормальное состояние. К тому же ограничение потребляемых жиров даст больший толчок для похудения, чем ограничение углеводов.
Следовательно, инсулин играет главную роль в определении источника топлива для получения энергии. Жир это будет или же углеводы – определит сигнал инсулина.
Кроме того, если бы инсулин был решающим фактором, влияющим на набор веса, то все тучные люди, страдающие ожирением, гарантированно имели бы проблемы с уровнем инсулина в организме. Но ведь это совсем не так. Большинство грузных людей, имеющих лишний вес, не испытывают никаких проблем с повышенным содержанием инсулина в крови. Уровень их инсулина находится в норме. Это снова указывает на то, что инсулин не является основной причиной ожирения.
Белок и инсулин
Белок также способствует выделению инсулина. Продукты с высоким содержанием белка вызывают больший инсулиновый отклик, нежели продукты с высоким содержанием углеводов.
Вы наверняка слышали о том, что высокобелковые диеты являются наиболее эффективными в процессе сжигания жира. Сывороточный протеин (ссылка на статью «3 пути влияния сывороточного протеина на похудение и сжигание жира») вызывает большое выделение инсулина, но неоднократно доказано, что именно он способен помочь в сжигании жира.
Парадокс, не правда ли? Ведь если бы инсулин на самом деле являлся главной причиной возникновения жировых отложений, то белковая пища, и протеин в частности, способствовала бы накоплению жира, а не его сжиганию.
Полезная статья: «10 главных источников белка – список продуктов и советы».
Заключение
Опираясь на всю изложенную информацию, можно сделать вывод, что инсулин является регулятором субстрата. Он подает сигналы, определяющие переход с расщепления жира к расщеплению углеводов, вызывая синтез гликогена и синтез белка, при необходимости.
Обмен веществ человеческого организма достаточно гибок и устойчив, чтобы справиться с колебаниями субстрата и сжигать жир, не накапливая новых отложений, даже при высоком потреблении углеводов.
Только при наличии избыточной энергии инсулин способствует жировому отложению. Но даже в этом случае ваш организм способен наладить положение.
Спасибо, Ваш комментарий отправлен.
a:43:{s:16:»ADD_REVIEW_PLACE»;s:1:»1″;s:17:»BUTTON_BACKGROUND»;s:7:»#dbbfb9″;s:10:»CACHE_TIME»;s:8:»36000000″;s:10:»CACHE_TYPE»;s:1:»A»;s:26:»COMMENTS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:20:»COMPOSITE_FRAME_MODE»;s:1:»A»;s:20:»COMPOSITE_FRAME_TYPE»;s:4:»AUTO»;s:11:»DATE_FORMAT»;s:5:»d.m.Y»;s:21:»DEFAULT_RATING_ACTIVE»;s:1:»3″;s:12:»FIRST_ACTIVE»;s:1:»2″;s:10:»ID_ELEMENT»;s:4:»4152″;s:11:»INIT_JQUERY»;s:1:»N»;s:10:»MAX_RATING»;s:1:»5″;s:12:»NOTICE_EMAIL»;s:0:»»;s:13:»PRIMARY_COLOR»;s:7:»#a76e6e»;s:27:»QUESTIONS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:25:»REVIEWS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:13:»SHOW_COMMENTS»;s:1:»Y»;s:14:»SHOW_QUESTIONS»;s:1:»N»;s:12:»SHOW_REVIEWS»;s:1:»N»;s:18:»COMPONENT_TEMPLATE»;s:4:»blog»;s:17:»~ADD_REVIEW_PLACE»;s:1:»1″;s:18:»~BUTTON_BACKGROUND»;s:7:»#dbbfb9″;s:11:»~CACHE_TIME»;s:8:»36000000″;s:11:»~CACHE_TYPE»;s:1:»A»;s:27:»~COMMENTS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:21:»~COMPOSITE_FRAME_MODE»;s:1:»A»;s:21:»~COMPOSITE_FRAME_TYPE»;s:4:»AUTO»;s:12:»~DATE_FORMAT»;s:5:»d.m.Y»;s:22:»~DEFAULT_RATING_ACTIVE»;s:1:»3″;s:13:»~FIRST_ACTIVE»;s:1:»2″;s:11:»~ID_ELEMENT»;s:4:»4152″;s:12:»~INIT_JQUERY»;s:1:»N»;s:11:»~MAX_RATING»;s:1:»5″;s:13:»~NOTICE_EMAIL»;s:0:»»;s:14:»~PRIMARY_COLOR»;s:7:»#a76e6e»;s:28:»~QUESTIONS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:26:»~REVIEWS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:14:»~SHOW_COMMENTS»;s:1:»Y»;s:15:»~SHOW_QUESTIONS»;s:1:»N»;s:13:»~SHOW_REVIEWS»;s:1:»N»;s:19:»~COMPONENT_TEMPLATE»;s:4:»blog»;s:8:»TEMPLATE»;s:4:»blog»;}
a:43:{s:16:»ADD_REVIEW_PLACE»;s:1:»1″;s:17:»BUTTON_BACKGROUND»;s:7:»#dbbfb9″;s:10:»CACHE_TIME»;s:8:»36000000″;s:10:»CACHE_TYPE»;s:1:»A»;s:26:»COMMENTS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:20:»COMPOSITE_FRAME_MODE»;s:1:»A»;s:20:»COMPOSITE_FRAME_TYPE»;s:4:»AUTO»;s:11:»DATE_FORMAT»;s:5:»d.m.Y»;s:21:»DEFAULT_RATING_ACTIVE»;s:1:»3″;s:12:»FIRST_ACTIVE»;s:1:»2″;s:10:»ID_ELEMENT»;s:4:»4152″;s:11:»INIT_JQUERY»;s:1:»N»;s:10:»MAX_RATING»;s:1:»5″;s:12:»NOTICE_EMAIL»;s:0:»»;s:13:»PRIMARY_COLOR»;s:7:»#a76e6e»;s:27:»QUESTIONS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:25:»REVIEWS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:13:»SHOW_COMMENTS»;s:1:»Y»;s:14:»SHOW_QUESTIONS»;s:1:»N»;s:12:»SHOW_REVIEWS»;s:1:»N»;s:18:»COMPONENT_TEMPLATE»;s:4:»blog»;s:17:»~ADD_REVIEW_PLACE»;s:1:»1″;s:18:»~BUTTON_BACKGROUND»;s:7:»#dbbfb9″;s:11:»~CACHE_TIME»;s:8:»36000000″;s:11:»~CACHE_TYPE»;s:1:»A»;s:27:»~COMMENTS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:21:»~COMPOSITE_FRAME_MODE»;s:1:»A»;s:21:»~COMPOSITE_FRAME_TYPE»;s:4:»AUTO»;s:12:»~DATE_FORMAT»;s:5:»d.m.Y»;s:22:»~DEFAULT_RATING_ACTIVE»;s:1:»3″;s:13:»~FIRST_ACTIVE»;s:1:»2″;s:11:»~ID_ELEMENT»;s:4:»4152″;s:12:»~INIT_JQUERY»;s:1:»N»;s:11:»~MAX_RATING»;s:1:»5″;s:13:»~NOTICE_EMAIL»;s:0:»»;s:14:»~PRIMARY_COLOR»;s:7:»#a76e6e»;s:28:»~QUESTIONS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:26:»~REVIEWS_TEXTBOX_MAXLENGTH»;s:4:»1000″;s:14:»~SHOW_COMMENTS»;s:1:»Y»;s:15:»~SHOW_QUESTIONS»;s:1:»N»;s:13:»~SHOW_REVIEWS»;s:1:»N»;s:19:»~COMPONENT_TEMPLATE»;s:4:»blog»;s:8:»TEMPLATE»;s:4:»blog»;}
описание, функции в организме, применение в спорте и при диабете
© M.Rode-Foto — stock.adobe.com
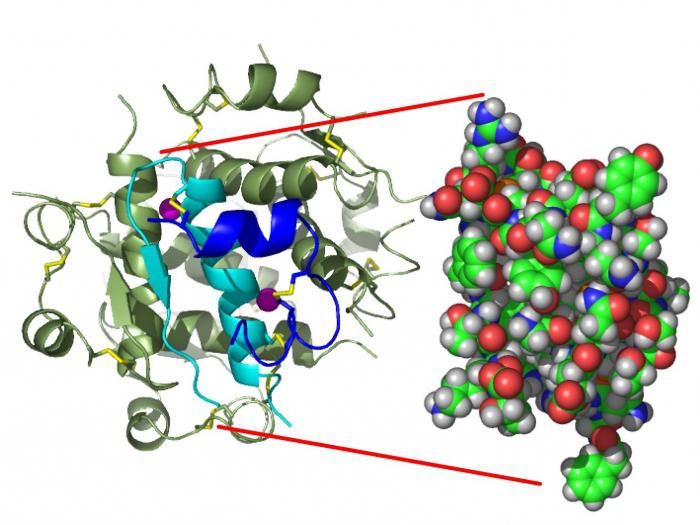
Инсулин – один из самых изученных гормонов в медицине. Образуется он в бета-клетках островков Лангерганса поджелудочной железы, влияет на внутриклеточный обмен веществ практических всех тканей.
Главное свойство пептидного гормона – способность контролировать уровень глюкозы в крови, не давая превышать максимально предельной концентрации. Инсулин активно участвует в синтезе белков и жиров, активизирует ферменты гликолиза, а также способствует регенерации в печени и мышцах гликогена.
Значение инсулина для организма
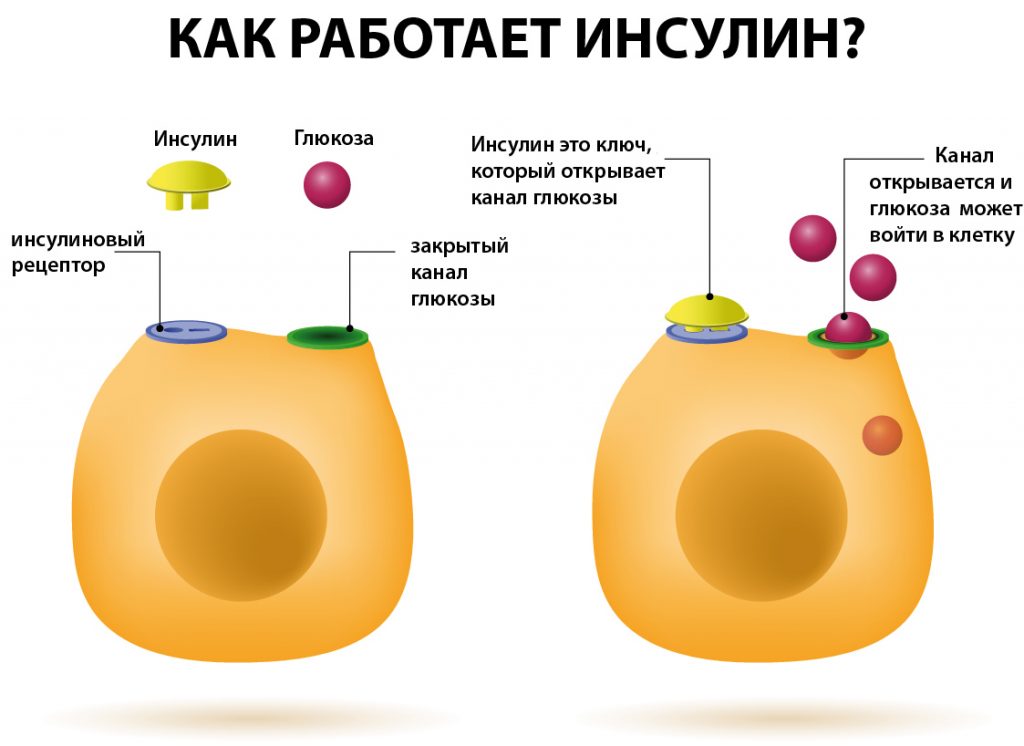
Главная задача инсулина в организме человека — повышение проницаемости мембран миоцитов и адипоцитов для глюкозы, что улучшает ее транспорт в клетки. Благодаря этому реализуется и утилизация глюкозы из организма, запускается процесс образования гликогена и его накопление в мышцах. Также инсулин обладает способностью стимулировать внутриклеточное образование белков, повышая проницаемость стенок клеток для аминокислот (источник — Википедия).
Тезисно функции инсулина в организме можно выразить следующим образом:
- Благодаря действию гормона в клетку попадает получаемый из пищи сахар за счет того, что улучшается проницаемость мембраны.
- Под его действием в клетках печени, а также в мышечных волокнах происходит процесс трансформации гликогена из глюкозы.
- Инсулин влияет на накопление, синтез и сохранение целостности попавших в организм белков.
- Гормон способствует накоплению жира за счет того, что помогает жировым клеткам захватить глюкозу и синтезировать ее в жировую ткань. Именно поэтому при употреблении в пищу продуктов, богатых углеводами, следует помнить о риске появления ненужных жировых отложений.
- Активизирует действие ферментов, которые ускоряют распад глюкозы (анаболическое свойство).
- Подавляет активность ферментов, растворяющих жир и гликоген (антикатаболическое действие).
Инсулин – это уникальный гормон, который принимает участие во всех метаболических процессах внутренних органов и систем. Он играет важную роль в углеводном обмене.
После того, как в желудок попадает пища, уровень углеводов повышается. Это происходит даже при диетическом или спортивном питании с их низким содержанием.
В результате этого поджелудочная железа получает соответствующий сигнал из мозга и начинает усиленно вырабатывать инсулин, который, в свою очередь, начинает расщеплять углеводы. Отсюда возникает зависимость уровня инсулина от приема пищи. Если человек сидит на изнуряющей диете и постоянно голодает, то и концентрация этого гормона в крови также будет минимальной (источник на английском языке — книга «Инсулин и родственны белки — структура, функции, фармакология»).
Это единственный гормон, действие которого направлено на понижение уровня сахара в крови в отличие от всех остальных гормонов, которые лишь увеличивают данный показатель, как, например, адреналин, гормон роста или глюкагон.
При высоком содержании в крови кальция, калия, а также при повышенной концентрации жирных кислот процесс выработки инсулина ускоряется. А соматотропин и соматостатин обладают противоположным эффектом, снижая концентрацию инсулина и замедляя его синтез.

© designua2 — stock.adobe.com
Причины повышения уровня инсулина
- Инсулиномы – небольшие опухолевые образования. Они состоят из бета-клеток островков Лангерганса. Реже возникают из энтерохромаффинных клеток кишечника. Инсулиномы служат генератором инсулина в высоких количествах. Для диагностики опухолей используется соотношение гормона и глюкозы, причем все исследования проводятся строго натощак.
- Сахарный диабет 2 типа. Характеризуется резким снижением показателей инсулина и, соответственно, возрастанием концентрации сахара. Позже, по мере прогрессирования заболевания, ткани все больше будут терять чувствительность к инсулину, что обусловливает прогрессирование патологии.
- Избыточный вес. Если проблема связана с обильными приемами углеводосодержащей пищи, количество инсулина в крови увеличивается в разы. Именно он синтезирует сахар в жир. Поэтому возникает замкнутый круг, который непросто разомкнуть – чем больше гормона, тем больше жиров, и наоборот.
- Акромегалия – опухоль в гипофизе, которая приводит к сокращению количества выработанного соматотропина. Его концентрация – важнейший инструмент диагностики наличия опухоли, если человеку вводят инсулин, уровень глюкозы падает, что должно приводить к повышению содержания соматотропина в крови, если этого не происходит – велика вероятность наличия данного вида опухоли.
- Гиперкортицизм – заболевание, возникающее при избыточной выработке гормонов корой надпочечников. Они препятствуют расщеплению глюкозы, ее уровень остается высоким, доходящим до критических показателей.
- Мышечная дистрофия – возникает из-за того, что происходит нарушение обменных процессов в организме, на фоне которого повышается содержание инсулина в крови.
- При несбалансированном питании в период беременности женщина находится под угрозой резкого повышения показателей гормона.
- Наследственные факторы, препятствующие усвоению галактозы и фруктозы.
При критическом повышении уровня глюкозы человек может впадать в гипергликемическую кому. Вывести из этого состояния помогает инсулиновая инъекция.
Сахарный диабет 1 и 2 типов также характеризуются изменением концентрации инсулина. Он бывает двух типов:
- инсулиннезависимым (СД 2 типа) – характеризуется невосприимчивостью тканей к инсулину, при этом уровень гормона может быть нормальным или повышенным;
- инсулинозависимым (СД 1 типа) – вызывает критическое падение уровня инсулина.
Понижают содержание этого вещества и интенсивные физические нагрузки, регулярные тренировки и стрессовые состояния.
Особенности сдачи крови на выявление уровня инсулина в крови
Для того, чтобы определить содержание инсулина в крови, следует сдать лабораторный анализ. Для этого берется кровь из вены и помещается в специальную пробирку.

© Alexander Raths — stock.adobe.com
Для того чтобы результаты анализа были максимально точными, людям категорически запрещается употреблять пищу, лекарства, алкоголь за 12 часов до забора крови. Также рекомендуется отказаться от всех видов физической нагрузки. Если человек принимает жизненно необходимые препараты и отменить их никак нельзя, этот факт отображается при приеме анализа в специальном бланке.
За полчаса до сдачи инсулиновых проб пациенту необходимо полное спокойствие!
Изолированная оценка содержания инсулина в крови с медицинской точки зрения не несет какой-либо значимой ценности. Для определения типа нарушения в организме рекомендовано определение соотношения инсулина и глюкозы. Оптимальный вариант исследования — нагрузочный тест, который позволяет определить уровень синтеза инсулина после нагрузки глюкозой.
Благодаря нагрузочному тесту можно определить скрытое течение сахарного диабета.
При развитии патологии реакция на выброс инсулина будет более поздней, чем в случае нормы. Показатели гормона в крови нарастают медленно, а позже поднимаются до высоких значений. У здоровых людей инсулин в крови возрастет плавно и опустится до нормальных значений без резких скачков.
Инсулиновые инъекции
Чаще всего инъекции с использованием инсулина назначаются людям, страдающим сахарным диабетом. Врач подробно объясняет правила использования шприца, особенности антибактериальной обработки, дозировку.
- При диабете 1 типа люди регулярно делают себе самостоятельные инъекции для поддержания возможности нормального существования. У таких людей нередки случаи, когда требуется экстренное введение инсулина в случае высокой гипергликемии.
- Сахарный диабет 2 типа допускает замену инъекций на таблетки. Вовремя диагностированный сахарный диабет, адекватно назначенное лечение в виде таблетированных форм в сочетании с диетой позволяют вполне успешно компенсировать состояние.
В качестве препарата для инъекций применяется инсулин, который получен из поджелудочной железы свиньи. Он имеет схожий биохимический состав с гормоном человека и дает минимум побочных эффектов. Медицина постоянно развивается и сегодня предлагает пациентам полученный в результате генной инженерии инсулин — человеческий рекомбинантный. Для инсулиновой терапии в детском возрасте применяется лишь инсулин человека.
Необходимая доза подбирается врачом индивидуально, в зависимости от общего состояния пациента. Специалист проводит полный инструктаж, обучая его делать инъекции правильно.
При заболеваниях, для которых характерны инсулиновые перепады, необходимо придерживаться сбалансированной диеты, соблюдать распорядок дня, регулировать уровень физических нагрузок, свести к минимуму появление стрессовых ситуаций.
Разновидности инсулина
В зависимости от вида, инсулин принимают в разное время суток и разными дозами:
- Хумалог и Новорапид действуют очень быстро, уже через час уровень инсулина повышается и достигает максимального показателя, необходимого организму. Но уже спустя 4 часа его действие заканчивается, и уровень инсулина опять снижается.
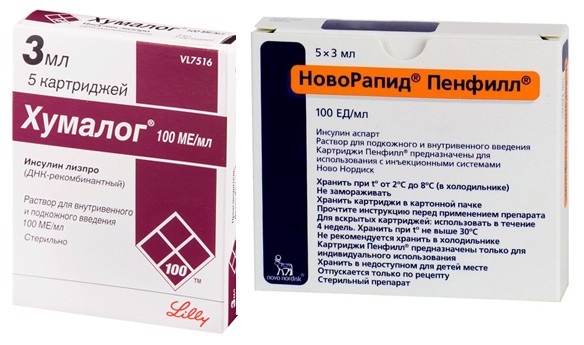

- Хумулин Регулятор, Инсуман Рапид, Актрапид характеризуются быстрым повышением уровня инсулина в крови уже спустя полчаса, максимум через 4 часа достигается его предельная концентрация, которая потом начинает постепенно снижаться. Препарат действует на протяжении 8 часов.
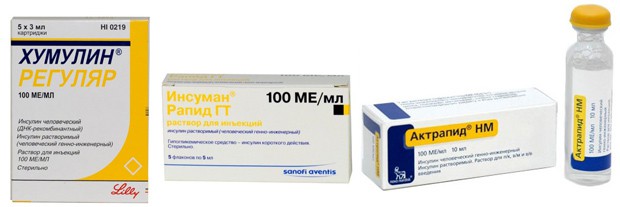

- Инсуман Базал, Хумулин НПХ, Протафан НМ обладают средней продолжительностью воздействия от 10 до 20 часов. Максимум через три часа они начинают проявлять активность, а через 6-8 часов уровень инсулина в крови достигает максимальных значений.
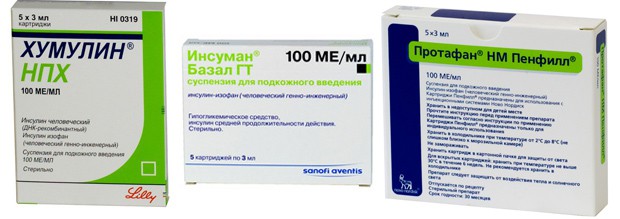

- Гларгин обладает длительным действием от 20 до 30 часов, на протяжении которых поддерживается ровный инсулиновый фон без пиковых значений.


- Деглюдек Тресиба произведен в Дании и имеет максимальный по продолжительности действия эффект, способный сохраняться на протяжении 42 часов.


Все инструкции по правилам введения инсулина пациент должен получить строго от лечащего врача, так же как и о способах введения (подкожном или внутримышечном). Нет строгой определенной дозы и кратности введения ни для одного препарата на основе инсулина! Подбор и корректировка доз осуществляется строго индивидуально в каждом клиническом случае!
Применение инсулина в спорте и для наращивания мышечной массы
Спортсмены, интенсивно занимающиеся тренировками и пытающиеся нарастить мышечную массу, используют в рационе питания протеины. Инсулин же, в свою очередь, регулирует синтез белка, что приводит к наращиванию мышечных волокон. Влияет этот гормон не только на метаболизм белков, но и углеводов и жиров, создавая предпосылки для создания рельефной мышечной массы.
Несмотря на то, что инсулин является допинговым препаратом, запрещенным к использованию у профессиональных спортсменов, обнаружить его дополнительное применение, а не естественную выработку, невозможно. Этим пользуются многие спортсмены, чьи результаты зависят от мышечной массы.
Сам по себе гормон не наращивает объем мышц, но активно влияет на процессы, которые в итоге приводят к нужному результату — контролирует обмен углеводов, белков и липидов, благодаря чему:
- Синтезирует мышечный протеин. Протеины – основные составляющие мышечных волокон, синтезируемые с помощью рибосом. Именно инсулин активизирует выработку рибосом, которые приводят к увеличению количества белка и, соответственно, наращиванию мышечной массы.
- Снижает интенсивность катаболизма. Катаболизм – это процесс, с которым разными способами борются все профессиональные спортсмены. За счет повышения уровня инсулина процесс распада сложных веществ замедляется, белка производится в разы больше, чем разрушается.
- Повышает проходимость аминокислот во внутриклеточное пространство. Гормон повышает пропускную способность клеточной мембраны, благодаря этому важному свойству аминокислоты, необходимые для увеличения мышечной массы, без проблем проникают внутрь мышечных волокон и легко усваиваются
- Влияет на интенсивность синтеза гликогена, который необходим для увеличения плотности и объема мышц за счет своей способности удерживать влагу, словно губка. Под действием инсулина происходит интенсивный синтез гликогена, что позволяет глюкозе долго сохраняться в мышечных волокнах, повышая их устойчивость, ускоряя скорость восстановления и улучшая питание.
Побочные действия инсулина
В большом количестве источников одним из первых указанных побочных эффектов инсулина является накопление жировой массы — и это верно. Но далеко не это явление делает бесконтрольное использование инсулина опасным. Первым и самым страшным побочным эффектом инсулина является гипогликемия — ургентное состояние, требующее экстренной помощи. Признаками падения сахара в крови являются:
- выраженная слабость, головокружение и головная боль, преходящее нарушение зрения, заторможенность, тошнота/рвота, возможны судороги;
- тахикардия, тремор, нарушение координации движений, нарушение чувствительности, предобморочное состояние с нередкой потерей сознания.
Если гликемия в крови опускается до 2,5 ммоль/л и ниже — это признаки гипогликемической комы, которая без экстренной специализированной помощи может закончиться летальным исходом. Смерть в результате такого состояния обусловлена грубым нарушением функций кровообращения и дыхания, что сопровождается глубоким угнетением деятельности ЦНС. Происходит тотальная недостаточность глюкозы для обеспечения деятельности ферментов, которые контролируют полноценность гомеостаза.
Также при использовании инсулина возможны:
- раздражение, зуд в местах инъекций;
- индивидуальная непереносимость;
- снижение эндогенной выработки гормона при длительном использовании или в случае передозировки.
Длительный и бесконтрольный прием препарата ведет к развитию сахарного диабета (источник — Клиническая фармакология по Гудману и Гилману — Г. Гилман — Практическое руководство).
Правила применения инсулина
Спортсмены знают, что процесс наращивания мышечного рельефа невозможен без повышенного жирообразования. Именно поэтому профессионалы чередуют этапы сушки тела и наращивания массы.
Гормон следует принимать во время или непосредственно до/после тренировок, чтобы успеть преобразовать его в необходимую энергию, а не в жир.
Он также повышает выносливость организма и помогает давать себе максимальные нагрузки. Во время сушки следует придерживаться безуглеводного рациона питания.
Таким образом, инсулин выступает в качестве некоего физиологического выключателя, который направляет биологические ресурсы либо на набор массы, либо на сжигание жира.
Оцените материал
Эксперт проекта. диагностика, лечение, первичная, вторичная профилактика заболеваний почек, суставов, сердечно-сосудистой системы; дифференциальная диагностика заболеваний различных органов и систем; рекомендации по диетическому питанию, физическим нагрузкам, лечебной физкультуре, подбор индивидуальной схемы питания.
Редакция Cross.Expert
Синдром Харриса: слишком много инсулина
Эндокринолог Елена Шведкина о редкой патологии поджелудочной железы опухолевой природы
Синдром Харриса — это спонтанные приступы гипогликемии, вызванные повышенной нерегулируемой секрецией инсулина. В литературе встречаем синонимы: органический гиперинсулинизм, гипогликемический синдром, инсулинома, эндогенный гиперинсулинизм и гипогликемическая болезнь. Синдром впервые описал в 1924 г. американский врач Сил Харрис Harris Seale (1870–1957) [1]. В этом же году параллельно с ним это сделал отечественный хирург Владимир Оппель, но в медицинских кругах синдрому было присвоено имя Харриса.
Обнаружению и дальнейшему исследованию данной патологии предшествовали несколько важных научных открытий. Первое — открытие Паулем Лангергансом в 1869 г. островков в поджелудочной железе, ответственных за выработку инсулина. Эти островки были названы островками Лангерганса. Второе — революционное исследование, а именно выделение инсулина, проведенное в Канаде Фредериком Бантингом и Чарлзом Бестом в 1922 г., и появление информации о клинических признаках передозировки инсулина.
В дальнейшем была установлена взаимосвязь между избыточным уровнем инсулина и развитием симптомов гипогликемии [2]. Всё это позволило вскоре выявить основную причину развития гиперинсулинизма и гипогликемий — опухоли бета-клеток островка Лангерганса, секретирующие избыточное количество инсулина. Подобные опухоли были названы инсулиномами (от лат. insulin — «пептидный гормон, вырабатываемый бета-клетками островков Лангерганса» и лат. oma — «опухоль», «образование»).
Этиология и патогенез
Развитие синдрома Харриса может быть обусловлено:
- доброкачественной или злокачественной опухолью бета-клеток островка Лангенгарса (инсулиномы)
- диффузным аденоматозом или диффузной гиперплазией островкового аппарата поджелудочной железы [3].
Инсулинома — одна из наиболее часто встречающихся нейроэндокринных опухолей поджелудочной железы. Она составляет почти 80 % от всех известных гормональных новообразований поджелудочной железы. Встречаются инсулиномы нечасто — 2–4 случая на 1 миллион населения в год. Инсулинсекретирующая опухоль описана во всех возрастных группах — от новорожденных до престарелых, тем не менее чаще она проявляется в наиболее трудоспособном возрасте — от 30 до 55 лет. Среди общего числа больных дети составляют около 5 %. У женщин инсулинома встречается в 2 раза чаще, чем у мужчин. У большинства больных инсулинома бывает доброкачественной (80–90 %), у 10–20 % имеет признаки злокачественного роста [1]. Инсулиномы могут быть как спорадическими (обычно одиночными) опухолями, так и множественными (наследственно обусловленными). Чаще инсулиномы локализуются в поджелудочной железе, но в 1–2 % случаев могут развиваться в воротах селезёнки, печени или в стенке двенадцатиперстной кишки [4].
Глюкоза — важнейший источник энергии для жизнедеятельности клеток, в частности клеток мозга. Внутри клеток свободная глюкоза практически отсутствует, накапливаясь в виде гликогена. Глюкоза входит в молекулы нуклеотидов и нуклеиновых кислот. Глюкоза необходима для синтеза некоторых аминокислот, синтеза и окисления липидов, полисахаридов. Концентрация глюкозы в норме в крови человека поддерживается в относительно узких пределах — 2,8–7,8 ммоль/л, вне зависимости от пола и возраста, несмотря на большие различия в питании и физической активности. Это постоянство обеспечивает ткани мозга достаточным количеством глюкозы, единственного метаболического топлива, которое они могут использовать в обычных условиях [5].
Инсулин — анаболический гормон, усиливающий синтез углеводов, белков, жиров и нуклеиновых кислот. Он влияет на углеводный обмен: увеличивает транспорт глюкозы из крови в клетки инсулинзависимых тканей (жировую, мышечную, печеночную), стимулирует синтез гликогена в печени и подавляет его расщепление, а также подавляет синтез глюкозы (гликонеогенез). Закономерно инсулин снижает уровень глюкозы в крови. Гиперинсулинизм вызывает многочисленные нарушения в гомеостазе и прежде всего в функциях центральной нервной системы, поскольку мозг не имеет запасов углеводов, в нем не происходит синтеза глюкозы, а расход ее велик и постоянен (до 20 % от циркулирующей в крови). Гипогликемия также влияет на кардиоваскулярную и гастроинтестинальную деятельность [4]. У здоровых людей угнетение выработки инсулина после всасывания глюкозы в кровь начинается при концентрации 4,2–4 ммоль/л, а при дальнейшем снижении концентрации глюкозы сопровождается выбросом контринсулярных гормонов.
Клинические проявления
Симптомы инсулином обусловлены гипогликемией, которая стимулирует секрецию катехоламинов — адреналина и норадреналина, и влечет за собой дефицит глюкозы в головном мозге, что равносильно снижению потребления кислорода нервными клетками [6].
Клиническая картина включает две группы симптомов — острой и хронической гипогликемии. Период острой гипогликемии развивается в результате срыва механизмов адаптации центральной нервной и эндокринной систем. Основные симптомы этого периода: слабость, потливость, чувство голода, тошнота, рвота, раздражительность, ухудшение зрения, помутнение в глазах, онемение губ и языка, сердцебиение, мышечная дрожь, боли в области сердца, судорожные подергивания мышц и даже настоящие судороги. Недостаток глюкозы в головном мозге (нейрогликопения) обусловливает психическое возбуждение, галлюцинации, бред, ретроградную амнезию, агрессивность, негативизм, дезориентацию в лицах, во времени, в пространстве, болтливость, нецензурность выражений. Происходит как бы выключение коры головного мозга, «буйство подкорки». Далеко зашедшая гипогликемия приводит к развитию гипогликемической комы. Наиболее часто острая гипогликемия развивается рано утром (в связи с ночным периодом голодания), больной или «не может проснуться», или просыпается с трудом, при этом обнаруживается вышеизложенная клиника. Глубокая кома может привести к необратимым изменениям ЦНС (децеребрации) и смерти.
Период хронической гипогликемии (межприступный период) характеризуется симптомами хронического повреждения ЦНС: головные боли, снижение памяти, умственной работоспособности, постоянное чувство голода (больные часто едят, особенно много употребляют углеводов и прибавляют в весе), патологические рефлексы Бабинского, неадекватное поведение [7].
Дифференциальный диагноз
Симптомы гипогликемии отличаются полиморфизмом и неспецифичностью. Наличие нервно-психических нарушений и малая распространённость заболевания часто приводят к диагностическим ошибкам. Как правило, требуется дифдиагностика с такими состояниями, как эпилепсия, кататония, гебефрения, неврастения, истерия, мигрень, психоз, алкогольная болезнь, опухоли головного мозга, нейровегетативная дистония с гипогликемическими состояниями. Однако для синдрома Харриса патогномоничной является триада Уиппла:
- возникновение приступов гипогликемии после длительного голодания или физической нагрузки
- снижение содержания глюкозы крови во время приступа ниже 1,7 ммоль/л у детей до двух лет и ниже 2,2 ммоль/л — старше двух лет
- купирование гипогликемического приступа внутривенным введением глюкозы или пероральным приемом растворов глюкозы [4].
Диагностика
На первом этапе золотой стандарт диагностики синдрома Харриса — не слишком гуманная проба с голоданием в течение 72 часов. Она считается положительной при развитии триады Уиппла. Начало голодания отмечают как время последнего приема пищи. Уровень глюкозы в крови оценивают через 3 часа после последнего приема пищи, затем через каждые 6 часов, а при снижении уровня глюкозы в крови ниже 3,4 ммоль/л интервал между ее исследованиями сокращают до 30–60 мин. Скорость секреции инсулина при инсулиноме не угнетается при снижении уровня глюкозы в крови.
Кроме того, при инсулиноме инсулин/гликемический индекс (отношение уровня инсулина к уровню глюкозы) превышает 1,0, а в норме составляет не более 0,3. Также при инсулиноме резко повышена концентрация С-пептида.
Второй этап диагностики инсулиномы — лоцирование опухоли. Используют УЗИ, компьютерную томографию, магниторезонансную томографию, эндоскопическое УЗИ, сцинтиграфию, ангиографию, интраоперационное УЗИ. Наиболее информативны в диагностике инсулином эндоскопическое ультразвуковое исследование (эндо-УЗИ) и забор крови из печеночных вен после внутриартериальной стимуляции поджелудочной железы кальцием. С помощью современных методов исследования удается на дооперационном этапе у многих пациентов установить локализацию опухоли, ее размер, стадию и темпы прогрессирования, выявить метастазы.
Лечение и прогноз
Лечение инсулиномы в большинстве случаев хирургическое: энуклеация опухоли, дистальная резекция поджелудочной железы при соответствующей локализации. Консервативная терапия проводится в случае нерезектабельной опухоли и ее метастазов, а также при отказе пациента от оперативного лечения. Пятилетняя выживаемость среди радикально прооперированных пациентов — 90 %, при обнаружении метастазов — 20 % [8].
Источники
- Клиническая эндокринология: руководство (3‑е изд.)/Под ред. Н. Т. Старковой. — СПб: Питер, 2002. — 576 с.
- MedUniver
- MedUniver
- Эндокринология. Том 2. Заболевания поджелудочной железы, паращитовидных и половых желез. Под ред. С. Б. Шустова. — СПб: СпецЛит, 2011. — 432 с.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний (руководство). М.: «Медицина», 2002. — 751c.
- Dizon A. M. et al. Neuroglycopenic and other symptoms in patients with insulinoma // Am. J. Med. 1999, p. 307.
- Окороков А. Н. Диагностика болезней внутренних органов. Том 2. — М. Мед. лит., 2008–576 с.
- Калинин А. П. и соавт. Инсулинома. Медицинская газета, 2007, № 45, с. 8–9

Добавить комментарий