Чешуйки на коже — причины и лечение, описание симптомов
Чешуйки на коже – это состояние, которое возникает при нарушении естественного отторжения мертвых клеток эпидермиса. В результате появляется шелушение, которое может доставлять пациенту неприятные ощущения и становиться косметическим дефектом.
Локализация и распространенность
Данное состояние наблюдается у мужчин и женщин любого возраста. Зачастую шелушение обостряется в холодное время года, при ветреной погоде и при частом контакте с водой. Чешуйки могут появляться по всему телу, но чаще всего их возникновению подвержены:
- Нижние отделы конечностей (особенно кисти рук)
- Лицо
- Передняя поверхность голеней
- Сгибательные поверхности суставов
Причины
Причины возникновения чешуек на коже могут быть экзогенными и эндогенными.
Эндогенные причины:
- Ихтиоз – наследственное заболевание, характеризующееся появлением сухих чешуек на коже, плотно прилегающих к телу и напоминающих чешую рыбы
- Патологии в работе эндокринной системы
- Обезвоживание
- Грибковые заболевания на фоне гормонального дисбаланса
Экзогенные причины:
- Продолжительное воздействие холода или ветра. В этом случае более характерны мелкие чешуйки на коже
- Отказ от применения увлажняющего крема при пересыхании кожи
- Воздействие аллергена на организм
Симптомы
Пациенты предъявляют жалобы на сухость кожи, иногда зуд. Локально или по всей поверхности тела появляются чешуйки. Они могут быть разного цвета и размера. Различают пластинчатое, листовидное и отрубевидное шелушение.
- Чешуйки на коже головы чаще всего являются признаком перхоти. Данное состояние возникает на фоне сбоя в эндокринной системе и одновременного присоединения микотической инфекции
- Белые чешуйки на коже могут быть симптомом себорейного дерматита, псориаза, разноцветного лишая, экземы
- Плотные чешуйки сероватого цвета, которые невозможно отделить от кожи, чаще всего свидетельствуют об ихтиозе
- Мелкие чешуйки на коже лица, особенно на носу и щеках, говорят об обезвоживании организма или неправильно подобранном косметическом уходе
Диагностика
Диагноз ставится на основании жалоб пациента и осмотра дерматолога. Для его уточнения используются дополнительные исследования: микроскопия соскоба кожи, люминесцентная диагностика с применением лампы Вуда, генетический анализ.
Лечение
Лечение зависит от причины заболевания. При патологических процессах, вызванных микотической инфекцией, назначаются противогрибковые препараты. При ихтиозе прописываются увлажняющие кремы и витамины группы А.
При экзогенных причинах возникновения патологии необходимо использовать в ежедневном уходе увлажняющие кремы, защищать кожу от ветра и мороза. Чешуйки на коже лица могут возникнуть на фоне дегидратации, поэтому важно употреблять достаточное количество воды (минимум 1,5 литра в сутки).
Если патология появилась вследствие воздействия на организм аллергена, необходимо минимизировать контакт с ним. Назначаются местные и системные антигистаминные препараты. В тяжелых случаях и при генерализации процесса используют кортикостероидные гормоны.
Прогноз и осложнения
Прогноз зависит от основного заболевания, но в целом является благоприятным для жизни и выздоровления. Возможно присоединение вторичной инфекции при расчесывании кожи.
Профилактика
Специфическая профилактика не разработана. Для профилактики экзогенных причин появления чешуек следует соблюдать личную гигиену, использовать увлажняющие кремы и не допускать обезвоживания организма.
симптомы, лечение, причины болезни, первые признаки
Описание
Ихтиоз – это болезнь кожных покровов, при которой у человека нарушается процесс ороговения эпидермиса, в результате чего на нем появляются твердые чешуйки. При этом в коже больных накапливается патологически измененный кератин.
Свое название заболевание получило от греческого «ихтио», что в переводе означает рыба. Это связано с тем, что кожа больных похожа на рыбью чешую.
Ихтиоз передается по наследству. В более редких случаях у человека может возникнуть приобретенный ихтиоз. Заболевание не является следствием инфицирования, а это значит, что заразиться им нельзя.
Первые признаки ихтиоза у больных появляются еще в детском возрасте, а иногда даже сразу после рождения.
Если заболевание вызвано генетическими нарушениями, то у пациентов, как правило, имеются нарушения в терморегуляции, отмечается медленный метаболизм. Из-за того что у больных в организме при окислительных реакциях присутствует повышенный уровень ферментов, кожное дыхание у них значительно усиливается. Люди, страдающие наследственным ихтиозом, часто страдают заболеваниями щитовидной железы, репродуктивных органов, а также надпочечников. Нередко у них присутствует дефицит иммунитета (клеточного и гуморального вместе).
У этих пациентов практически всегда нарушена работа потовых желез, что в сочетании с дефицитом витамина A может привести к усиленному ороговению кожных покровов.
При данной патологии в кожных покровах всегда присутствует избыточное количество кератина, структура которого нарушена. При этом отторжение старых клеток кожи происходит чрезвычайно медленно. В результате этого на коже человека появляются чешуйки, в пространстве между которыми собираются аминокислотные комплексы, провоцирующие их затвердение. По этой же причине чешуйки крепко соединены друг с другом.
У пациентов, страдающих ихтиозом, отмечаются сухие и ломкие волосы и ногти, у многих зубы поражены кариесом.
При ихтиозе часто наблюдаются заболевания глаз: такие как ретинит, конъюнктивит и близорукость.
Причины ихтиоза
Главная причина возникновения ихтиоза состоит в мутации в генах, которая сопровождается нарушением обмена белков и жиров в организме. При этом биохимия данных процессов до сих пор окончательно не изучена.
В случае если ихтиоз – это приобретенная патология, причины возникновения могут заключаться в наличии следующих неблагоприятных факторов:
- сбои в работе щитовидной железы;
- нарушения в работе половых желез;
- дефицит витаминов, микро- и макроэлементов;
- патологии надпочечников, повлекшие за собой возникновение гормональных нарушений;
- серьезные патологии сердечно-сосудистой системы;
- различные изменения, происходящие с кожей по мере старения.
Разновидности ихтиоза
На сегодняшний день ученые выделяют следующие виды ихтиоза:
- вульгарный ихтиоз или ихтиоз обыкновенный – это самая распространенная форма патологии. Она передается от родителей к детям. В легкой форме заболевание проявляется в патологической сухости кожных покровов и образовании на них серых или белых бляшек. В более тяжелых случаях эти бляшки становятся очень плотными. При этом на сгибах или в естественных складках кожные покровы остаются здоровыми. У больных этой формой всегда присутствуют заболевания ногтей и волос. Стоит отметить, что течение заболевания усложняется в летнее время, особенно в сезон дождей. В то же время зимой симптомы заболевания уменьшаются или даже могут полностью исчезнуть;
- абортивный ихтиоз – это ихтиоз в легкой форме. При ней поражение имеется не по всему телу, а только на ягодицах и ногах;
- черный, блестящий и белый ихтиоз. Отличительными чертами черного ихтиоза является появление на теле чешуек темно-коричневого, практически черного цвета, белого – белых, а блестящего – блестящих;
- X-сцепленный ихтиоз – это патология, обусловленная врожденным дефицитом в организме стероидной сульфатазы (вещество, с помощью которого стероиды становятся активными). Данное заболевание встречается приблизительно у 1 человека из 2-6 тысяч;
- иглистый ихтиоз – от других видов данной патологии отличается наличием огромного количества роговых наслоений, которые имеют вид иголок или шипов;
- отрубевидный или простой ихтиоз – отличительной особенностью этой формы ихтиоза является наличие большого количества чешуек серого оттенка, которые прикрепляются к кожным покровам центральной областью;
- ихтиоз арлекина – это самая тяжелая форма заболевания. При ней кожа младенцев с момента появления на свет уже покрыта толстыми и грубыми пластинами. При этом на их коже уже присутствуют глубокие трещины и расколы. Масса пластин при данной разновидности болезни может быть настолько большой, что своим весом она может оттягивать кожные покровы на лице и таким образом искажать черты лица, ухудшать дыхание и делать прием пищи невозможным. Такие дети с самого рождения нуждаются в длительном и тяжелом лечении. Согласно статистике, арлекиновый ихтиоз обнаруживается приблизительно у 1 из 500 тысяч новорожденных детей;
- пластинчатый ихтиоз (ламеллярный). За развитие данной патологии отвечает рецессивный ген. Заболевание встречается одинаково часто среди мальчиков и девочек, может поражать кожу людей вне зависимости от их расы. Согласно статистике, ламеллярный ихтиоз бывает у 1 ребенка из 200 тысяч. Заболевание на продолжительность жизни не влияет;
- рецессивный ихтиоз. Это врожденная форма заболевания, с которой сталкиваются преимущественно мальчики. У детей, больных рецессивным ихтиозом, чаще, чем у других диагностируется отставание в умственном развитии. Кроме того, у них нередко бывают нарушения в строении скелета, могут возникать эпилептические припадки. В некоторых случаях данная форма ихтиоза сочетается с гипогонадизмом.
Наследственность
Женщины, желающие забеременеть, должны знать, что ихтиоз имеет аутоиммунно-доминантный характер наследования.
Это значит:
- если в паре оба родителя являются носителями гена вызывавшего ихтиоз, но при этом сами не болеют, то 25% – вероятность того, что их дети заболеют ихтиозом, 25% – не заболеют, 50% – не заболеют, но при этом будут носителями гена;
- если в паре один родитель страдает ихтиозом, в то время как другой нет, но является носителем гена вызывающего заболевание, то вероятность того, что дети будет страдать ихтиозом, равняется 50:50;
- если и мать и отец ребенка болеют ихтиозом, то их дети также будет иметь эту патологию;
- если один родитель является носителем гена, а другой полностью здоров, то вероятность рождения больного ребенка очень небольшая.
При этом стоит отметить, что рождение детей, больных ихтиозом, значительно повышается в парах, которые имеют кровную связь. Если у здоровых родителей родился здоровый ребенок, но со временем у него возникла данная патология, то это может свидетельствовать о том, что в организме ребенка произошла спонтанная мутация рецессивного гена.
Последствия
Врожденный ихтиоз относится к самым неприятным формам болезни. У таких пациентов кожные покровы полностью покрыты твердыми пластинами. Из-за этого их кожа становится похожей на панцирь. Спустя некоторое время бляшки на коже приобретают серовато-желтый цвет.
При этом у больных может присутствовать выворот век. Дети, у которых имеется врожденный ихтиоз, как правило, рождаются раньше положенного срока, поэтому у них с самого рождения имеются проблемы с органами дыхания.
Очень многие люди, болеющие ихтиозом, являются психически нездоровыми.
Из-за слабого иммунитета у них повышается риск инфицирования и развития дыхательной недостаточности, а также заболеваний печени.
Именно поэтому лечением ихтиоза нужно заниматься обязательно. Терапией данной патологии занимается дерматолог. Однако при наличии сопутствующих заболеваний может также понадобится помощь иммунолога, диетолога, невропатолога, психотерапевта, окулиста и т. д.
Только врач расскажет пациентам, как мыться при ихтиозе и как правильно ухаживать за телом. Он назначит специальные крема, мази и медикаментозные препараты, которые существенно облегчат жизнь больному.
Прогноз ихтиоза неблагоприятный, так как обменные нарушения, сопровождающие патологию, рано или поздно вызовут осложнения и усугубят течение болезни.
Профилактика ихтиоза состоит в тщательном наблюдении во время беременности. Так, при обнаружении амниотической жидкости в анализах врачи рекомендуют выполнять прерывание беременности.
Парам, у которых риск передач заболевания ребенку очень высокий, рекомендуется усыновлять детей.
Симптомы
Фото: thebeautyinsiders.com
Такое заболевание кожи как ихтиоз имеет свои признаки, увидев которые, следует незамедлительно обратиться за медицинской помощью и последующим лечением к врачу-дерматологу. Он проведет наружный осмотр кожных покровов, затем назначит диагностику с помощью анализов и быберет эффективное лечение.
Проявление каких-либо симптомов ихтиоза зависит от вида заболевания, так как каждый тип имеет свои особенности и схемы лечения.
Симптоматика в зависимости от вида заболевания
Чаще всего это заболевание проявляется в первые месяцы жизни ребенка, либо в более позднем детском возрасте. Ихтиоз, признаки которого различаются по характеру появления, длительности распространения, может быть опасен для здоровья ребенка, а в некоторых случаях – и для его жизни.
Симптомы ихтиоза могут быть следующие:
Вульгарный ихтиоз
Врач-дерматолог может диагностировать его в некоторых случаях уже к 4 месяцу жизни:
- на 1 этапе кожа малыша становится сухой, а на ощупь шершавой;
- на 2 этапе она начинает покрываться чешуйками, которые имеют беловатый цвет и плотно прилегают друг к другу. Основными зонами поражения является кожа рук и ног, а подмышечные впадины, локтевые сгибы и подколенные ямки не подвержены появлению чешуек;
- патологические изменения затрагивают не только кожные покровы, но и волосы, ногти, зубы. Их состояние ухудшается: волосы становятся ломкими, ногти отслаиваются, а на зубах появляется кариес;
- вследствие снижения иммунитета, на организм начинают оказывать негативное действие различные инфекции. У таких детей часто наблюдаются проблемы в функционировании сердечно-сосудистой и дыхательной систем.
Врождённый ихтиоз
Можно диагностировать сразу при рождении ребёнка:
- кожа малыша обычно покрыта мощными роговыми наслоениями, которые напоминают кожу крокодила;
- при рождении кожные покровы покрыты пленкой желтоватого цвета, затем она отслаивается, после чего возникает сильное покраснение кожи по всему телу;
- при тяжелом течении заболевания, возможно образование пузырей на коже;
- кроме поражения кожных покровов могут обнаружиться заболевания эндокринной системы, центральной нервной системы, дистрофия ногтей и волос, а также поражения глаз.
Приобретенный ихтиоз
Может быть диагностирован вследствие злокачественных опухолей, нарушения обмена веществ, длительного приема определенных медикаментов. Присутствуют следующие признаки:
- сухость и шелушение кожи;
- гиповитаминоз;
- патологические процессы в почках.
Ихтиоз плода (синдром Арлекина)
Возникает еще во время эмбрионального развития плода (примерно на 4 месяце), имеет следующие симптомы при рождении:
- сильная сухость кожи, она похожа на панцирь с крупными чешуйками;
- веки вывернуты наружу;
- деформация частей лица;
- неправильное и непропорциональное строение рук и ног.
Чаще всего такие дети рождаются уже мертвыми, либо погибают в первые месяцы жизни.
Эпидермолитический ихтиоз- кожные покровы имеют ярко-красный цвет;
- характерно образование пузырей на коже, которые имеют свойство лопаться, после чего образуется раневая поверхность.
При присоединении инфекции может произойти абсцесс и гибель ребенка.
Ихтиоз, симптомы которого могут проявиться в любом возрасте, считается болезнью, не лечащейся в полном объеме, ее течение можно только поддерживать в периоды обострения. При всех видах ихтиоза пациент страдает расстройством функций потовых желез, поражений иммунной системы организма, замедлением обмена веществ.
Диагностика
Фото: medaboutme.ru
Ихтиоз является дерматологическим заболеванием, характеризующимся образованием сухих чешуек на коже похожих на чешую рыбы или рептилии. За эту особенность заболевание и получило свое название. Болезнь вызвана обычно генетическим наследственным сбоем. Ихтиоз может развиваться у ребенка еще в утробе матери или диагностироваться позднее.
Диагностика ихтиоза обычно происходит методом наружного осмотра пациента. При осмотре доктор должен выяснить следующие моменты:
- Возраст, при котором проявились первые симптомы заболевания;
- Болел ли кто-то их членов семьи ихтиозом;
- Какие еще кожные заболевания присутствуют в анамнезе пациента.
Ответы на эти вопросы упростят постановку диагноза и помогут определить этиологию заболевания в каждом конкретном случае. Так как существуют различные формы ихтиоза, при постановке диагноза важно не просто идентифицировать заболевание, но и его форму проявления. Это нужно для того, чтобы правильно подобрать лечение.
Диагностикой ихтиоза должен заниматься врач-дерматолог. Он по внешним признакам сможет поставить диагноз, и в ряде случаев этих признаков достаточно, чтобы отличить ихтиоз от других подобных заболеваний. При наружном осмотре врач обращает внимание на проявившиеся признаки ихтиоза. Они могут быть разными в зависимости от формы заболевания. Самой распространённой формой является вульгарный ихтиоз. Он проявляется в раннем детстве не позднее трехлетнего возраста. Для данного заболевания характерно образование на коже чешуек небольшого размера белого или светло-серого цвета. Чешуйки могут поражать все тело или небольшие участки. Как правило, нетронутыми остаются паховая область, впадины подмышек, сгибы локтей и колен.
Со временем чешуйки могут ороговеть и приобрести коричневый оттенок. Обычно это происходит при отсутствии своевременного и эффективного лечения. Помимо этого при вульгарном ихтиозе значительно уменьшается потоотделение за счет того, что потовые железы имеют недостаточное развитие. Волосы и ногти обычно имеют деформированное состояние. Это обусловлено нарушением в синтезе кератина, из которого по большей части состоят структуры волос и ногтей.
Существует также сальная форма врожденного ихтиоза, при которой у новорожденного интенсивно выделяется кожный секрет, который затем засыхает. За счет этого на коже образуется плотная желтоватая корка. Этот вид ихтиоза (в отличие от предыдущего) поддается излечению, но при диагностике может вызвать некоторые затруднения. Так как корка не всегда приобретает чешуйчатую форму, характерную для классического ихтиоза.
А вот ламеллярный врожденный ихтиоз при диагностике затруднений не вызывает. При такой разновидности заболевания ребенок рождается с пленкой, которая покрывает его кожу. Через некоторое время пленка исчезает, а под ней проявляются чешуйки, характерные для ихтиоза. В отличие от предыдущей, эта форма не излечима, но переносится легче, чем вульгарный ихтиоз.
У мальчиков встречается рецессивная форма ихтиоза. В этом случае между чешуйками образуются неглубокие трещины. Кожа напоминается кожу змеи или крокодила. Сами чешуйки при этом очень твердые и плотные, имеют темный оттенок. Очень часто этому заболеванию сопутствуют такие заболевания как эпилепсия, синдром Дауна, катаракта, недоразвитость опорно-двигательного аппарата.
В редких случаях пациенты обращаются к врачу с приобретенной формой ихтиоза. Она возникает на фоне различных нарушений гормонального фона или работы желудочно-кишечного тракта. Если в результате диагностики выяснилось, что ихтиоз носит приобретенную форму, то следует назначить дополнительные обследования, чтобы исключить наличие опухолей, имеющих злокачественную форму. Приобретенный ихтиоз часто предшествует лейкозу, саркоме или опухолям различных органов. Чаще всего страдают органы мочеполовой системы, поэтому при вторичной диагностике следует обратить на них особое внимание.
Помимо состояния кожных покровов при диагностике врач обращает внимание на зубы. Очень часто пациенты, страдающие ихтиозом, имеют кариес на зубах. При этом ломкие искривлённые ногти и тонкие волосы могут помочь подтвердить это предположение.
Также при диагностике следует обращать внимание на состояние глаз. Различные формы конъюнктивитов и стремительное развитие близорукости являются сопутствующими заболеваниями при ихтиозе.
При наружном осмотре следует обратить внимание на стопы и ладони. Рисунок на них обычно более выражен. А складки могут быть поражены сухостью и шелушением. Иногда возникает такое впечатление, будто в складках собралась белая мука в небольшом количестве.
Формы проявления ихтиоза могут напоминать такие заболевания как:
- Ладонный и подошвенный кератоз – утолщение слоев кожи в области ладоней и ступней, по области поражения и виду ороговения можно зрительно отличить от ихтиоза;
- Красный волосяной лишай – кожу сначала покрывают водянистые папулы, которые высыхая напоминают чешуйки при ихтиозе. При диагностике необходимо выяснить, были ли на месте чешуек такие папулы, сопровождаемые покраснениями, зудом и повышенной температурой тела.
Помимо наружного осмотр, при необходимости дифференциального диагноза и исключения других дерматологических заболеваний назначают биопсию пораженного участка и гистологическое обследование. Биопсию можно назначить и во время беременности, она покажет, что кожа плода аномально утолщена. Это послужит свидетельством того, что с высокой вероятностью ребенок родится с ихтиозом.
Итак, клиническая картина заболевания помогает врачам дерматологам без труда определить такое заболевание как ихтиоз. Оно довольно легко диагностируется, но имеет вероятность наличия и других попутных заболеваний. Чаще всего ихтиоз наблюдается в раннем возрасте или сразу после рождения ребенка. Но бывают случаи, когда ихтиоз приобретается в течение жизни и проявляется после 20 лет на фоне желудочно-кишечных расстройств или гормональных патологий.
Лечение
Фото: gelmintov.net
Ихтиоз является генетическим заболеванием, поэтому, отвечая на вопрос «можно ли вылечить ихтиоз?», врачи утверждают, что данное это кожное заболевание полностью неизлечимо. Лечебный процесс направлен в основном на облегчение состояния больного, устранение неблагоприятных симптомов, возникающих при обострении заболевания. При обнаружении самых первых симптомов необходимо незамедлительно обратиться к врачу-дерматологу, который проведёт диагностику и назначит соответствующее лечение.
Ихтиоз лечат разными способами: как медикаментозно, так и народными средствами. Если Вы решили начать лечение ихтиоза с помощью народных способов, то необходимо учитывать, что сначала Вам необходима консультация врача, который объяснит, можно ли использовать данные методы лечения применительно к этому заболеванию в домашних условиях.
Медикаментозный способ лечения ихтиоза
Чтобы эффективность лечебного процесса была высокой, продолжительность обострения как можно короче, а облегчение симптомов проходило оперативно, дерматологом могут быть назначены следующие препараты и мази:
- Витамины – групп С, В, А, Е, PP (принимают курсом, который длится от 2 до 3 месяцев: по 10 капель в день, они помогут больному избавиться от гиповитаминоза, привести организм в тонус. Потреблять можно не только витамины, купленные в аптеке, но и содержащиеся в продуктах питания. Под это описание подходят овощи и фрукты в свежем виде: особенно в красном и желтом цвете. Это грейпфруты, апельсины, арбузы, гранат, перец, томаты, редис. Кисломолочные продукты — молоко, творог, кефир, сметана. Основой рациона являются мясо — свинина, курица, печень; сыр – плавленый или брынза; орехи – кешью, фундук, арахис; а также морские продукты).
- Липотропные препараты (они нормализуют обмен липидов и холестерина в организме, с их помощью ускоряется выделение жира из печени, как результат этого процесса, уменьшается жировая инфильтрация печени. Чешуйки на коже под воздействием липотропных препаратов смягчаются. Такими лекарственными средствами являются: «Лецитин», «Метионин», «Карнитин», «Инозит»).
- Иммунотерапевтические препараты (корректируют иммунную систему организма, которая чаще всего является поражённой или ослабленной. Данные лекарственные средства способствуют её восстановлению, укрепляют защитные функции организма. К таким препаратам относятся «У — глобулин», «Виферон»).
- Использование препаратов с содержанием железа, кальция, гамма-глобулина (средства, в которых присутствует железо) стимулируют иммунную систему, повышают работоспособность организма, устраняют утомляемость. К таковым относятся «Актиферрин», «Тардиферон», «Феррум Лек». Препараты, содержащие кальций, восстанавливают костную систему, улучшают мозговую деятельность, нормализуют кровяное давление, к ним относятся: «Кальцемин», «Глюконат кальция». Препараты с гамма-глобулином выполняют защитную функцию в организме, не дают на него воздействовать вирусам и инфекциям. Таковыми являются «Гамма-глобулин Хуман», «Антигеп», «Биавен». Все препараты, включающие в себя вышеописанные элементы, нормализуют функциональные способности организма, что благоприятно сказывается на кожных покровах).
- Гормональные препараты (назначаются только в случае тяжелого течения заболевания, схема лечения и дозировка препаратов подбираются врачом для каждого больного в индивидуальном порядке с учетом особенностей его организма. Такими препаратами могут быть «Тириодин», «Инсулин»).
- Мази и кремы для наружного применения (их действие направлено на смягчение кожных покровов, восстановление функциональности кожи. При данном заболевании важен щадящий режим ухода за кожей. Кремы необходимо наносить на чистую кожу после душа или ванны с периодичностью 1 или 2 раза в день. При выборе мазей необходимо знать своей организм на предмет аллергических реакций. Наиболее часто применяемыми при ихтиозе являются «Аекол-2», «Мюстела», «Унна»).
Лечение ихтиоза с помощью физиотерапевтических методов
Ихтиоз, лечение которого может производиться и с помощью специализированных ванн, имеет свои особенности. Поэтому назначение всех медикаментов и ванн должно основываться на диагностике организма с учетом возрастных особенностей и индивидуального подхода.
В детском возрасте врач может рекомендовать в качестве лечебного ухода за кожей ванны с перманганатом калия. После ванны кожу ребёнка смазывают детским кремом, содержащим витамин А. Для взрослых рекомендуются ванны с содержанием крахмала и соли (берётся соль в пропорции 300 грамм на 200 литров воды, температура воды не превышает 38 градусов, процедуру проводят в не более 25 минут с периодичностью не реже 2 раз в неделю. Курс лечебных ванн составляет от 8 до 10). Углекислые и сульфидные ванны благоприятно воздействуют на метаболизм в тканях, улучшают функциональность эндокринных желёз. Для тех, кто часто отдыхает в профилакториях и курортных лечебницах, прекрасно подойдут торфяные и иловые грязи.
На сегодняшний день при лечении ихтиоза популярно средневолновое ультрафиолетовое излучение. С его помощью в организме человека вырабатывается витамин D, стимулируется иммунная система, приводится в норму обмен веществ и организм пополняется витаминами А и С.
Кроме того, обширно применяется в лечении ихтиоза гелиотерапия – воздействие на кожные покровы с помощью солнечного света. В результате чего также вырабатывается витамин D, и восстанавливается иммунная система. Она проводится только в определенные дневные часы: утро с 8.00 до 11.00 и вечером с 16.00 до 18.00.
Если Вы задаетесь вопросом: лечится ли ихтиоз полностью? Ответ дерматологов очевиден – возможна лишь только поддержка значимых функций организма, смягчение симптоматики. Придерживаясь всех советов и рекомендаций врача, Вы сможете поддерживать состояние организма на должном уровне!
Лекарства
Фото: gp.by
Метод назначаемого лечения ихтиоза будет зависеть от нескольких факторов:
- Вид заболевания;
- Степень тяжести;
- Возраст пациента.
В зависимости от сочетания этих факторов выбирается амбулаторный или стационарный способ лечения. При этом схема лечения составляется из сочетания следующих методов:
- Прием витаминных комплексов. Достаточное количество употребляемых витаминов способствуют смягчению чешуек, оказывая липотропный эффект. В обязательном порядке нужно принимать витамины A, C, E, PP и витамины группы B. Дозировка перечисленных витаминов должна составлять от 100 до 120% от суточной нормы для этого возраста.
- Прием иммуномодулирующих препаратов необходим для восстановления ослабленной иммунной системы. В терапию включены препараты, содержащие кальций и железо и гамма-глобулин. Лекарства при ихтиозе включают эти вещества в качестве основных действующих компонентов.
- Ихтиоз часто проявляется на фоне нарушений работы щитовидный железы. Чтобы восстановить гормональный фон, выполняется ряд анализов для получения информации о состоянии гормонов, затем назначаются препараты, регулирующие количество нужных гормонов в сторону нормы. Изменение гормонального фона в положительную сторону снижает симптомы заболевания. При гормональной терапии, назначенной детям, находящимся на грудном вскармливании, кормящей матери необходимо принимать аналогичные препараты.
- Прием ванн, для воздействия препаратов непосредственно на пораженные участки кожи. Ванны можно принимать общие и местные, в зависимости от того, какой процент тела поражен ихтиозом. В воду добавляют такие препараты как перманганат калия, хлористый натрий, мочевина, а также крахмал, ил, торф и ароматические ретиноиды. Ванны назначаются практически всем пациентам в рамках комплексной терапии. Они очень эффективны, так как через распаренные клетки кожи препарат глубоко в нее проникает и оказывает терапевтический эффект. Какие именно из перечисленных препаратов нужно добавлять в ванны, определит врач для каждого конкретного случая индивидуально.
- В сочетании с ваннами эффективно проводить местное лечения кремами и мазями. Пораженные участки кожи нуждаются в особом увлажнении и питании, крема при ихтиозе помогут выполнить эту задачу. Крема и мази также могут быть дополнительно витаминизированы и часто содержат в себе ретинол или токоферола ацетат. Мази оказывают регенерирующий эффект, при необходимости добавляются ранозаживляющие и противовоспалительные мази. В комплексной терапии применяются мази, содержащие Д-Пантенол в качестве основного действующего компонента.
- Также пациентам, страдающим ихтиозом, назначаются различные виды физиотерапевтических процедур:
- Талассотерапия – это комбинация различных препаратов морского происхождения. Она включает себя купание в море, грязелечение с использованием морских лечебных грязей, прием ванн с морской солью, компрессы из морских водорослей. Терапевтический эффект обусловлен большим содержание йода, солей и минеральных веществ, благоприятно воздействующих на кожу.
- Ультрафиолетовое облучение и гелиотерапия. При легких формах ихтиоза и соответствующих климатических условиях пациентам показан непродолжительный прием солнечных ванн, в остальных случаях используются специальные аппараты для ультрафиолетового облучения, и процедура проводится в стационарных условиях. Она обладает антисептическим и регенерирующим эффектом.
Ихтиоз является неизлечимой болезнью (за редким исключением), но перечисленные методы помогут уменьшить проявляющиеся симптомы и снизить риск возникновения осложнений. Врач индивидуально подберет комплекс, включающий в себя несколько перечисленных методик, для достижения максимального результата.
Народные средства
Фото: eco-boom.com
Лечение ихтиоза в домашних условиях
Многие люди с диагнозом ихтиоз задаются вопросом: «Чем лечить заболевание в домашних условиях?»
Помимо медикаментозной терапии специалисты рекомендуют выполнение общеукрепляющих процедур: солнечные ванны, водные морские процедуры (если нет возможности побывать на море, то его может заменить купание в ванне с морской солью). Полезны будут ванны с добавлением глицерина, буры, соды (по 100 г. на одну процедуру). Чтобы это дало какой-то результат, необходимо провести около 20 сеансов.
Что касается различных мазей и трав, которые применяют в лечении ихтиоза в домашних условиях, нужно быть предельно осторожным и при намерении использования народных средств необходимо проконсультироваться с лечащим врачом. Ведь народное лечение ихтиоза может не только не помочь, но и навредить больному. Но при правильном подходе и верном сочетании с традиционной медициной эффект будет положительным.
Чтобы снизить неприятные болевые ощущения, успокоить, увлажнить и размягчить кожу, можно применять мази на настое лекарственных трав, для этого необходимо смешать:
- 200 г. масла зверобоя;
- по 50 г. сосновой смолы и воска пчел;
- по 10 г. толченого мела и измельченного чистотела;
- 20 г. прополиса;
- 100 г. домашнего сливочного масла.
Томить массу в металлической кастрюльке на медленном огне 2,5 – 3 часа. А после поставить в сухое и темное место на 12 часов. Затем снова прокипятить и процедить через марлю. После этого средство готово для использования, его нужно наносить на огрубевшие участки кожи 2-3 раза в день в течение 1-2 месяцев в зависимости от степени тяжести ихтиоза.
Среди лекарственных трав, можно использовать: аралию, листья рябины, пижму, облепиху, подорожник большой, левзею, пион уклоняющийся, все эти растения при применении точно не принесут вреда. После приготовления настоя из этих трав, его цедру можно использовать для растирания ороговевшей кожи.
Чтобы вылечить ихтиоз в домашних условиях, нужно усилить иммунную систему пациента, а для этого нужно употреблять как можно больше железа, которое находится в определенных продуктах питания и витаминах.
Подводя итог всему вышеперечисленному, заболевание ихтиоз полностью вылечить нельзя, но при сочетании с правильной народной медициной и традиционным лечением, можно существенно снизить область поражений и остроту заболевания. Следует помнить о том, что любой прием любого средства должен сопровождаться разрешением от доктора
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Ваши отзывы и комментарии о лечении
Ихтиоз: фото, лечение, причины, симптомы,
Ихтиоз (Ichthyosis) – это дерматологическое заболевание наследственного характера, вызывающее диффузное нарушение ороговения. Проявляется как чешуйки на коже, похожие на рыбью чешую. Основная причина заболевания – мутация ген, которая передаётся по наследству. Биохимия процесса до сих пор до конца не изучена. Предположительно, изменения в генах происходят вследствие сбоя белкового обмена из-за нарушения жирового баланса, повышения уровня холестерина и накопления аминокислот в крови.Особенности ихтиоза
Ихтиоз кожи – генетическая болезнь, нарушающая процесс ороговения эпидермиса, когда верхний слой кожи становится слишком сухим, покрывается чешуйками и напоминает рыбью чешую. Патология имеет и другие названия – гиперкератоз, диффузная кератома. Заболевание относится к группе дерматозов.
Проявляется болезнь по-разному – от лёгкой шероховатости до серьёзных изменений кожного покрова, в отдельных случаях приводит к летальному исходу. В медицинской практике известно 28 форм заболевания, но практически все они имеют наследственную этиологию, то есть развитие болезни начинается на этапе вынашивания ребёнка или сразу после его рождения. Приобретённый ихтиоз диагностируется очень редко.
Провоцируют заболевание накопление в кожном покрове кератина, вызывающее изменение структуры и замедляющее отторжение ороговевших клеток. При этом у больного нарушается обмен веществ, терморегуляция, работа потовых и половых желез, надпочечников, щитовидной железы. Усиливает процесс ухудшение усвояемости ретинола – витамина А.
Болезненные ощущения при попытках удалить ороговевшие клетки вызваны накоплением между ними и здоровой кожей аминокислот, буквально цементирующих «чешую». Течение болезни обостряется при наступлении холодов, большинство случаев зарегистрировано у людей, которые живут в сухом холодном климате. В тёплом и влажном климате ихтиоз переносится легче.
Ихтиоз классифицируют по:
- Генетическим признакам.
- Характеру изменений кожного покрова.
- Степени тяжести.
По генетическим признакам выделяют следующие формы ихтиоза:
- Наследственные – обусловленные наследственными синдромами.
- Приобретённые ихтиозоподобные – вызванные хроническими болезнями, гиповитаминозами, приёмом лекарств.
По характеру изменений кожного покрова ихтиоз кожи делится на:
- Простой (вульгарный) ихтиоз – развивается у детей до 3-х лет, сопровождается повышенной сухостью эпидермиса и сероватыми чешуйками на коже. К этой группе относится: роговой, чёрный, отрубевидный, змеевидный, лихеноидный, буллёзный, блестящий, белый и абортивный ихтиоз.
- Иглистый ихтиоз – ороговевшие клетки накапливаются на коже в форме шипов (игл).
- Ламеллярный ихтиоз – диагностируется у новорожденных, проявляется как похожая на коллодий жёлто-коричневая плёнка, покрывающая отдельные участки или всё тело.
Линеарный огибающий – на коже образуются участки эритем в форме колец, окружённые розовыми валиками и покрытые шелушащимися пластинами. Зоны поражения со временем расширяются и меняют форму. - Односторонний ихтиоз – симптомы проявляются на одной половине тела, кожа на второй половине остаётся здоровой. Сопровождается множественными деформациями костей и нарушением работы почек.
- Фолликулярный ихтиоз (болезнь Дарье) – редкая форма, которая диагностируется у людей среднего возраста и пожилых пациентов. На волосистых участках, носогубных складках, висках, голове, спине появляются ороговевшие участки кожи и узелковые высыпания. Иногда они обнаруживаются на ладонях и подошвах. Болезнь часто сопровождается деформацией костей, кистами на лёгких, нарушениями работы эндокринной системы , отсталостью в умственном развитии.
- Х-сцепленный ихтиоз – развивается сразу после рождения, иногда осложняется синдромом Кальмана, сильнее проявляется у мальчиков, девочки чаще остаются просто носителями изменённого гена, вызывающего болезнь. Изменения кожного покрова более выражены и обширны, чем при вульгарном ихтиозе. Может сопровождаться микроцефалией, аномалиями скелета, помутнением роговиц, умственной отсталостью, гипогонадизмом, крипторхизмом и другими аномалиями в развитии.
- Ихтиоз плода (плод-Арлекин) – наиболее тяжёлая форма, при которой дети погибают в первые недели после рождения. Болезнь развивается у плода, начиная с 4-5 месяцев беременности. Ребёнок рождается в «панцире» из очень толстой и сухой кожи, с выворотом век, недоразвитыми внутренними органами, деформированными ушами, носом и конечностями.
- Эпидермолитический ихтиоз – тяжёлая врождённая форма, при которой кожа у младенца ярко-красного цвета, как после сильного ожога. Даже при лёгком прикосновении она разрушается. На ладонях и ступнях эпидермис более светлый и толстый. К 3-4 годам на суставах образуются гребешки концентрической формы, что приводит к летальному исходу.
По степени тяжести различают следующие формы:
- Поздние – первые симптомы ихтиоза проявляются через 2-3 месяца или 1-5 лет после рождения.
- Среднетяжёлые – патологии, не опасные для жизни.
- Тяжёлые – дети рождаются недоношенными и погибают в первые дни (недели) жизни.
Симптомы Ихтиоза
Ихтиоз плода – одна из самых тяжёлых форм, в большинстве случаев приводящая к летальному исходу. Болезнь развивается у плода на 4-5 месяце вынашивания, ребёнок появляется на свет с очень сухой, покрытой ороговевшими чешуйками кожей, с деформированным ртом, ушами и носом, вывернутыми веками, неправильно сформированными конечностями. Он рождается мёртвым или умирает в первые дни жизни. Эпидермолитический ихтиоз – ещё одна опасная для жизни форма заболевания. В этом случае ребёнок появляется на свет с ярко-красной кожей, верхний слой эпидермиса отслаивается при малейшем прикосновении, образуя раны и пузыри. К 3-4 годам на суставах появляются концентрические наросты, которые могут стать причиной смерти. При линеарном огибающем ихтиозе кожа покрывается красными припухлыми пятнами, вокруг которых наблюдается шелушение, иглистая форма проявляется как наслоения ороговевшей кожи в форме шипов.
Ихтиоз трудно спутать с другой болезнью, он имеет ряд характерных симптомов:
- Высокая сухость. Вызвана нарушением водно-солевого баланса – кожный покров практически не способен удерживать воду.
- Изменение цвета. Кожный покров может быть ярко-красным, чешуйки – от чёрного, бурого, серого – до желтоватого.
- Утолщения. В некоторых случаях толщина корочек, покрывающих кожу, достигает 10 мм.
Локализация. Чешуйки не образуются только подмышками и в паху, под коленями и на сгибах локтей. - Сильное шелушение. Вызвано отторжением чешуек – ороговевших клеток эпидермиса.
- Чётко выраженный кожный рисунок на ладонях. Считается признаком врождённого ихтиоза.
- Зуд. Появляется по причине недостаточного увлажнения кожи.
Воспаления, связанные с глазами. Частые блефариты, ретиниты и конъюнктивиты. - Истончение и ломкость волос. Вызваны проблемами с синтезом кератина.
- Деформация ногтей. Ногтевые пластины утолщаются или расслаиваются, на них появляются волнистые полосы.
Причины Ихтиоза
В большинстве случаев причина развития ихтиоза – мутация генов и их передача по наследству. Факторы, провоцирующие подобные процессы, до сих пор не изучены. Известно только то, что генные мутации изменяют биохимические процессы в организме, ряд из которых нарушает ороговение кожных покровов. Признаки вражденного ихтиоза чаще всего наблюдаются сразу после рождения, но иногда проявляются только через несколько месяцев и даже лет.
Мутация генов приводит к сбою в белковом обмене, в крови накапливаются липиды и аминокислоты. У больного нарушаются обменные процессы и терморегуляция, ферменты, участвующие в окислительных процессах кожного покрова, действуют активнее. В результате ихтиоза кожи развивается клеточная и гуморальная недостаточность иммунитета, снижается активность надпочечников, половых желез и щитовидной железы, ухудшается усвояемость витаминов. Всё это приводит к замедлению отторжения ороговевших клеток и их накоплению на коже. На теле появляются чешуйки, по внешнему виду похожие на чешую рыб или кожу рептилий. Между чешуйками накапливаются аминокислоты, которые плотно склеивают их между собой и с нижним слоем эпидермиса, поэтому они не отделяются от кожи, а при попытках снять самостоятельно – вызывают боль.
Приобретённый ихтиоз чаще всего диагностируется у пациентов старше 20 лет и провоцируется:
- Заболеваниями ЖКТ.
- Доброкачественными и злокачественными опухолями.
- Гипотиреозом, пеллагрой, системной красной волчанкой, проказой, саркоидозом, СПИДом.
- Хроническим гиповитаминозом и авитаминозом (чаще – витамина А).
- Длительным приёмом Трипаранола, Бутирофенона, Никотиновой кислоты и некоторых других лекарственных препаратов.
Ихтиоз у детей
Наиболее распространённая форма – вульгарный (простой) ихтиоз у детей диагностируется на первом году жизни, более тяжелая форма (ихтиоз плода и эпидермолитическая диффузная кератома) развиваются ещё до рождения. В зависимости от формы болезни проявляется она по-разному, в некоторых случаях приводит к летальному исходу в первые дни или месяцы жизни.
При слабовыраженном ихтиозе у детей наблюдается незначительное шелушение. При белом – образуются мелкие, похожие на муку, при блестящем – напоминающие мозаику, при роговидном – очень плотные, возвышающиеся над поверхностью, при змеевидном – плотные, разделённые бороздками, при лихеноидном – похожие на лишай, чешуйки. Буллезная форма проявляется как пузыри и язвы.
Диагностика Ихтиоза
В большинстве случаев для диагностики ихтиоза требуется только внешний осмотр и гистологическое исследование поражённой кожи. При подозрении на врождённый характер болезни и плод-Арлекин на 19-21 неделе врач назначает анализ кожи плода и околоплодной жидкости. При подтверждении диагноза рекомендуется прерывание беременности. Иногда берётся общий анализ крови и мочи.
Лечение Ихтиоза
Врождённые формы ихтиоза полностью не излечиваются, пациентам, у которых диагностирована приобретённая форма, рекомендуется лечение болезни, вызвавшей патологию кожи. В настоящее время препаратов, влияющих на мутировавшие гены, не существует.
Больным с наследственным ихтиозом назначают:
- Гормональные препараты (глюкокортикостероиды, гормоны щитовидки, инсулин).
- Иммуномодуляторы.
- Витамины А, В, С, Е.
- Никотиновую кислоту.
- Препараты с экстрактом алоэ.
- Минералы (калий, фитин, железо).
- Масляный раствор ретинола (при патологии век).
- Антибиотики (при вторичной инфекции).
- Переливание плазмы с введением гамма-глобулина.
Для местного лечения ихтиоза используются:
- Специальные гигиенические средства (гели, кремы и шампуни Лостерин).
- Ванны с перманганатом калия, отваром шалфея, тысячелистника, ромашки.
- Крахмальные, углекислотные, солевые ванны.
- Липотропные средства с витамином U и липамидом.
- Крем с витамином А (для детей).
- Крем с хлористым натрием, винилином, мочевиной (для взрослых).
- Компрессы из морских водорослей.
- Лечебные грязи.
- УФО.
Ускорит процесс выздоровления лечение ихтиоза народными средствами:
- Отвар подорожника, пустырника, хвоща, пижмы, крапивы, зёрен овса и плодов рябины.
- Отвар хвоща, подорожника, пижмы, пустырника и корней пырея.
- Мазь из прополиса, сока чистотела, живицы, масла зверобоя, воска и сливочного масла.
- Ванна с отваром сенной трухи, календулы, чая и хвои.
- Ванна с бурой и солью, бурой и глицерином.
Схема лечения ихтиоза зависит от индивидуальных особенностей пациента, формы и степени тяжести заболевания. В более тяжёлых случаях требуется госпитализация, легкие формы лечатся амбулаторно.
Осложнения Ихтиоза
В некоторых случаях ихтиоз осложняется присоединением вторичных инфекций из-за травм кожи и снижения иммунитета.
Профилактика
Для профилактики ихтиоза и других дерматологических заболеваний:
- Увлажняйте воздух в квартире.
- Включайте в рацион продукты, богатые витаминами и минералами.
- Отдавайте предпочтение здоровому питанию.
- Откажитесь от вредных привычек.
- Избегайте нервных перегрузок.
Хотя бы раз в году отдыхайте на специализированных курортах, в случае крайней необходимости смените место жительства на регион с более тёплым и влажным климатом.
Ихтиоз, лечение ихтиоза
Ихтиоз – это генетическое заболевание, при котором нарушается процесс ороговения кожи. На ней образуются жесткие чешуйки, напоминающие рыбью чешую, а в эпидермисе накапливается кератин с измененной структурой. Чаще всего ихтиоз проявляется в раннем детстве или даже сразу после рождения, реже заболевание бывает приобретенным.
Пациенты с этой генной мутацией страдают от нарушения терморегуляции, у них замедляется обмен веществ. Из-за повышенной активности ферментов в окислительных реакциях у больных ихтиозом ускоряются процессы кожного дыхания, нарушается работа щитовидной железы, половых желез и надпочечников. Человек испытывает дефицит клеточного и гуморального иммунитета. Наблюдается дисфункция потовых желез, которая на фоне неправильного усвоения витамина А и приводит к слишком усиленному ороговению кожи. При ихтиозе наблюдается избыток кератина с нарушенной структурой. Отторжение отмерших клеток кожи происходит слишком медленно. На коже образуются ороговевшие чешуйки, между которыми скапливаются аминокислотные комплексы, которые способствуют затвердению кожи. Из-за этого образования крепко сцеплены между собой, а их отделение болезненно.
Для больных ихтиозом характерны ломкие и тусклые волосы, расслаивающиеся ногти, множественный кариес, также пациенты часто болеют ретинитами и конъюнктивитами, страдают близорукостью.
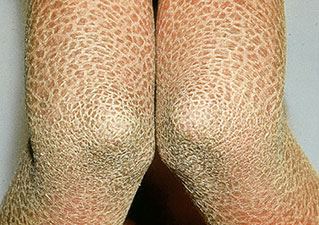
Пластинчатый ихтиоз
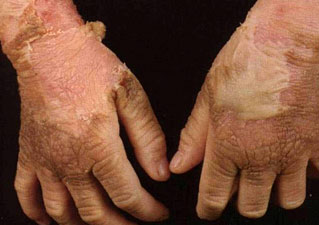
Ихтиоз на руках
Причины ихтиоза
Основная причина ихтиоза – генная мутация наследственной природы, выраженная в нарушении белкового и жирового обмена.
В редких случаях приобретенного ихтиоза причинами могут служить нарушение функции щитовидной железы, половых желез, надпочечников, недостаток витаминов, заболевания кроветворной системы, старческие инволюции кожи и т. д.
Формы и симптомы ихтиоза
Наиболее распространена простая (вульгарная) форма ихтиоза. Чаще всего заболевание диагностируется у детей через несколько месяцев после рождения. Для вульгарного ихтиоза характерна сухая кожа, покрытая мелкими белыми или серыми плотно прилегающими друг к другу чешуйками, кожа на ладонях и стопах становится складчатой, появляется муковидное шелушение. При этой форме заболевания кожа подмышек, локтевых и коленных сгибов, паха и ягодиц не поражается.
Вульгарный ихтиоз имеет собственную классификацию. Выделяют:
- слабовыраженный ихтиоз – ксеродермию, характеризующуюся сухостью и незначительным шелушением кожи;
- блестящий ихтиоз, при котором чешуйки кожи по виду напоминают мозаику. Эта разновидность поражает руки и ноги;
- белый ихтиоз, для которого характерно появление мелких белых, муковидных чешуек;
- буллезный ихтиоз, при котором на коже образуются пузыри;
- змеевидный ихтиоз, характеризующийся образованием плотных роговых щитков, отделенных друг от друга бороздками;
- роговидный ихтиоз, при котором плотные чешуйки возвышаются над кожей;
- лихеноидный ихтиоз, напоминающий лишай. Этой разновидности характерны мелкие, рассеянные по всему телу, высыпания.
Х-сцепленный ихтиоз появляется только у новорожденных мальчиков и представляет собой крупные чешуйки бурого цвета, плотно прилегающие к коже. В зимний период наступает обострение, с возрастом состояние пациентов ухудшается.
При линеарном огибающем ихтиозе на коже образуются покраснения, окруженные розовыми шелушащимися припухлостями, при иглистом ихтиозе – крупные шипообразные наслоения.
Эпидермолитический ихтиоз и ихтиоз плода – две наиболее тяжелые формы заболевания, которые могут привести к летальному исходу.
Ихтиоз плода, который также называется плодом Арлекина, появляется у эмбриона на 4-5-м месяцах развития. При рождении кожа ребенка очень сухая, покрыта «панцирем» из ороговевших чешуек, уши, нос и рот деформированы, веки вывернуты, конечности имеют неправильные строение. Такие дети либо рождаются мертвыми, либо погибают в первые недели жизни.
При эпидермолитическом ихтиозе кожа приобретает ярко-красный цвет, ее верхний слой отслаивается, образуются пузыри и раны. Кожа ладоней и стоп, напротив, плотная и белая. К 3-4 годам на коже суставов образуются концентрические гребешки.
Диагностика ихтиоза
Диагноз «ихтиоз» ставит дерматолог на основании общих анализов мочи и крови и результата гистологического исследования соскоба кожи.
Для диагностики эмбриональной формы ихтиоза проводится биопсия кожи плода между 19-й и 21-й неделями беременности.
Лечение ихтиоза
В настоящее время полноценное лечение ихтиоза невозможно, так как неизвестен механизм генетической мутации, которая провоцирует развитие заболевания. Сейчас терапия заключается в постоянном увлажнении, питании и заживлении кожного покрова, а также в лечении сопутствующих заболеваний.
Известно, что сухая кожа подвержена растрескиванию. В случае ихтиоза эта проблема усугубляется большой площадью поражения и сопутствующими проблемами – снижением иммунитета и неправильным обменом веществ. Помимо физических неудобств и неприятных ощущений трещины опасны попаданием инфекции. Чтобы избежать такого поворота событий, необходимо несколько раз в день увлажнять и смягчать кожу с помощью специальных средств, причем эффективнее это делать после водных процедур.
Мытье с помощью обычного мыла сушит даже здоровую кожу, а в случае ихтиоза его использование может принести настоящие мучения: поверхностно активные вещества полностью растворяют защитную пленку, это приводит к еще большему шелушению и сухости. Именно поэтому лечение ихтиоза предполагает использование специальных средств гигиены. К ним относится и гель для душа «Лостерин», который содержит комплекс отшелушивающих, очищающих и увлажняющих компонентов – нафталан обессмоленный, экстракт софоры японской и натуральные масла. Применение геля «Лостерин» способствует синтезу коллагена, регенерации клеток и регуляции водно-жирового баланса.
Также лечение может включать прием солевых и крахмальных ванн и ванн с раствором перманганата калия. Водолечение способствует смягчению, отшелушиванию, заживлению и питанию кожи. На бальнеологических курортах, где проводится лечение ихтиоза, применяют углекислые и морские ванны, а также аппликации иловых и торфяных грязей. Терапия помогает наладить обменные процессы как в коже, так и во всем организме в целом.
После водных процедур необходимо увлажнение рогового слоя эпидермиса. Необходимо использовать кремы и мази, содержащие растительные масла, вазелин или ланолин, а также витамины А (ретинол) и F. Крем «Лостерин» подходит для ухода за очень сухой кожей благодаря содержанию не только мочевины (10 %) и ценного миндального масла, но также нафталана, обладающего бактерицидным эффектом, салициловой кислоты и экстракта софоры японской, необходимых для отшелушивания отмерших чешуек кожи.
Лечение ихтиоза обязательно включает проведение кератолитической терапии. Так как один из симптомов заболевания – накапливание отмерших чешуек в эпидермисе, человек, страдающий ихтиозом, должен удалять их сам. С этой целью назначаются наружные средства, содержащие молочную и салициловую кислоты (6 %), мочевину (2-20 %), борный вазелин, иэтанол (20 %), пропиленгликоль (60 %), экстракты некоторых лекарственных растений. Крем «Лостерин» содержит одновременно салициловую кислоту, мочевину и экстракт софоры японской, что обеспечивает его высокую кератолитическую эффективность.
Из средств для внутреннего применения непосредственно для лечения кожи назначают витамины А и его аналоги (ретиноиды), В, С, Е и РР. Длительный курсовой прием этих препаратов приводит к смягчению чешуек, большей эластичности и ускоренной регенерации кожи. Также проводятся регулярные курсы приема препаратов для укрепления иммунитета, улучшения работы щитовидной и поджелудочной желез, при присоединении инфекции назначают прием антибиотиков и противогрибковых средств. В тяжелых случаях ихтиоза необходимо стационарное лечение, включающее гормонотерапию.
Для выработки витамина D пациентам с ихтиозом назначаются кратковременные солнечные ванны и ультрафиолетовое облучение. Перегреваться на солнце строго запрещается.
Необходимо отметить психологическую сторону лечения. Пациент, особенно в детском возрасте, нередко подвергается отчуждению от социальной среды. Это не только усугубляет течение болезни, но и негативно влияет на психологическое здоровье пациента, постоянный стресс может привести к хронической депрессии. Поэтому с больным ихтиозом человеком должен работать психолог, а семья – всегда оказывать поддержку.
Профилактика ихтиоза
Ихтиоз – это заболевание, при котором невозможно достижение ремиссии, поэтому профилактика заболевания аналогична лечению. Помимо кератолитической и увлажняющей терапии больным ихтиозом рекомендуется использовать увлажнители воздуха в помещении или, если это возможно, переехать в теплый город с высоким уровнем влажности воздуха. Кроме того, нужно использовать для мытья прохладную воду и несколько раз в году посещать специализированные курорты. Людям с ихтиозом, планирующим рождение ребенка, желательно до беременности пройти генетическое исследование, чтобы определить степень риска для потомства.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
шелушение, чешуйчатость, трещины, причины и лечение

Шелушение – один из самых распространенных симптомов многочисленных заболеваний. Появляется оно, когда в результате отторжения эпидермисом ороговевших клеток.
Поводом здесь может послужить банальное температурное воздействие, недостаточный или неправильный уход, инфекция, аллергическая реакция, или же нарушения работы внутренних органов. Если оно кратковременное, а на ровне с ним не проявляются еще какие-либо недуги- тревогу бить не стоит, особенно, когда за окном осень – зима, т.к. в этот период большинство людей страдают от сухости и стянутости.
Но если шелушение сопровождается образованием трещин, зудом, высыпаниями, вкупе это может быть проявлением как паразитарных, так и хронических недугов.
Кроме того, шелушится кожа при заболеваниях:
- псориаз – хроническая болезнь кожи. Чешуя здесь имеет серебристую окраску- она покрывает красные бляшки на поверхности эпидермиса. Как правило, бляшки локализуются в зоне рук, головы, ног.
- скарлатина – детская болезнь кожи. Чешуйки мелкие, но высыпание распространено по всему телу. Больной испытывает сильный зуд, боли в горле, тело покрывается мелкой красной сыпью, поднимается температура. Скарлатина считается высоко заразной хворью, особенно среди детей от 2 до 10 лет.
- грибковые заболевания. Сопутствуют здесь самые разнообразные варианты сыпи, образование красных или розовых пятен. Чешуйки, их покрывающие, чаще всего имеют белую, красноватую или желтую окраску.
- ихтиоз – рыбья кожа. Болезнь передается по наследству. Клиника: постоянная повышенная сухость, чешуйчатость самых разных размеров и их отслаивание.
- дерматит –болезнь, когда трескается кожа и появляется сыпь в результате аллергической реакции на определенный раздражитель. Это могут быть продукты, ткани или любые другие вещества, а также стрессы.
Кроме того, шелушение возникает при паразитарной болезни кожи – чесотка. Однако проявлению ее предшествует ряд первичных признаков: нестерпимого зуд, особенно по ночам, когда тело больного согревается. Тогда самка чесоточного клеща, в благоприятных для откладывания яиц условия, прокладывает ходы в эпидермисе, что сопровождается образованием на поверхности мелких ходов и покраснений. Позже пораженные места покрываются чешуйками.
Как лечить болезни кожи
Очевидно, что наличие вышеперечисленных признаков, увеличивает риск развития самых разных заболеваний. Потому, лечение назначается только специалистом после проведенного обследования. Чаще всего курс предполагает назначение наружных средств – на ранних стадиях инфекционных заболеваний, на более поздних – комплексное воздействие.
Типы кожи. А действительно ли у вас сухая кожа???
Я не раз сталкивалась с тем, что клиентки, имея жирную кожу, считали ее сухой. Мало кто знает, что жирная кожа не всегда блестит, как натертый самовар. И старый, как мир, тест «приложите к лицу салфетку, и если будут видны сальные пятна, значит…» — также не всегда срабатывает. В чем же соль?
В предыдущих двух постах я уже описывала и сухой тип кожи, и жирный. Поэтому подробно останавливаться на них не буду. Я выделю из описаний этих типов кожи только отдельные моменты, необходимые нам для понимания проблемы.
Итак. Жирная кожа всегда сопровождается себореей – избыточным саловыделением. Жидкая себорея, при которой кожа выглядит сальной и блестящей, нас мало интересует. Постольку поскольку ее обладательница/обладатель всегда знает, что у него именно жирная кожа. По жирному блеску.
По-другому обстоят дела с густой себореей. Чаще, конечно, встречается смешанный тип жирной кожи, когда при жирном блеске есть и черные точки, и воспаления. Но бывает и так, что жирная кожа жирна только по густому типу. Это тот самый случай, когда хозяйка своего личика не вполне понимает, что средства для сухой кожи, которые она, со всем тщанием и любовью к себе, выбирает на прилавках косметических магазинов, не ухаживают за кожей, а калечат ее.
При густой себорее кожное сало становится менее жидким. Жирный блеск кожи не наблюдается. Густое твердое сало закупоривает выводной проток железы, скапливается под кожей, протоки желёз расширяются, и в них помимо жира скапливаются отмершие клетки, частицы грязи и пыли. От этого появляются черные точки. Присоединение бактериального воспаления является причиной нагноения такого конгломерата, в основе которого лежит сальная пробка.
Кожа выглядит при густой себорее бугристой.
Кроме того, некоторые компоненты кожного сала стимулируют разрастание рогового слоя эпидермиса, что в свою очередь приводит к утолщению и огрубению кожи. А это приводит к тому, что цвет кожи будет землистым, будет наблюдаться шелушение кожи крупными чешуйками.
Сухая кожа имеет маленькие поры и матовый оттенок. С возрастом поры станут расширенными, но останутся такими же чистыми. Он характеризуется пониженным содержанием жира, отсутствием жирного блеска. Крупное шелушение чешуйками не наблюдается; при этом создается впечатление и ощущение, что кожа припудрена – наблюдается мукообразное (от слова «мука») шелушение.
Еще раз. Попунктно и сравнительно.
При сухой коже поры чистые. Даже если поры широкие (что нормально для сухой возрастной кожи), они будут чистые. При жирной густой себорее – забиты сальными пробками.
При жирной коже шелушение крупными чешуйками; при сухой коже – мелкими, лицо выглядит, будто припудренным мукой. Профиль кожи при сухом типе будет гладкий, может быть слегка шероховатым из-за сухости и шелушений. При жирной коже с густым типом себореи профиль будет бугристым.
При сухой коже лицо имеет розово-персиковый оттенок, кожа матовая. При жирной коже (если, конечно, хозяйка личика не посещает регулярно салон и не проводит курсовые процедуры – какая умничка))) цветовой оттенок лица будет бледный, в отдельных случаях сероватый до землистого.
 о жирной коже читай здесь http://www.livemaster.ru/topic/91358-tipy-kozhi-zhirnaya-kozha?vr=1&inside=1
о жирной коже читай здесь http://www.livemaster.ru/topic/91358-tipy-kozhi-zhirnaya-kozha?vr=1&inside=1
 о сухой коже читай здесь http://www.livemaster.ru/topic/92326-tipy-kozhi-suhaya-kozha?inside=1&wf=&vr=1
о сухой коже читай здесь http://www.livemaster.ru/topic/92326-tipy-kozhi-suhaya-kozha?inside=1&wf=&vr=1
Анонс: следующий пост будет на тему «Каков нормальный рН кожи? «5 и 5?»
Ваша Фея
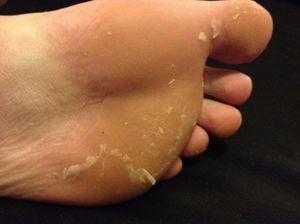
Сухие чешуйки на коже ног
Если человек заметил, что кожные покровы на нижних конечностях стали шелушиться, выглядят сухими и нездоровыми, значит, им обязательно нужен правильный уход. Однако перед началом каких-либо действий рекомендуется отправиться на консультацию к врачу, который выставит предварительный диагноз, а при необходимости назначит дополнительное обследование.
Ведь бывает и так, что подобные симптомы носят не только косметических характер, но и сигнализируют о серьезных нарушений в организме. Кожа человека – это своего рода защитный барьер, благодаря которому организм остается здоровым. Это становится возможным ввиду того, что кожа не пропускает внутрь множество неблагоприятных факторов: токсины, бактерии и прочее.
Первоначально нужно разобраться, почему шелушится кожа на ногах ниже коленей, и только потом начинать терапевтические или косметические мероприятия по восстановлению ее нормального вида. Конечно, прежде всего, сухая кожа нижних конечностей – это некрасиво, но такое состояние зачастую сопровождается еще и неприятными ощущениями: зуд, боль, шелушение, покраснение, жжение и прочее.
Причины
Всего врачи выделяют 5 групп причин, по которым происходят такие изменения:
- воздействие внешних факторов;
- возрастные изменения организма;
- прогрессирование хронических заболеваний;
- инфекционное поражение;
- неправильное питание.
Рассмотрим каждый пункт более детально.
Сразу стоит сказать, что большинство факторов, которые приводят к шелушению кожных покровов на ногах ниже колен, можно устранить без особых усилий и специфического лечения. У многих людей, которые имеют достаточно чувствительный эпидермис, шелушатся ноги при агрессивном воздействии ветра, солнца, холода, воды и воздуха. Больше всего при таких условиях страдают люди, имеющие сухой тип кожи.
Решением проблемы может стать использование жирного крема, когда вы выходите на улицу в морозную погоду, а вот если на улице лето, тогда пригодится косметика с повышенной защитой от ультрафиолета (мужчинам также не стоит пренебрегать этими рекомендациями). Если воздух в помещении сухой, тогда нужно поставить увлажнитель или несколько емкостей с водой. Для увлажнения воздуха можно чаще мыть полы, не вытирая их насухо.
Если человек использует крем для ног, который не подходит ему по типу кожи, то также может наблюдаться шелушение. Поэтому, прежде чем купить какую-нибудь косметику, лучше тщательно ознакомиться с рекомендациями и указаниями производителя. Когда девушки часто пилингуют ноги, у них угнетается функция сальных желез, поэтому использовать такие средства нужно только по крайней необходимости.
Шелушение ног ниже колен может выступать симптомом реакции организма на пищевой раздражитель. Проще говоря, у человека началась аллергия. В этом случае шелушение сопровождается зудом. Провокаторами могут быть искусственные и натуральные материалы, из которых сделаны одежда, обувь, а также пыль, шерсть животных, бытовая химия и многое другое. Для решения проблемы нужно ограничить контакт с раздражителем, или полностью его исключить, а также посоветоваться с врачом, какие лучше пропить антигистаминные препараты.
Причиной того, что шелушатся ноги, может стать недостаточное употребление жидкости, то есть обезвоживание организма. Чтобы этого не допускать, необходимо в сутки выпивать не менее полутора литров чистой воды. Если не прислушаться к такой рекомендации, постепенно, начиная с области голени, шелушение дойдет до бедра, и уже тогда процесс станет необратимым, и справиться с ним нельзя будет.
Помимо малого количества жидкости, ноги в таком состоянии могут быть из-за злоупотребления антицеллюлитными средствами, нарушения правил посещения сауны и прочее.
Внешние причины
Ноги, а точнее кожные покровы, не начнут становиться сухими и шелушащимися просто так. Существует множество внешних факторов, провоцирующих развитие такого состояния, но наиболее опасным считается их комплексное воздействие.
К причинам этого типа можно отнести:
- Чрезмерно сухой воздух в жилом помещении во время отопительного периода.
- Неправильное ношение нижнего белья для похудения, чулков и носок из синтетических материалов, а особенно, если они еще обладают эффектом утяжки, что способствует передавливанию сосудов, нарушению кровообращения и неправильному питанию клеток.
- Агрессивное воздействие ультрафиолетового излучения, в том числе и регулярное посещение солярия.
- Купание в воде с повышенным содержанием хлора (бассейны).
- Отсутствие фильтров очистки воды дома.
В большинстве случаев устранение внешних негативных факторов не составляет большого труда.
Возрастные
К сожалению, ни один человек не может повлиять на естественные процессы организма и остановить старение. После 50 лет, а у некоторых людей и ранее, начинают происходить изменения в строении кожных покровов: они становятся тоньше, теряют влагу, что приводит к шелушению ног и других участков. Такое состояние обусловлено изменением волокон коллагена, которые являются основным строительным элементом эпидермиса.
Для решения проблемы рекомендуется употреблять больше продуктов, в которых имеется коллаген, а также не пренебрегать употреблением чистой воды, что поможет нормализовать липидный и жировой обмен в тканях.
Инфекции
Шелушение кожи ног может происходить из-за проникновения внутрь эпидермиса болезнетворных инфекций и микроорганизмов. Одной из наиболее распространенных причин является грибковое поражение, которое можно «подхватить» в любом общественном месте при контакте с носителем инфекции. Помимо сухости и шелушения, ноги очень сильно чешутся, особенно между пальцами, вовлекая в процесс стопу и голень.
При подобном заболевании терапию назначает только врач, но предварительно пациенту показано прохождение обследования со сдачей анализов, которые помогут установить тип грибковой инфекции.
Помимо грибка сухость и шелушение нижних конечностей могут выступать симптомом экземы, дерматита, псориаза или болезни Кавасаки. Терапия также должна назначаться квалифицированным дерматологом и после лабораторной диагностики.
Помимо кожных заболеваний зуд, сухость, покраснение и шелушение ног происходит при наличии сопутствующих патологий, среди которых:
Говоря о медикаментах, стоит отметить, что если человек принимает много гормональных препаратов, то ноги также могут очень сильно шелушиться ниже колен. Подобные состояния отмечаются при кратковременном или длительном использовании мазей с гормонами, которые приводят к дисфункции рогового слоя эпидермиса.
Питание
Ноги могут трескаться у людей, которые пренебрегают сбалансированным питанием. В рационе здорового человека всегда должны в большом количестве присутствовать свежие овощи и фрукты, масла растительного происхождения, рыба и морепродукты.
А вот если в организме наблюдается авитаминоз, то шелушения кожи ниже колен не избежать. К подобному изменению эпидермиса ноги может привести и чрезмерное употребление напитков, содержащих кофеин (черный чай и кофе) и алкоголь.
Профилактика
Если вы не хотите, чтобы ноги начали трескаться, шелушиться, чесаться, тогда рекомендуется придерживаться стандартных правил профилактики. Если человек посещает бассейн, сауну, носит чужие тапочки или покупает с примеркой обувь в магазине, то ему рекомендуется всегда сначала надевать одноразовые носочки. Так получиться избежать прямого контакта с патогенными бактериями, потому что ступня будет защищена. Еще нельзя использовать одни и те же предметы личной гигиены, так как грибок передается очень быстро.
Что касается состояния организма, то в первую очередь необходимо своевременно проводить лечение всех кожных заболеваний. Обязательно нужно насыщать рацион полезными продуктами и отказаться от фаст-фуда.
Если человек аллергик, тогда ему следует позаботиться о снижении контакта с раздражителем. В период осени, зимы и весны, когда наблюдается серьезная нехватка полезных веществ, нужно принимать витаминные комплексы. И всегда помните, что низкий уровень потребляемой жидкости приведет к обезвоживанию, что, в свою очередь провоцирует сухость и шелушение кожи ног.
Девушки должны тщательно подходить к выбору косметических средств, не стоит пренебрегать соответствием типа кожи и рекомендациям к кремам. По возможности необходимо найти замену пиллингу, если после него наблюдается шелушение кожных покровов ног ниже колен.
 Не секрет, что любая девушка хочет быть самой обаятельной и привлекательной. Для достижения совершенства девушки тратят много времени на уход за кожей лица, тела и волос, а также не жалеют средств на занятия спортом и пытаются вести здоровый образ жизни. Но иногда, в самый неожиданный момент, какой-нибудь неприятный недочет может испортить настроение. К нему относится сильное шелушение кожи ног, с которым справиться намного сложнее, чем с проблемами, например, рук. В результате чего приходится отказаться от коротких юбок. Давайте разберемся, почему сохнет и шелушится кожа на ногах, и как остановить этот процесс.
Не секрет, что любая девушка хочет быть самой обаятельной и привлекательной. Для достижения совершенства девушки тратят много времени на уход за кожей лица, тела и волос, а также не жалеют средств на занятия спортом и пытаются вести здоровый образ жизни. Но иногда, в самый неожиданный момент, какой-нибудь неприятный недочет может испортить настроение. К нему относится сильное шелушение кожи ног, с которым справиться намного сложнее, чем с проблемами, например, рук. В результате чего приходится отказаться от коротких юбок. Давайте разберемся, почему сохнет и шелушится кожа на ногах, и как остановить этот процесс.
Основные причины
Существует много разных факторов, способствующих появлению чешуек на коже.
К самым распространенным причинам шелушения и появления трещин на ногах относятся:
 Дефицит влаги. При очень сухой и обезвоженной коже ног начинается процесс шелушения, особенно страдают икры и стопы. Летом причиной данной проблемы является высокая температура воздуха, зимой — длительное нахождение в обогреваемом помещении.
Дефицит влаги. При очень сухой и обезвоженной коже ног начинается процесс шелушения, особенно страдают икры и стопы. Летом причиной данной проблемы является высокая температура воздуха, зимой — длительное нахождение в обогреваемом помещении.- Некачественная одежда — неудобная или резиновая обувь, чулки либо колготки из синтетики проводят к раздражению кожи, а нарушение водно-липидного баланса — к появлению трещин голеней и пяток.
- Неправильный питьевой режим. Ежедневно необходимо выпивать не менее литра воды.
- Косметические средства. Пересушивать кожу стоп может регулярное применение дезодорантов или других спиртосодержащих препаратов от потливости ног. Для избавления от нежелательных проблем стоит отказаться от их применения, а также не использовать жесткие мочалки и применять менее агрессивные средства.
- Природное воздействие. Иногда зуд и сухость на ногах могут быть из-за смены климата либо вследствие продолжительного пребывания на солнце или морозе.
- Психоэмоциональное состояние. Из-за частых стрессов, переутомляемости и негативных эмоций может меняться структура кожного покрова. В этом случае следует отдохнуть и переключиться на позитивные эмоции.
 Изменение гормонального фона. При возрастных изменениях и климаксе может стать сильно сухой и потрескаться кожа.
Изменение гормонального фона. При возрастных изменениях и климаксе может стать сильно сухой и потрескаться кожа.- Повышенное потоотделение. Влажная кожа переохлаждается и начинает пересыхать. В результате чего образуются трещины между пальцев.
- Неполноценное питание и дефицит витаминов. Обязательно нужно употреблять в пищу продукты, в состав которых входят витамины А, В, Д, Е, цинк и омега-кислоты.
- Грибковое поражение. Если между пальцами ног слезает кожа и чешется, то это свидетельствует о грибке стоп. В этом случае нужно обратиться к дерматологу и пройти лечение лекарственными препаратами, в противном случае грибок может распространиться на другие части тела.
- Аллергия. Зуд, сыпь и шелушение могут быть вызваны употреблением в пищу сладостей и цитрусовых.
 А также причинами, почему облазит кожа на ступнях, могут быть нарушения регенераторных способностей клеток, они проявляются вследствие таких заболеваний, как экзема, псориаз, диабет, дерматит и т. п.
А также причинами, почему облазит кожа на ступнях, могут быть нарушения регенераторных способностей клеток, они проявляются вследствие таких заболеваний, как экзема, псориаз, диабет, дерматит и т. п.
Вследствие малоподвижного образа жизни нарушаются многие физиологические процессы, влияющие на состояние кожи на ногах в области ниже колен. Поэтому, чтобы избежать этих дефектов нужно побольше двигаться и заниматься спортом.
Зуд и сухость голеней ног могут быть при таких заболеваниях, как дерматит, микоз, герпес и экзема, проявляющихся в виде сыпи, а позже сливающихся в пятно. Как правило, при таких поражениях на коже появляются высыпания, которые впоследствии сливаются в единое пятно.
Как справиться с сухостью и шелушением
Справиться с сухостью и шелушением можно многими способами:
 Народными средствами. Наносить на ножки любое масло, к примеру: растительное, сливочное, эфирное или любой жирный крем.
Народными средствами. Наносить на ножки любое масло, к примеру: растительное, сливочное, эфирное или любой жирный крем.- Медикаментами, которые можно купить в аптеке. В зимний период употреблять витаминные комплексы.
- Ванночками. При обострении лучше избегать ванночек с горячей водой, а выбрать теплые ванночки с эфирами. Но прежде чем их принимать, нужно провести тест на аллергическую реакцию, особенно если использовать масло корицы или апельсина.
- Обертыванием, например, из водорослей или с медом.
- Сменить способ депиляции. Зачастую после электродепилятора кожный покров становится сухим и раздраженным, поэтому лучше отдать предпочтение депиляции с помощью воска или сахарной пудры.
Очень важно не заниматься самолечением при серьезных заболеваниях кожного покрова, так можно заразить окружающих, а обратиться к опытному специалисту за помощью, чтобы предотвратить тяжелые последствия.
Профилактика проблемы
 Для профилактики сухости и шелушения необходимо выпивать не менее двух литров воды, есть рыбу, в которой много аминокислот, не носить капроновые колготы в морозы. При сухом воздухе в помещении, дополнительно увлажнить его, наполнив емкость водой и поставив на батарею.
Для профилактики сухости и шелушения необходимо выпивать не менее двух литров воды, есть рыбу, в которой много аминокислот, не носить капроновые колготы в морозы. При сухом воздухе в помещении, дополнительно увлажнить его, наполнив емкость водой и поставив на батарею.
Зачастую женщины и мужчины не уделяют время уходу за ногами, вследствие чего возникают многие неприятные сюрпризы. Ведь для выдерживания ногами динамики жизни и правильного функционирования, нужно качественно и правильно ухаживать за ними.
 Очищать: распаривать стопы и специальным станком или камнем удалять отмершие частички кожи, а также массажировать эту зону. В результате чего восстановится кровоток.
Очищать: распаривать стопы и специальным станком или камнем удалять отмершие частички кожи, а также массажировать эту зону. В результате чего восстановится кровоток.- Использовать жирные кремы, после нанесения надевать хлопчатобумажные носки. Делать эту процедуру четыре раза в месяц. Благодаря этому кожа станет гладкой.
- Стараться регулярно применять ванночки с морской солью. Они помогут предотвратить многие болезни сосудов и снимут усталость.
Сухая мята и зверобой освежат стопы. Семейство хвойных, чабрец и дуб предотвратят потливость. Календула и листья ромашки являются антисептиками и способствуют заживлению микроповреждений. Отвар картофеля быстро смягчит стопы. Сухой горчичный порошок восстановит защитные функции организма.
Рекомендации дерматологов
Благоприятно воздействует на кожу стоп контрастный душ в течение пяти минут, а при повышенной потливости — уменьшить время в два раза. Вода должна быть комфортной температуры. При наличии заболеваний вен, сопровождающихся воспалительными процессами, необходимо применять охлаждающую ванночку. Температура должна быть немного ниже, чем температура помещения. Эти процедуры приведут в норму баланс кожи и выработку ее секреции. В результате такого ухода за ногами кожа оздоровится, и болезни ног не будут досаждать.
Таким образом, выполняя правильный уход за кожей ног, можно не только избавиться от сухости и шелушения, но и предотвратить многие болезни. Так что не стоит этим пренебрегать, ведь красивые ухоженные ножки всегда привлекают мужское внимание.
Когда появляется сухая кожа ниже колен, это доставляет значительный дискомфорт человеку. Конечно, можно смазать ее увлажняющим кремом, ожидая пока не пройдет сухость. Но это может длиться годами, что достаточно не комфортно.
Чтобы окончательно избавиться от проблемы, требуется узнать, какие причины вызывают шелушение ног ниже колена, и устранить их. Если этого не сделать, то пораженная область может распространиться на другие участки кожи.
Причины шелушения

Все причины, которые могут вызывать сухость кожи на голенях, разделяют в зависимости от причины возникновения. Большинство факторов – это внешние воздействия, которые легко устранить и тогда кожа ног возвратится в нормальное состояние. Но существует небольшая вероятность того, что шелушение – признак серьезного внутреннего заболевания, которое требует медицинской помощи.
Внешние факторы
Шелушение кожи может быть первым предвестником серьезных внутренних заболеваний. Но если оно локализовано в одной области и чешется, то чаще всего является результатом внешнего воздействия. Существует большое количество причин, которые могут воздействовать на кожу ног, и все их невозможно учесть. Поэтому необходимо знать основные факторы, которые оказывают влияние на голени.
- Пересушенный воздух из-за отопления или постоянного использования кондиционера.
- Аллергическая реакция на бытовую химию.
- Аллергия на косметические средства.
- Ношение одежды (белья, штанов, носков), которые малы, из-за чего происходит передавливание сосудов в ногах, и неравномерное распределение питательных веществ. Также этот эффект может вызвать утягивающее белье неправильного размера, или надетое на тело дольше чем на 5 часов.
- Пересушивание кожи из-за чрезмерного воздействия ультрафиолетовых лучей.
- Попадание на кожу жидкости с высоким содержанием хлора или других примесей, которые используют для водопроводной воды. Такой эффект могут давать как домашние водные процедуры, так и походы в бассейн.
- Инфекционные заболевания, поражающие кожу.
- Ношение зимней обуви в хорошо отапливаемом помещении.
Большинство из внешних факторов легко устранимы, но если после принятия профилактических мер не наступила ремиссия, то следует обратиться к врачу. Ведь это может быть первым признаком развития серьезного заболевания. Также следует поступить, если на месте шелушения появилось покраснение, ведь это, скорее всего, инфекция.
Внутренние заболевания
Причинами шелушения ног ниже колен может быть нарушение здоровья организма. Сохнуть кожа может как от местных повреждений, так и от общего заболевания.
Распространенные причины сохнущей кожи:
- сахарный диабет;
- нарушения в работе печени;
- дисфункция почек;
- эритродермия;
- псориаз;
- экзема.
Также к внутренним причинам относят и малоподвижный образ жизни. Из-за этого происходит передавливание вен и сосудов, что приводит к поступлению меньшего количества питательных веществ, необходимых для кожи. Это дает о себе знать, даже если человек занимается спортом после долгого рабочего дня за компьютером.
Если сохнет кожа ног ниже колен из-за внутреннего заболевания, то самостоятельно его вылечить невозможно. Только квалифицированный врач может точно определить причину, и создать наиболее подходящий курс лечения.
Поэтому прежде чем пытаться использовать домашние методы, следует пройти медицинское обследование, которое выявит источник. А после излечения можно использовать профилактические меры и домашние способы оздоровления кожи.
Профилактические меры
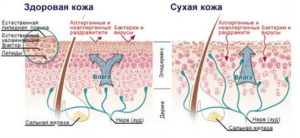
Когда на ногах у женщин шелушится кожа ниже колен, то проще один раз вылечить заболевание, и после постоянно поддерживать состояние кожного покрова. Это гораздо легче сделать, чем проводить медицинские процедуры каждые полгода.
- Очень важно проводить увлажнение воздуха в квартире, особенно это необходимо делать в отопительный период.
- Следует отказаться от антибактериального мыла, или того, что содержит много дополнительных веществ (красители, ароматизаторы).
- Использовать только проверенную качественную косметику, не содержащую токсичные добавки.
- Каждую неделю проводить пилинг кожи для избавления от отмерших частиц ступни.
- Увлажнение голени и стоп с помощью кокосового масла или молочка для тела.
- Снизить количество синтетической одежды, прилегающей к пораженному участку.
- Снимать сапоги или другую теплую обувь в помещении.
- При сидячей работе, чередовать периоды неподвижности с ходьбой. Наиболее полезным считается каждые 20 минут вставать и ходить. Это благотворно повлияет не только на кожу, но и на продуктивность работы.
Домашние способы ухода

Внешнее воздействие будет малоэффективным, если не устранить нехватку питательных веществ, которые необходимы для кожи. Поэтому следует пересмотреть свой рацион. Желательно увеличить количество тушеной рыбы, и свежих салатов, заправленных растительным маслом.
Также важно употреблять в пищу злаковые, богатые клетчаткой. Врачи рекомендуют начинать курсы витаминных добавок в конце осени начале зимы. Это необходимо для того, чтобы поддержать организм, который страдает от нехватки свежей зелени, фруктов или овощей.
Если причина в недостаточном подкожном кровообращении, то можно его усилить с помощью ванночек для ног. Для этого подойдут процедуры не только с теплой водой, но и быстрое окунание в разные по температуре емкости.
Если кожу ног отпаривают, то можно добавить отвар трав, которые помогут снизить шелушение. Хорошо подходит кора дуба, ромашка, шалфей или зверобой. Желательно их чередовать в течение всего курса.
При недостаточном питании кожи, можно доставить полезные вещества с помощью маски для ног. Для этого необходимо приобрести в аптеке витамины А и Е, которые продаются в ампулах. Также понадобится 100 г густой сметаны и 40-50 г кокосового масла.
Сметану и масло тщательно смешивают, после чего добавляют по 1 пузырьку лекарств, и наносят массу на ноги. Всю намазанную поверхность оборачивают пищевой пленкой на 20 минут, для того, чтобы витамины не окислялись на воздухе. После завершения достаточно смыть субстанцию теплой водой.

Очищение с помощью парафина. В зависимости от области поражения понадобится 2-3 толстые свечи. Их зажигают и аккуратно капают на шелушащуюся кожу, так чтобы капля не обжигала. Когда кусочек застынет, покрывают область, находящуюся рядом. Не следует подносить свечу сильно близко к коже, иначе можно получить ожог. А после того как вся пораженная область скрылась, процедуру повторяют еще 1-2 раза. После этого ногу обматывают пищевой пленкой, а через 1 час тщательно очищают с помощью мелкой пемзы. Курс состоит из 5-10 процедур. При проведении последних процедур 4-5 обертывании желательно использовать свечи из пчелиного воска.
Важно помнить, что такую процедуру можно проводить только при отсутствии царапин, иначе горячая масса будет разъедать рану.
Найти причину сухости и устранить ее это наилучший способ вылечить ноги от шелушения. Если отреагировать в самом начале, то можно избежать затрат на восстановление пораженной области. Лучше всего сразу же обратиться к доктору, который поможет исключить из группы причин, серьезные заболевания и кожные инфекции.

 Дефицит влаги. При очень сухой и обезвоженной коже ног начинается процесс шелушения, особенно страдают икры и стопы. Летом причиной данной проблемы является высокая температура воздуха, зимой — длительное нахождение в обогреваемом помещении.
Дефицит влаги. При очень сухой и обезвоженной коже ног начинается процесс шелушения, особенно страдают икры и стопы. Летом причиной данной проблемы является высокая температура воздуха, зимой — длительное нахождение в обогреваемом помещении. Изменение гормонального фона. При возрастных изменениях и климаксе может стать сильно сухой и потрескаться кожа.
Изменение гормонального фона. При возрастных изменениях и климаксе может стать сильно сухой и потрескаться кожа. Народными средствами. Наносить на ножки любое масло, к примеру: растительное, сливочное, эфирное или любой жирный крем.
Народными средствами. Наносить на ножки любое масло, к примеру: растительное, сливочное, эфирное или любой жирный крем. Очищать: распаривать стопы и специальным станком или камнем удалять отмершие частички кожи, а также массажировать эту зону. В результате чего восстановится кровоток.
Очищать: распаривать стопы и специальным станком или камнем удалять отмершие частички кожи, а также массажировать эту зону. В результате чего восстановится кровоток.
Добавить комментарий