Хирургическое лечение ожирения
Хирургическое лечение ожирения в Краснодаре
тел. +79284177828
Краснодарская краевая больница № 2
Имеются противопоказания. Проконсультируйтесь со специалистом. Лицензия ФС 23-01-004528
———————————————————————————————————————————————
Ожирение— это хроническое, пожизненное, многофакторное, генетически обусловленное, опасное для жизни заболевание, вызванное избыточным накоплением жира в организме, приводящее к серъезным медицинским, социальным и экономическим последствиям (определение Международной федерации хирургии ожирения, 1997). Накопление избыточного жира в организме идет только через продукты питания.
В настоящее время по причинам, связанных с ожирением. Умирает в год около 300 тысяч американцев. Лица в возрасте от 25до 35 лет, страдающие морбидным ожирением, умирают в 12 раз чаще, чем их нормально весящие сверстники, а лица в возрасте от 35 до 45 лет- в 6 раз чаще. Увеличение массы тела всего лишь на 0,4 кг увеличивает риск смерти на 2% у лиц в возрасте от 50до 62 лет.
Ожирение способствует развитию онкологических заболеваний матки, молочных желез, толстой кишки, простаты. Оно приводит к снижению физической и умственной трудоспособности, вызывает выраженный психологический дискомфорт, развитие депрессивных состояний. Некоторые проблемы, возникающие у пациентов в связи с ожирением, не укладываются в рамки медицинского диагноза, но постоянно мешают им чувствовать свою полноценность в обществе, вести активный образ жизни. В особо тяжелых случаях пациенты становятся глубокими инвалидами, не способными выполнить даже элементарные действия.
Существуют, казалось бы, простая формула, следование которой непременно обеспечит результат в борьбе с избыточным весом: меньше ешь и больше двигайся. Она работает только в том случае, если этой формулы придерживайся постоянно и безоговорочно.
Накопление энергии «про запас» в виде жировых отложений у высокоорганизованных живых существ запрограммировано в ходе длительного эволюционного процесса. Так называемый «сберегающий генотип» позволял нашим далеким предкам выживать в сложных условиях длительного голодания и войн. В наше время в цивилизованных странах, где большинство населения имеет свободный доступ к еде, процесс накопления избыточного жира в организме у генетически предрасположенных лиц (а таких большинство) приобретает непрерывно прогрессирующий характер. Многим бывает трудно удержаться от соблазна хорошо и вкусно поесть. Еда является важнейшим, естественным источником получения удовольствия, снятия стресса (существует даже понятие «заедать стресс»). При сохраняющейся привычке к частому перееданию, особенно высококаллорийной жирной пищей при малоподвижном образе жизни, предрасположенность к ожирению становится очевидной. Имеющиеся в арсенале нехирургические методы лечения ожирения дают временный эффект.
Медикаментозное лечение ожирения
Несмотря на большое количество препаратов и пищевых добавок, рекомендованных в т.ч. и в средствах массовой информации, на сегодняшний день широко применяются в основном два вида лекарственных препаратов.
1. Препарат центрального действия, направленный на подавление аппетита (меридиа). Лечение прапарат меридиа должен проводить специалист- терапевт с учетом возможных ограничений и противопоказаний к лечению.
2. Препарат ксеникал, действие которого направлено на уменьшение всасывание пищевого жира в кишечнике. Ксеникал препятствует усвоению до 30% пищевого жира, поступающего с продуктами питания, поэтому необходимо иметь в виду высокую вероятность диареи (иногда достаточно выраженной) на фоне приема препарата.
Методы диетотерапии предусматривают лечение с помощью сбалансированных низко-и сверхнизкокалорийных диет.
Психотерапевтические методы воздействия направлены на формирование отрицательных эмоций (чувства страха) на злоупотребление пищей с повышенной энергетической ценностью (мотивированное эмоциональное внушение).
Цель рефлексотерапии – путем иглоукалывания воздействовать на рефлексогенные зоны, что в итоге призвано способствовать снижению аппетита.
Хирургическое лечение ожирения
Цель хирургического лечения — посредством значительного снижения массы тела воздействовать на течение связанных с ожирением заболеваний, улучшить качество жизни, отодвинуть угрозу преждевременной смерти. Основным преимуществом хирургических методов лечения перед нехирургическими является их стойкость (потеря веса после операции является пожизненной). Со временем у оперированных пациентов формируется новое качество жизни, восстанавливает трудоспособность. Неслучайно, многие из них сравнивают эффект операции со вторым рождением, возвращением из небытия.
Абсолютными противопоказанием к операциям является:
- Обострение язвенной болезни желудка и двенадцатиперстной кишки;
- Беременность;
- Алкоголизм, наркомания, тяжелые психические заболевания;
- Онкологические заболевания;
- Тяжелые необратимые изменения со стороны жизненно важных органов.
Возраст пациентов (менее 18 лет и старше 60 лет) рассматривается как относительное ограничение. Хирургический и анестезиологический риск у пациентов с тяжелыми формами ожирения существует всегда, и он тем выше. Чем больше исходная масса тела и чем тяжелее сопутствующие ожирению заболевания. Хирургическое лечение ожирения ни в коем случае не должно подменяться понятиями «абдоминопластика» и «липосакция». Эти операции применяются в косметологии и пластической хирургии с целью устранения дефектов фигуры, но не для лечения ожирения.
Операции применяемые для снижения массы тела (бариартрические операции), — это операции на органах пищеварительного тракта, в результате которых происходит либо значительное сокращение количества потребляемой пищи, либо ограничивается ее всасывание в кишечном тракте.
Хирургические методы лечения ожирения известны с 50-х годов 20 века. Сегодня все виды представленных операций выполняются как открытым способом, так и с использованием менее травматичных лапароскопических методов, т.е. через несколько небольших проколов на брюшной стенке.
Внутрижелудочные баллоны

Это один из малоинвазивных методов снижения массы тела, довольно распространенный в Европе. По сложности эта методика сопоставима с обычной гастроскопией. При этом под контролем эндоскопа в желудок устанавливается специально разработанный для этой цели баллон, котрый заполняется 400-700 мл. жидкости и остается в прсвете желудка. Удаления баллона- несколько более сложная процедура, требующая применения легкого наркоза.
Почему происходит снижение массы тела?
Заполняя часть объема желудка. Баллон способствует более раннему насыщению во время еды, и за счет количественного ограничесния в еде пациент теряет в весе.
На какую потерю избыточного веса можно рассчитывать?
Потеря избыточной массы тела в среднем составляет около 30% избыточной массы тела. Лечение с помощью баллона целесообразно сочетать с обучением по программе снижения избыточной массы тела, диетотерапией, дозированными физическими нагрузками, иглоукалыванием. Рекомендуемый срок нахождения баллона в желудке составляет 4-6 мес.
Современная модель внутрижелудочного баллона изготавливается из биологически инертного материала-силикона. В течение всего периода лечения пациенту необходимо ежедневно принимать препарат, снижающий секрецию желудочного сока (омепрозол по одной капсуле в сутки).
Существует ли опасность восстановления массы тела после удаления баллона?
Да, поскольку после удаления баллона пациент остается «один на один» со своим прежним желудком. Ожирение- это пожизненное заболевание, и лишний вес может восстановиться, если пациент не научиться питаться ограничено.
Большинство пациентов в течение всего периода лечения почти не ощущают баллона, они могут вести привычный образ жизни. Заниматься физическими упражнениями, что очень приветствуется. Вместе с тем, в первые 2- 4 дня после установки баллона. Как правило, отмечаются тошнота, рвота, изжога, слюнотечение, тяжесть по ложечкой, тупые боли.
Лечение может предприниматься неоднократно, если после удаления баллона имеется тенденция к восстановлению массы тела, через несколько недель после удаления первого может быть установлен другой баллон.
По эффективности лечение с помощью баллона превосходит известные консервативные (нехирургические) методы лечения, но значительно уступает более сложным хирургическим методам, тем не менее, эта методика сопряжена с минимальным риском осложнений и существенно расширила возможности помощи тем, кто страдает избыточной массой тела и ожирением.
Желудочный бандаж


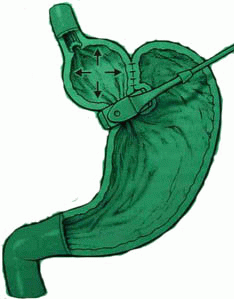
Операция бандажирования желудка широко применяется для лечения ожирения с начала 80-х годов 20 столетия. С 90-х годов для этой цели в Европе широко используются специально разработанные регулируемые системы, адаптированные к операциям с использованием лапароскопической техники. В западной Европе бандажирование желудка является наиболее часто применяемой операцией для снижения массы тела. С начала 2003 года применением регулируемых систем для бандажирования желудка было официально разрешено Минздравом России.
Бандажирование желудка — органосохраняющая операция, т.е. в ходе ее не удаляются органы или часть органов. При этом сохраняется непрерывность пищеварительного тракта, т.е. пища последовательно проходит через все его отделы, и пищеварения осуществляется физиологически нормально. Количество потребляемой пищи уменьшается при этом в несколько раз, а энергетическая ценность суточного пищевого рациона после операции составляет 800-1500 ккал.Достоинства операции бандажирования желудка с применением лапароскопической техники являются:
- Значительное снижение массы тела у большинства оперированных больных. Ожидаемая потеря избыточной массы тела в среднем составляет около 60 % от ее исходного избытка.
- Возможность регулировать процесс снижения массы тела, а также степень комфортности питания.
- Хорошая переносимость операции. Быстрое восстановление трудоспособности.
- Лучший косметический эффект по сравнению с «открытыми» операциями.
- Положительный эффект на течение других заболеваний, зависящих от избыточной массы тела (артериальной гипертонии, сахарного диабета 2 типа, дыхательной недостаточности, заболеваний опорно-двигательного аппарата. Периферических вен, дисфункции яичников, нарушений липидного обмена и др.)
- Обратимость операции. Удаление бандажа, как правило, возможно также с использованием лапароскопической техники, однако это, вероятно, повлечет за собой и постепенное восстановление избыточной массы тела.
Большинство пациентов переносят операцию хорошо, однако, как и при любой другой операции в ходе лечения возможны побочные эффекты и осложнения. Это, прежде всего, воспалительные осложнения непосредственно в зоне операции, а также повышенная кровоточивость, образования тромбов в сосудах, развитие легочных осложнений (пневмонии, ателектазы).
Регулируемые системы рассчитаны на пожизненное применение, но не исключены ситуации, когда может потребоваться удаление всей системы либо замена или удаление ее отдельных частей. Ниже приведены возможные ситуации, которые могут потребовать проведения повторной опреации (7-15% случаев):
- Расширение малой части желудка или смещение, т.е. соскальзывание манжеты. Это проявляется частым возникновением рвоты после еды.
- Смещение манжеты в просвет желудка. Осложнение может проявляться возникновением болевого синдрома, рвоты, развитием воспаления в зоне подкожного порта.
- Повреждение или отсоединение порта, соединительной трубки, а также развитие воспаления в зоне их расположения может потребовать выполнения хирургической ревизии. А возможно и удаление части системы либо всей системы.
Как и при любой другой операции, направленной на снижение массы тела, после операции бандажирования желудка необходимо регулярное наблюдение специалиста-хирурга
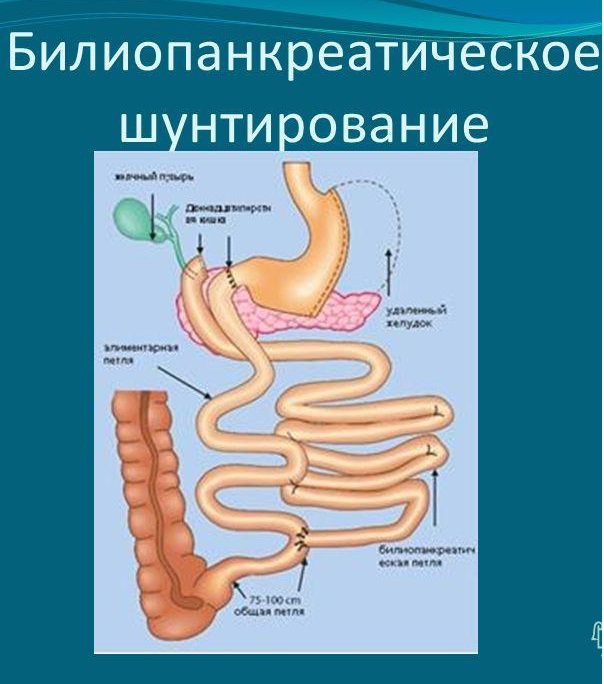
Билиопанкреатическое шунтирование (отведение)
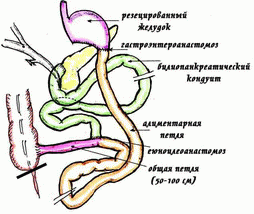
Операция билиопанкреатичекого шунтирования (БПШ) применяется для лечения тяжелых форм ожирения с 1976 года, а в более современной модификации с начала 90-х годов 20 столетия. БПШ относится к комбинированным операциям и сочетает в себе рестриктивный компонент, т.е. уменьшение объема желудка, и шунтирующий компонент. Другими словами- реконструкцию тонкой кишки. Направленную на уменьшение всасывания пищи.
Достоинства операции:
Операция БПШ является на сегодняшний день наиболее сложной, но в то же время и наиболее эффективной для лечения морбидного ожирения. О чем свидетельствует и многолетний опыт ее применения за рубежом.
- Значительное и устойчивое в долгосрочной перспективе снижение массы тела. В среднем ожидаемое снижение составляет 65-75% от исходного избытка массы тела. У многоих пациентов удается добиваться идеальных показателей массы тела.
- Эффективное лечебное воздействие при сахарном диабете 2 типа. Вероятнее всего, уже вскоре после операции пациент не будет нуждаться в каких-либо сахароснижающих препаратах.
- Выраженное снижение холестерина при его исходно высокой концентрации в крови. Существенное уменьшение гиперхолестеринемии наряду с нормализацией глюкозы в крови является важной мерой по предупреждению развития сердечно-сосудистых заболеваний.
- Отчетливый положительный эффект на течение других заболеваний. Зависящих от избыточной массы тела (артериальная гипертония, дыхательная недостаточность, заболевания опорно-двигательного аппарата, периферических вен, дисфункции яичников и др.)
- Возможность питаться без каких-либо ограничений, начиная уже с третьей недели после операции.
Возможные побочные эффекты и осложнения:
В отдаленные сроки после БПШ возможны следующие побочные эффекты и осложнения:
- Развитие язвы в зоне, расположенной ниже выхода из желудка. Вероятность образования язвы составляет около 3%, причем она выше у курящих пациентов.
- Небольшая вероятность (3-7%) недостаточного потребления белков. Это может вызывать общую слабость, кратковременное выпадения волос. В некоторых случаях возможна повторная госпитализация для проведения парентерального (внутривенного) питания.
Дополнительное лечение:
После операции БПШ необходимо систематически в течение всей жизни принимать:
- Поливитамины, включающие также макро-и микроэлементы.
- Поливитаминные препараты, содержащие жирорастворимые витамины (А, D, E, K). Рекомендуемый препарат ADEK по одной таблетке 2 раза в день. Могут применяться и отечественные комбинации жирорастворимых витаминов (Аевит).
- Препараты кальция в суточной дозе 1500-2000 мг (рекомендуемый препарат кальций- D3 3-4 таблетки в сутки). Не применение кальцийсодержащих препаратов увеличивает риск развития остеопороза.
- Для женщин с сохраненной менструальной функцией рекомендуется прием препаратов железа в виде сульфата железа в суточной дозе 325 мг.
- По рекомендации хирурга в течение 1-3 месяцев после БПШ может понадобиться прием омепрозола по одной капсуле в сутки для предупреждения развития пептической язве
Мнение администрации сайта клиника23.ru — мы считаем, что применение операции Билиопанкреатическое шунтирование, не является рациональным способом борьбы с ожирением. Дело в том, что данная операция чревата серьезными функциональными осложнениями, связанными с исключением из пищеварения большей части желудка, двенадцатиперстной кишки и значительной части тонкой кишки. Это может привести к инвалидизации пациента. В связи с этим, соглашаться на такое лечение необходимо с крайней осторожностью, взвесив все за и очень многие против.
Для получения более полной информации или очной консультации с автором можно связаться по тел+79284177828 или по электронной почте. ([email protected])
Хирургическое лечение ожирения. Бариатрическая хирургия

Ожирение – хроническое заболевание, ставшее одной из основных проблем здравоохранения в развитых странах. Количество людей, страдающих от лишнего веса, растет. Бороться с килограммами не просто, при том, что ни диеты, ни физические упражнения не помогут людям с действительно большой массой тела. На помощь в таком случае приходит бариатрическая хирургия – отдельное направление в эндоскопической медицине. Подробно о его особенностях нам рассказал доктор медицинских наук, эндоскопический хирург, Евдошенко Владимир Викторович.
— Владимир Викторович, какие способы бариатрической хирургии вы практикуете?
— На сегодня существует немало методик, но стандартных тактик четыре. Это бандажирование желудка, рукавная гастропластика, желудочное или билиопанкреатическое шунтирование.
— По какому принципу вы назначаете пациентам операцию? Какие показания для ее проведения?
— Показания к бариатрическим операциям одинаковые для всех пациентов. На сегодняшний день Всемирной организацией бариатрических хирургов выработаны рекомендации, в соответствии с которыми людям можно проводить операции по снижению веса. Для этого необходимо определить Индекс Массы Тела. Норма фиксируется до 25 кг на кв. метр, 1 степень ожирения начинается от 30 кг на кв. метр. В этом случае пациенту стоит прибегнуть к хирургии, если он хочет улучшить здоровье и продлить себе жизнь. А выбор подходящей методики конкретному пациенту основывается на разных показателях, как на бытовых, так и на медицинских. Например, при диабете 2 типа ему скорее нужно назначить шунтирование,
поскольку эта операция включает специальный кишечный механизм, благодаря которому тормозится всасывание глюкозы в тонкой кишке. Если диабета нет, то можно делать любую другую операцию по показаниям.— Есть ли ограничения по возрасту?
— Формально, рубеж – 60 лет. Но есть такие понятия, как биологический и календарный возраст. В первую очередь мы смотрим на сохранность человека, на состояние его организма и внутренних органов. Если серьезных отклонений нет, мы оперируем и более старших пациентов. Что касается детей, то в нашей стране пока нет разрешения на проведение подобного рода операции несовершеннолетним, в отличие от Америки и Европы. Возраст ребенка, которому была сделана бариатрическая операция в США, составлял полтора года.
— Из упомянутых операций, бандажирование желудка самая простая?
— Бандажирование – довольно распространённая операция, во многом в силу простоты исполнения с минимальным хирургическим риском. Тем не менее, у данного метода имеется целый ряд недостатков, главный из которых состоит в том, что операция не дает окончательного решения проблемы. То есть, система работает 5-6 лет, и за это время с каждым пациентом обязательно случаются какие-то проблемы, требующие повторной пластики. Связаны они с коррекцией установленной системы, ее заменой или ликвидацией медицинских осложнений, которые вызывает бандаж. В дальнейшем можно провести более сложную бариатрическую операцию. Мы делаем это практически ежедневно.
— Расскажите подробнее о бандажировании…
— При бандажировании вокруг верхней части желудка накладывается регулируемое кольцо, которое ограничивает прием пищи. Пациент начинает стремительно худеть, он не хочет много есть, так как желудочек, располагающийся над кольцом, имеет объем всего 10-15 мл. Отмечу, что в Европе подобный принцип очень популярен.
Существует второй метод операции бандажирования. Это установка внутрижелудочного баллона. Однако в своей практике мы отказались от него по двум причинам. Во-первых, баллон является совершенно бесполезным и неэффективным средством: с помощью него можно потерять максимум 7 кг, которые потом быстро возвращаются. Во-вторых, это может привести к крайне тяжелым осложнениям.
Остались вопросы? Свяжитесь с нами:
Записаться на прием Задать вопрос онлайн Обратный звонок
— При всех ли методах бариатрической хирургии пациент стремительно теряет вес?
— Необходимо четко понимать, что бариатрические операции не предназначены для формирования идеальной фигуры, они лечат от хронического заболевания – морбидного ожирения. Анализировать результаты снижения веса мы начинаем через год после операции. Насколько похудеет каждый конкретный пациент сказать невозможно, мы оперируем статистикой. На сегодняшний день она такова: человек теряет примерно 70-80% от избыточной массы тела, если это желудочное шунтирование и рукавная гастропластика. При билиопанкриотическом шунтировании процент потери веса может быть чуть больше – 85-90% от избыточной массы тела. В случае бандажирования – 50%. Подчеркиваю, в счет идет процент от избыточной массы тела, то есть не от всего веса, а от лишнего. Спустя год мы оцениваем результат. Как только человек выбывает из категории пациентов с морбидным ожирением, он уже не наш пациент и им должны заниматься врачи-физиологи и врачи-диетологи.
— Рукавная гастропластика – это операция по удалению части желудка. Сказывается ли она негативно на пищеварении?
— Любая бариатрическая операция влияет на пищеварение, потому что она ограничивает прием пищи. После гастропластики, в течение четырех недель пациентам приходиться питаться исключительно жидкой и пюреобразной пищей. Именно этот факт так же способствует значительному снижения веса.
— Какую часть желудка удаляют?
— Происходит удаление 90% желудка. Гастропластика – единственная необратимая бариатрическая операция. Здесь так же есть свои преимущества и недостатки. К плюсам относится отсутствие инородного тела в организме, возможность при необходимости «ушить» желудочную трубку, если эффект от операции был недостаточным и возможность переделать пластику в шунтирование.
Рукавная гастропластика основана на рестриктивном принципе – на сужении верхнего отдела желудочно-кишечного тракта с целью ограничения поступления пищи. В процессе операции формируется протяжной узкий желудочный «рукав» для затруднения прохождения твердой пищи на участке от пищевода до конечного отдела желудка. Таким образом, пища, проходя по длинному и узкому рукаву, преодолевает значительное сопротивление и, задерживаясь, вызывает чувство насыщения при малом количестве потребленной пищи.
Остались вопросы? Свяжитесь с нами:
Записаться на прием Задать вопрос онлайн Обратный звонок
— В чем заключается операция по шунтированию?
— Операция направлена на снижение всасывания питательных веществ (мальабсорбция) и уменьшение полости желудка. В настоящее время разработано некоторое количество вариантов операции шунтирования желудка. Наиболее оптимальным является желудочное шунтирование, суть которого заключается в создании малого желудка путем пересечения желудка в верхней части.
Эффект значительный, пациенты 100% теряют лишний вес. Однако риск от операции выше, чем при любой другой бариатрической операции. Поэтому необходим жесткий врачебный контроль и, возможно, коррекция обменных нарушений.
— Как будет происходить снижение веса при шунтировании?
— Первые 3-4 месяца – период активного снижения веса, в это время пациент теряет до 20 кг, порой до 30 кг. Далее происходит заживление всех сформированных анастомозов, организм адаптируется к новым взаимоотношениям органов и уходит дискомфорт, в связи с чем потеря избыточной массы тела замедляется. Общее снижение веса с различной интенсивностью происходит примерно в течение двух лет.
— Как питаться после бариатрической операции?
— Осторожно и постепенно. Ни в коем случае нельзя торопиться и проглатывать не прожеванную пищу. Придерживаться щадящей диеты следует для предотвращения ранних послеоперационных осложнений. Позднее, по истечении одного месяца, пациент возвращается к обычному рациону. Но, разумеется, с некоторыми ограничениями в виде алкоголя, кофеина, сладостей и прочей вредной пищи.
— Когда можно выйти на работу?
— После бандажирования, как правило, на третьи сутки. Если пациенту было сделано шунтирование или рукавная гастропластика, то срок восстановления увеличивается и, соответственно, вернуться к работе он сможет только через две недели.
— Удастся ли по истечению двух лет сохранить свой вес?
— Бариатрические операции успешно себя зарекомендовали во всем мире. Такой метод лечения способствует долговременному снижению веса и отличному эффекту в конечном счете. Однако не стоит полагаться лишь на хирурга, после операции необходимо продолжать работать над собой и следовать всем нашим рекомендациям и тогда, результат не заставит себя ждать!
Остались вопросы? Свяжитесь с нами:
Записаться на прием Задать вопрос онлайн Обратный звонок
Хирургическое лечение ожирения — описание методов
Хирургическое лечение ожирения – эффективный метод снижения веса. Однако его применяют только в крайних случаях. Это обусловлено высокой вероятностью побочных эффектов. Существует довольно много методик оперативного лечения. Конкретный способ проведения процедуры должен определять врач с учетом стадии патологии и индивидуальных особенностей организма пациента.
Показания
 Лечение ожирения хирургическим путем показано в таких ситуациях:
Лечение ожирения хирургическим путем показано в таких ситуациях:
- Лишний вес превышает 45 кг в сравнении с нормальными параметрами;
- Индекс массы тела превышает 40 вне зависимости от сопутствующих патологий;
- Индекс массы тела превышает 35 и наблюдаются серьезные патологии, обусловленные ожирением, – это может быть сахарный диабет, синдром ночного апноэ, гипертоническая болезнь;
- Отсутствие эффекта от консервативного лечения.
Спустя некоторое время после хирургического вмешательства у пациента меняется качество жизни, нормализуется трудоспособность.
Подготовка к операции
 Чтобы хирургическое лечение ожирение прошло успешно, к нему нужно правильно подготовиться. Обычно на этом этапе выполняют следующие действия:
Чтобы хирургическое лечение ожирение прошло успешно, к нему нужно правильно подготовиться. Обычно на этом этапе выполняют следующие действия:
- При индексе массы тела более 50 нужно снижать вес с помощью внутрижелудочного баллона.
- При наличии сахарного диабета обязательно проводятся мероприятия для его компенсации.
- Обязательно нужно оценить состояние вен ног. Для этого выполняют ультразвуковую допплерометрию.
- Женщинам репродуктивного возраста назначают контрацептивы на стадии подготовки к хирургическому вмешательству. Также их нужно применять 1-2 года после оперативного лечения ожирения.
- Минимум за 1 месяц до процедуры следует отменить заместительную гормональную терапию, которая проводится с помощью женских половых гормонов. Также необходимо отказаться от оральных контрацептивов.
- Перед началом хирургического лечения выполняется скрининг для выявления хеликобактерной инфекции и фиброгастроскопия.
- При отсутствии противопоказаний всем пациентам выписывают орлистат.
Классификация операций
 Ожирение может лечиться полостными или неполостными методами. Во вторую категорию входят эндоскопические методики.
Ожирение может лечиться полостными или неполостными методами. Во вторую категорию входят эндоскопические методики.
В этом случае в ходе проведения процедуры в желудок помещают баллон, который включает эластомеры из силикона. Приспособление заполняют определенным количеством жидкости – это зависит от размеров органа и этапа ожирения. В среднем применяют 400-700 мл.
При употреблении пищи человек довольно быстро насыщается. Это помогает сократить размеры порций. Баллон должен находиться в желудке несколько месяцев. За этот период пациент может потерять до 30 кг веса.
Благодаря таким результатам человек может изменить свой рацион и внести коррективы в образ жизни. Данная методика хирургического лечения ожирения помогает добиться психологических изменений и сформировать новые привычки.
В большинстве случаев такой баллон применяют при умеренном ожирении. Его нередко дополняют консервативными методиками. Также манипуляция может проводиться при очень большой массе тела, когда радикальная операция противопоказана. Процедура может быть одним из этапов подготовки к такому вмешательству. Также есть и другие хирургические методы лечения ожирения.Бандажирование
 Изначально такая операция выполнялась в соответствии с методом нерегулируемого бандажирования. Для этого органу придавали внешний вид песочных часов, образуя сверху так называемый малый желудок. Это помогало добиться быстрого достижения сытости после употребления маленького объема пищи.
Изначально такая операция выполнялась в соответствии с методом нерегулируемого бандажирования. Для этого органу придавали внешний вид песочных часов, образуя сверху так называемый малый желудок. Это помогало добиться быстрого достижения сытости после употребления маленького объема пищи.
Несколько позже была придумана методика регулируемого бандажирования. Роль перетяжки играет силикон, который не оказывает на ткани человеческого организма негативного воздействия.
По сути, бандаж – это кольцо, которое изнутри дополнено мембраной. При ее заполнении особой жидкостью бандаж сжимается. Это приводит к сокращению зазора между фрагментами органа.Трубка, которая отходит от мембраны, выходит к особому приспособлению, расположенному в подкожном слое. Через него инъекционным способом в манжету вводят жидкость. В малый желудок должно помещаться 5-15 мг еды.
Спустя определенный период времени вместо хирургического вмешательства стали применять лапароскопические методики. Они подразумевают выполнение небольших проколов в брюшной стенке. Это помогло сократить травматичность и существенно улучшить прогноз.
 Стоит учитывать, что бандажирование имеет определенные осложнения. Такая операция может приводить к следующим последствиям:
Стоит учитывать, что бандажирование имеет определенные осложнения. Такая операция может приводить к следующим последствиям:
- Слиппадж-синдром – заключается в соскальзывании бандажа;
- Дилатация малого желудка – заключается в растягивании стенки и увеличении размеров органа;
- Миграция – представляет собой прохождение бандажа в желудочный просвет;
- Поражение фрагментов устройства, применяемого для бандажирования.
После проведения операции пациенту обязательно необходимо находиться под врачебным контролем. Специалист должен контролировать динамику снижения веса и следить за размером межжелудочного отверстия.
Вертикальная гастропластика
 В этом случае применяется метод оперативного сшивания, с помощью которого желудок делят на небольшую часть размером 10-18 мл и большую. Это позволяет добиться сытости после употребления маленького объема пищи. Благодаря этому у человека уменьшается необходимость в еде.
В этом случае применяется метод оперативного сшивания, с помощью которого желудок делят на небольшую часть размером 10-18 мл и большую. Это позволяет добиться сытости после употребления маленького объема пищи. Благодаря этому у человека уменьшается необходимость в еде.
Процедура обеспечивает прохождение комка пищи через все участки пищеварительного тракта. Это помогает сохранить физиологические свойства акта переваривания пищи. Метод отличается высокой эффективностью и является сравнительно безопасным.
Его применяют при индексе массы тела 40-50. В более запущенных случаях такая методика не дает нужных результатов.Шунтирование
 Это более радикальный метод лечения, который дает весьма ощутимые результаты. Его применяют еще с шестидесятых годов 20 века. Такая терапия подходит пациентам, которые страдают самыми сложными видами ожирения.
Это более радикальный метод лечения, который дает весьма ощутимые результаты. Его применяют еще с шестидесятых годов 20 века. Такая терапия подходит пациентам, которые страдают самыми сложными видами ожирения.
В ходе вмешательства уменьшают размеры желудка и меняют анатомическое строение тонкого кишечника. Благодаря этому удается сократить усвоение элементов пищи. В ходе операции размер желудка уменьшают до 20-30 мл со сшиванием и переходом в тонкий кишечник.
Остальную часть органа не удаляют. Его просто устраняют из зоны прохождения комка пищи. Из пищеварительного процесса убирают главную часть желудка и двенадцатиперстную кишку. Благодаря этому значительно уменьшается объем употребляемой пищи. При раннем наполнении тонкого кишечника удается добиться длительного чувства сытости.
Такое вмешательство позволяет получить следующие результаты:
- Прогрессирующее уменьшение веса – некоторым пациентам удается устранить до 75 % лишней массы;
- Восстановление нормальных параметров глюкозы у людей с сахарным диабетом второго типа;
- Снижение параметров триглицеридов и холестерина;
- Уменьшение симптомов болезней, обусловленных ожирением.
После этого вида хирургического лечения масса тела снижается в течение 18 месяцев. Впоследствии пациенты нуждаются в лекарственной терапии, которая помогает избежать отрицательных последствий.
Билиопанкреатическое шунтирование
 Процедура направлена на уменьшение размеров желудка и снижение всасывательных возможностей кишечника. Размеры органа сокращаются до 100-150 мл. Оставшуюся часть органа удаляют.
Процедура направлена на уменьшение размеров желудка и снижение всасывательных возможностей кишечника. Размеры органа сокращаются до 100-150 мл. Оставшуюся часть органа удаляют.
После такого хирургического лечения вся пища вначале попадает в желудок, после чего двигается в подвздошную кишку. В эту же зону направляют поджелудочные и желчные протоки. Это обеспечивает избирательное усвоение жиров и углеводов. Нарушение строения пищеварительной системы приводит к быстрому насыщению. Нередко удаляют также аппендикс и желчный пузырь.
Эта процедура является наиболее сложной. Однако она обеспечивает максимальные результаты. В отдельных случаях удается снизить вес до нормальных показателей.
Через 20 лет после обыкновенного билиопанкреатического шунтирования была разработана модифицированная операция. Этот метод хирургического лечения ожирения подразумевает исключение двенадцатиперстной кишки из процесса переваривания пищи. После выполнения продольной резекции сохраняют привратник.
 На 3-4 см ниже этой зоны сшивают подвздошную и двенадцатиперстную кишку. Это поможет исключить из пищеварительного процесса протоки желчного пузыря и поджелудочной железы. Они направляются в тонкий кишечник.
На 3-4 см ниже этой зоны сшивают подвздошную и двенадцатиперстную кишку. Это поможет исключить из пищеварительного процесса протоки желчного пузыря и поджелудочной железы. Они направляются в тонкий кишечник.
При таком способе лечения ожирения удается полностью сохранить эвакуаторные способности органа и минимизировать вероятность появления язвенных дефектов. Стоит учитывать, что билиопанкреатическое шунтирование имеет определенные противопоказания:
- Сложные болезни печени;
- Ожирение, обусловленное гипофункцией щитовидной железы;
- Онкологические заболевания;
- Сложные формы хронического воспаления кишечника.
Плюсы и минусы операции
 После проведения хирургического вмешательства для лечения ожирения вес достаточно быстро снижается. Это помогает устранить различные сопутствующие патологии. Однако стоит учитывать, что любая операция связана с определенными рисками. К минусам процедуры стоит отнести следующее:
После проведения хирургического вмешательства для лечения ожирения вес достаточно быстро снижается. Это помогает устранить различные сопутствующие патологии. Однако стоит учитывать, что любая операция связана с определенными рисками. К минусам процедуры стоит отнести следующее:
- Застревание еды в малом желудочке;
- Появление тошноты и рвоты;
- Послеоперационные последствия гнойного характера;
- Аномальное расширение пищевода;
- Потребность в постоянном врачебном контроле.
Противопоказания
Операции для борьбы с ожирением имеют определенные противопоказания. К ним относят следующее:
- Возраст до 18 лет;
- Алкоголизм или наркотическая зависимость;
- Беременность;
- Угроза рецидива сложных патологий эндокринных органов, дыхательной системы, сердца и сосудов;
- Воспаления пищеварительных органов;
- Депрессивные состояния, психозы и прочие сложные нарушения.
Ожирение – достаточно сложная патология, справиться с которой может быть очень сложно. В запущенных случаях приходиться прибегать к радикальным методам лечения. Существует немало хирургических вмешательств, которые помогут решить проблему лишнего веса. Конкретную методику должен подбирать врач.
ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ОЖИРЕНИЯ
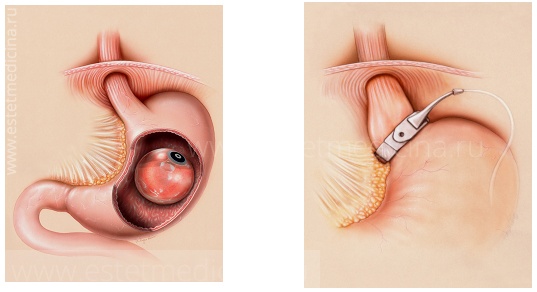
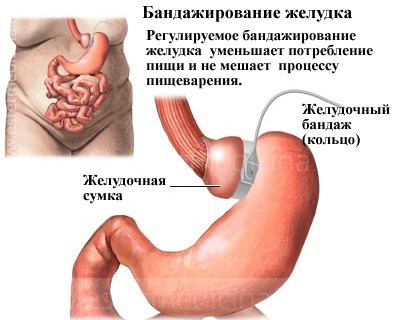
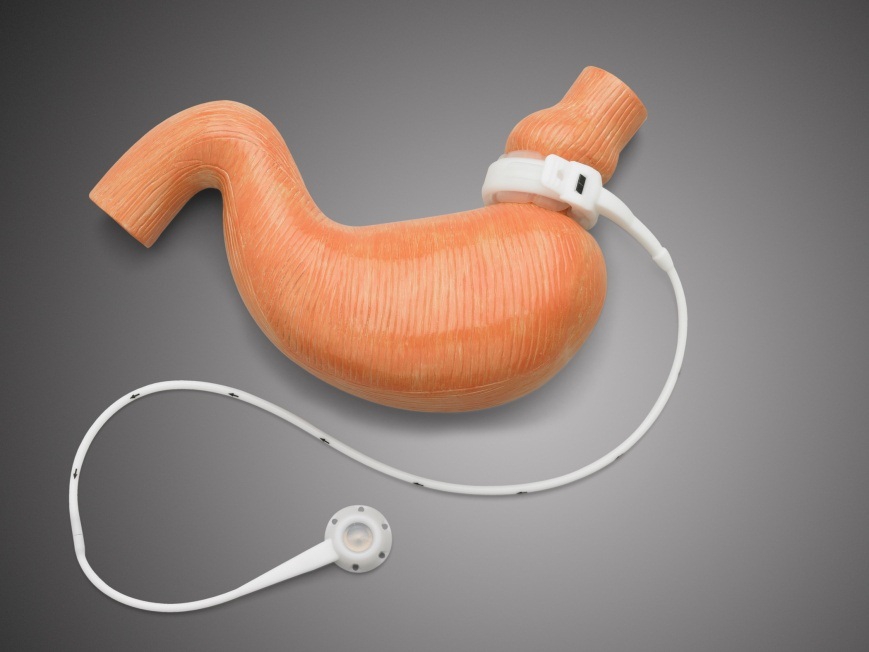
Бандажирование желудка
Бандажирование желудка (Bariatric) — это современный высокоэффективный способ хирургического лечения ожирения. Во время этой процедуры на верхнюю часть желудка, сразу под пищеводом устанавливается желудочный бандаж. Наложенное кольцо придает желудку форму песочных часов, за счет чего уменьшается объем желудка, а соответственно и количество потребляемой пищи.
Съеденная пища сразу заполняет малый желудочек и вызывает очень быстрое чувство насыщения. Таким образом, человек может съесть совсем немного пищи за один раз, общее количество потребляемых калорий резко уменьшается, и начинается потеря веса.
После операции, врач может регулировать ширину отверстия для прохождения пищи и скорости ее прохождения через пищеварительную систему.
Важным является и то, что операция может быть обратимой. Удаление бандажа (при необходимости) осуществляется тоже лапароскопически.
Большинство людей идут домой в тот же день операции. Большинство людей могут приступить к работе уже через неделю.
Средняя потеря веса составляет около одной трети до половины от лишнего веса. Этого может быть достаточно для многих пациентов. Вес, как правило, снижается медленнее, чем при желудочном шунтировании. Вы должны ждать потери веса до 3 лет.
Исследования на сегодняшний день показывают, что работа желудочно-кишечного тракта нормализуется со временем. Даже в пожилом возрасте, было отмечено значительное снижение веса и повышение качества жизни благодаря этой процедуре.
— Желудочный бандаж (кольцо) может соскользнуть частично или полностью. — Желудочный бандаж (кольцо) может порвать или повредить стенку желудка. — Может возникать изжога или симптомы рефлюкса.- Трубки бандажа могут сломаться или протечь. Решение этой проблемы потребует небольшой операции.
Как лечить ожирение
Какое лекарство от ожирения самое эффективное? Этот вопрос лишен смысла для специалистов, однако является злободневным для тучных людей, мечтающих обрести стройность с помощью чудодейственной пилюли. К сожалению, эффективных и, главное, безвредных таблеток ученые пока создали, поэтому не стоит и мечтать о молниеносном и легком избавлении от ожирения. Комплексное лечение ожирения начинается вовсе не с медикаментов, а с изменения уклада жизни, в которой должно найтись место правильному питанию и физической активности.
Не всегда от ожирения можно избавиться, снизив калорийность рациона и изменив привычки. Среди тучных есть люди, которым нормализовать вес поможет только хирургическое вмешательство. Речь идет о пациентах, страдающих морбидным (отягощенным патологиями) ожирением. Если у полного человека диагностируются сахарный диабет, ишемическая болезнь сердца и гипертония, то его шансы умереть в разы выше, чем у стройных сверстников, имеющих аналогичный диагноз.
Оперативное лечение ожирения в таких случаях – это единственный способ избежать инвалидности, ведь диеты и всевозможные методики консервативного лечения помогают снизить весь лишь в 5–10 случаях из ста, причем процент сумевших в дальнейшем удержать нормальный вес еще ниже. Хирургическое вмешательство – это крайняя мера, о нем можно задумываться, только когда вес превышает нормальный более чем на 50 килограммов, а также в случаях индекса массы тела 35 и выше. Специалисты очень осторожно подходят к назначению операции и крайне редко советуют ее делать, если вес пациента не превышает 90 килограмм.
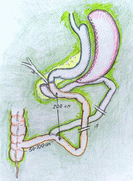
Установка внутрижелудочного баллона. Схема такова: под контролем эндоскопа в желудок внедряется силиконовый сосуд, наполненный жидкостью (методика напоминает гастроскопию). Суть в том, для после операции часть желудка выключается из процесса переваривания, что позволяет снизить объем потребляемой пищи. Чтобы не испытывать чувства распирания, пациент вынужден выдерживать размер порций (обычно это 200 – 250 грамм), постепенно это входит в привычку, и он начинает худеть.
Баллон находится в желудке 4–6 месяцев (все это время приходится принимать подавляющий секрецию желудочного сока препарат), в течение которых человек может потерять до трети первоначального веса. После удаления баллона, весь желудок, а не его часть, участвует в пищеварении, и если у больного не сформировалась привычка насыщаться малым объемом пищи, то вес восстанавливается.

Установка желудочного бандажа. Суть состоит в наложении на желудок силиконовой манжеты (кольца), разделяющей его на две части (по типу песочных часов). Верхняя маленькая (объемом не более 25 мл) часть является рабочей – в нее поступает пища, под воздействием которой стенки растягиваются и рецепторы сигнализируют мозгу о насыщении. Вес начинает снижаться вследствие снижения калорийности рациона просто из-за того, что человек вынужден довольствоваться малой порцией.
Место нахождения манжеты можно менять в любое время, при необходимости уменьшая или увеличивая рабочую камеру, но для этого пациенту придется смириться с подкожной имплантацией (над ребрами или в живот) регулировочного порта, трубкой связанного с манжетой. Плюс этого оперативного метода лечения ожирения в сохранении всех звеньев пищеварительного тракта, благодаря чему пациент не испытывает проблем с пищеварением.
Примечательно, что лапароскопическая техника, применяемая для бандажирования желудка, позволяет не оставлять заметных рубцов на коже. Процесс потери веса проходит довольно комфортно, и его можно регулировать, а кроме того, работоспособность пациента сохраняется в полном объеме. Желудочный бандаж может оставаться в организме пожизненно, но его можно и убрать, однако, как правило, после удаления бандажа вес пациента увеличивается.
Гастрошунтирование. В ходе операции верх желудка изолируется от остальной части, которая не удаляется, но полностью исключается из процесса продвижения (пассажа) пищи. Получившийся в результате манипуляций «малый желудок» объемом до 30 мл напрямую соединяется с тонкой кишкой. Большая часть желудка продолжает функционировать – вырабатываемый ею желудочный сок, как и желчь, и сок поджелудочной железы, поступают в тонкую кишку по другой петле, где и смешиваются с пищей.
Билиопанкреатическое шунтирование (отведение). Это комбинированная операция предполагает резекцию желудка и реконструкцию тонкой кишки. Удаление части желудка позволяет уменьшить его объем, что принудит пациента обходиться меньшим количеством пищи, а манипуляции с тонкой кишкой, то есть создание алиментарной петли для прохождения пищи; билиопанкреатической петли, отводящей пищеварительные соки;
общей петли, где пища смешивается с соками, снижает уровень всасываемости питательных веществ. Методика радикальная, но она позволяет пациенту похудеть, питаясь без особых ограничений. К сожалению, после шунтирования бывают осложнения: в 3% случаев ниже зоны выхода из желудка образуется язва, а в 7% случаев возникает дефицит белка. Поскольку после операции снижается усвояемость не только жиров и углеводов, но также и витаминов, и микроэлементов, их следует принимать дополнительно, причем в течение всей жизни.
Вертикальная гастропластика. Эта лапараскопическая операция делается под общим наркозом, так как подразумевает исключение из процесса пищеварения большей части желудка, который благодаря манипуляции превращается в тонкую трубку с небольшим расширением в зоне перехода в кишечник. Чтобы не испытывать негативных ощущений, перенесший такую операцию пациент должен пожизненно есть малыми порциями.
Любая методика хирургического лечения ожирения подразумевает существенное уменьшение объема желудка. В результате за один прием пищи человек не может съесть больше 200 мл (а в некоторых случаях и 100 мл!) продуктов, причем как твердой пищи, так и жидкости – даже один лишний глоток может спровоцировать рвоту и вызвать боль в желудке и за грудиной.
Билиопанкреатическое шунтирование желудка
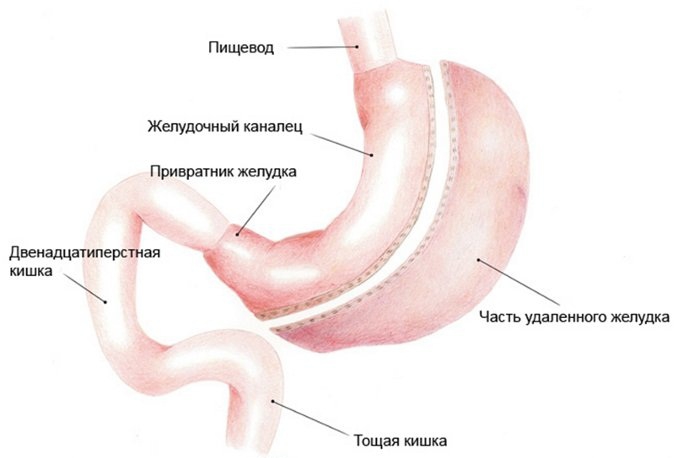
На сегодняшний день разработано большое количество вариантов этой операции, однако оптимальным, по целому ряду признаков, считается так называемое Roux-en-Y (по Ру) желудочное шунтирование. Во время операции создается меньший по объему желудок, и часть пищи перенаправляется в обход в тонкий кишечник. Суть операции заключается в том, что создается «малый желудок» объемом около от 20 до 50 мл путем пересечения желудка в верхней части, а затем к этому «малому желудку» подшивается петля тонкой кишки.
В результате, большая потеря веса достигается за счет меньшего количества потребляемой пищи.
Если ваш ИМТ больше 50, вам в большей степени подходит лапароскопическое шунтирование желудка, поскольку бандажирование желудка, скорее всего, будет не столь эффективно.
Как правило, эти операции делаются без разреза, через несколько проколов в животе, за ходом операции хирург следит на экране особого телевизора — мониторе. Такие операции называются лапароскопическими.
Большинство людей остаются в больнице в течение 2 дней после открытой операции. Пациентам может быть установлен дренаж, трубка для отвода жидкости, которая будет стекать после операции. Дренажная трубка, как правило, убирается через 7 — 10 дней после операции. Возможно, вам придется на время отказаться от работы в течение 3 — 4 недель. Однако, если работа не требует слишком много физической активности, вы сможете вернуться к работе раньше.
Потеря веса после шунтирования, как правило, больше, чем после бандажирования желудка.
Билиопанкреатическое шунтирование желудка с выключением 12-перстной кишки (Scopinaro, Hess-Maurceau) является наиболее сложной, но в то же время наиболее эффективной в лечении ожирения среди бариатрических операций, и выполняется гораздо реже, как правило, только для тяжелой формы ожирения. Хирург удаляет большую часть желудка и перенаправляет пищу так, что она не проходит через большую часть тонкой кишки, где еда, как правило, поглощается.

— Утечка может произойти в любом из основных линий сшивания кишечника. Если утечка происходит, скорее всего потребуется операция для восстановления утечки. Риск утечки составляет около 1%. — Сужение искусственно созданного канала (стеноз) может развиться в результате образования спаек (разрастания соединительной ткани) или стриктур. Операция редко необходима для решения этой проблемы, обычно проблема решается эндоскопически.
— Рвота, после употребления пищи или жидкости, сопровождающаяся ухудшением самочувствия, ощущение застрявшей пищи в горле.- Открытая операция может привести к грыже разреза и выпячиванию тканей через разрез. — Анемия — от низкого усвоения железа или витамина В12. — Демпинг-синдром — это когда содержание желудка движется через тонкую кишку очень быстро.
Хирургические методы лечения ожирения
Методы
В последнюю очередь я хочу рассказать какие бывают хирургические методы лечения ожирения. К ним прибегают в тех случаях, когда предшествующее комбинированное лечение — диета, медикаментозная и физиотерапия — не дает эффекта, и степень ожирения остается чрезвычайно высокой.
Некоторые пациенты проводят хирургическую коррекцию фигуры по косметическим соображениям. Такой подход тоже имеет право на существование. При этом всегда нужно помнить, что любое хирургическое вмешательство чревато непредвиденными осложнениями, в частности тяжелой аллергической реакцией на обезболивающие препараты, которую предсказать заранее невозможно.
Такие реакции возникают очень редко, зато часто заканчиваются летальным исходом, особенно если операцию проводят в небольшой клинике, не имеющей условий для полноценной реанимации. Если уж вы решаетесь на этот шаг, не ведитесь, как сейчас говорят, на более низкие цены, которые предлагают в таких медицинских учреждениях. Скулой в данном случае рискует вообще потерять возможность платить.
В результате хирургического удаления жира не только механически снижается вес и уменьшается «давящая» нагрузка на опорно-двигательный аппарат, но и уходит гормонально активная жировая ткань, а следовательно, изменяется все внутреннее состояние организма.
Сердечно-сосудистой системе становится легче, поскольку уже не надо проталкивать кровь через дополнительный объем тканей, прекращается избыточное поступление в нее «плохих» холестеринов, и все это улучшает тонус сосудов, снижает повышенное прежде артериальное давление, нормализует работу сердца.
Уменьшается внешнее давление на легкие, они меньше пропитываются частицами жира, что приводит к восстановлению их работоспособности. Все это возможно, конечно, при условии, что еще не успели развиться тяжелые осложнения, которые со временем вызывают в органах необратимые изменения.
Безусловно, сбрасывать со счетов хирургические методы лечения нельзя, но подходить к ним надо очень осторожно, взвешивая все «за» и «против».
Способы
Существует два основных способа хирургического лечения:
- механическое удаление жировой ткани;
- создание анатомических условий, при которых уменьшается образование жировой ткани.
Первый способ — это прежде всего липосакция.
Попытки убрать жир механически предпринимались еще 100 лет назад: оперируя пациентов по поводу острых проблем, хирурги заодно удаляли (иссекали) лишние слои жира. В 1974 году итальянские специалисты, отец и сын Фишеры, разработали методику удаления жира с помощью медицинского электроотсоса.
В течение 3 лет им пришлось доказывать право этого метода на существование: первоначально их разработку хирургическое сообщество приняло в штыки, однако уже с 1977 года методикой стали интересоваться все больше и больше.
Метод начали не только широко использовать, но и совершенствовать. В настоящее время он весьма популярен и у пациентов, и у пластических хирургов.
Суть методики такова. Жир из подкожного слоя удаляют через небольшие проколы в коже, причем не весь подряд, а отдельными «тоннелями». При этом не образуется больших пустот, провалов. Оставшийся жир постепенно и равномерно распределяется, частично занимая освободившиеся места, поверхность кожи остается ровной.
Небольшой ее избыток удалять не приходится, потому что благодаря природной эластичности кожа сокращается самостоятельно. Кстати, в пожилом возрасте, когда она уже потеряла эластичность, эту процедуру делать нежелательно.
Довольно долго такие операции были очень травматичными, ведь жировая ткань — это орган, и все его компоненты тесно связаны друг с другом Наличие хорошо развитой кровеносной системы, разрывание которой во время хирургического вмешательства приводит к серьезным кровотечениям, ухудшает состояние пациентов.
Чтобы снизить травматичность процедуры, стали использовать всевозможные растворы, делающие подкожный жир более рыхлым, а также вызывающие спазм мелких; сосудов, уменьшая их кровоточивость.
Минимизировать травматизацию тканей позволило применение ультразвука: предварительная обработка подкожного жирового слоя «размягчает» его, делает связи внутри ткани рыхлыми, что позволяет более легко извлекать жировые клетки. Ультразвуковой аппарат во время операции «запаивает» разорванные капилляры, сокращая время кровотечения.
С помощью липосакции удаляют жир с плеч, бедер, подбородка, спины, голеней, лобка, ягодиц, передней брюшной стенки. Обычно при таких операциях убирают до 5 л жира. Однако аппетит, как; известно, приходит во время еды: и пациентам, и хирургам со временем этого стало не хватать.
Начали проводить операции, во время которых одномоментно удаляли до 10—20 л подкожного жира, — это мегалипосакция. Данный вариант оказался значительно более трудоемким и менее безопасным, чем обычная липосакция, поэтому правила отбора пациентов для этой процедуры очень жесткие.
Во-первых, ее можно делать только тем, у кого попытки консервативного лечения не дали результатов. Во-вторых, на мегалипосакцию не возьмут человека, весящего больше 220 кг, с серьезными сердечно-сосудистыми и другими осложнениями.
Связано это с тем, что одновременное удаление большого объема жировой ткани приводит к выраженным нарушениям в работе разных органов и систем, ведь они все были худо-бедно адаптированы к прежнему состоянию, пусть даже не здоровому. Организм всегда воспринимает резкие изменения как стресс.
Чем хуже исходные позиции, тем тяжелее проходят сама операция и послеоперационный период. Кроме того, у пациентов с сопутствующими хроническими заболеваниями хирургическое вмешательство, в частности его первый этап — обезболивание, опасно само по себе.
Вторым большим направлением в хирургии ожирения являются всевозможные методики, благодаря которым уменьшается количество пищевых веществ, всасывающихся в кишечнике.
Условно их можно разделить на три группы: одни сокращают «рабочую» поверхность кишечника, через которую всасывается переваренная пища, другие уменьшают поступление съеденного, снижая его потребление, а третьи сочетают два предыдущих метода.
Методики
Первая группа — это операции, в результате которых укорачивают тонкую кишку, где происходит всасывание жиров: хирургическим путем часть кишки «выключают» из работы. Делается это так: между начальным и конечным отделами тонкой кишки создают искусственное соединение — анастомоз, а всю среднюю часть прошивают таким образом, чтобы туда пищевые массы не попадали.
Раз их там не будет, в кровь они тоже не поступят — просто выведутся из организма с калом. Можно, конечно, этот объем пищи сразу выбросить в унитаз, тогда никаких операций делать не надо. Но, увы многие предпочитают пропустить все сначала через себя… Это очень приблизительная схема действия такого рода операций, но я не хочу утомлять вас подробностями разных авторских методик.
Если они кому-то интересны, можно заглянуть в учебник хирургии. Главное, чтобы пациент понимал суть: часть кишечника из работы выключается. Аналогично ушивают и желудок, делая его вместимость значительно меньшей.
Это большие полостные операции со всеми их рисками: осложнения после наркоза, расхождение швов, воспалительные процессы в брюшной полости, вплоть до образования спаек. Возможно развитие тяжелой диареи, приводящей к сильному исхуданию и выраженному дефициту витаминов и минералов.
Осложнение
Тяжелейшее осложнение таких вмешательств — выраженная печеночная недостаточность, из-за которой иногда приходится делать еще одну операцию, а именно: возвращать желудок и кишечник в исходное состояние.
Чтобы предотвратить развитие этого осложнения, необходимо соблюдать белковую низкоуглеводную безжировую диету и полностью исключить алкоголь, а чтобы не пропустить его начало, в первые 3 года после операции нужно ежегодно делать биопсию печени. В дальнейшем такой контроль достаточно проводить раз в 3—4 года.
У некоторых пациентов через 10—15 лет после операции может развиться почечная недостаточность, поэтому надо регулярно, не реже одного раза в год, проводить биохимический анализ крови с исследованием уровня мочевины и креатинина (по ним судят о сохранности функции почек).
Иногда проблема с почками также может стать причиной восстановительной операции. Поскольку вмешательства на кишечнике подразумевают большой разрез по срединной линии живота, в дальнейшем у пациента вдоль шва могут появиться грыжи, подчас тоже требующие повторной хирургической операции.
Вторая группа вмешательств более щадящая. При них в желудок пациента вводят баллончик, который заполняет собой большую часть объема этого органа. В результате при поступлении пищи чувство насыщения, за которое отвечают растягивающиеся стенки желудка, наступает раньше, и человек легче переносит ограничения в диете.
С этой же целью часть желудка ушивают, что уменьшает его объем. Данные методы чаще используются как один из этапов лечения — пациент сбрасывает вес, получает мощный эмоциональный стимул продолжать лечение, после чего баллончик удаляют и больного ведут консервативно (диета, лекарства, физические нагрузки, физиотерапия — все, о чем мы уже говорили).
Операции, связанные с ушиванием тонкой кишки, являются самостоятельными методами лечения, однако и в этих случаях иногда приходится восстанавливать целостность кишечника. Такая необходимость возникает, если развиваются серьезные осложнения, в первую очередь со стороны печени.
Чаще всего без таких проблем все-таки удается обойтись, и пациент теряет около 30% первоначальной массы тела. В первый год после операции снижение веса происходит наиболее интенсивно, а затем этот процесс замедляется. Достигнутый вес, как правило, сохраняется в течение 5 лет, затем может произойти небольшой набор — до 5% от потерянной массы.
Если через 5 лет потеря веса продолжается, нужно тщательно обследоваться, чтобы не пропустить начало печеночной недостаточности.
Еще одну неприятность таит в себе перестройка кровообращения, связанная с быстрой потерей довольно большой части тканей. В первые 1—1,5 года могут возникнуть разные нарушения в работе сердечно-сосудистой системы, что требует диспансерного наблюдения. Вообще, возможность и желание пациента длительное время находиться под наблюдением врача, делавшего операцию, — непременное условие успешного лечения.
Рукавная резекция желудка
Рукавная резекция желудка так же является хирургической операцией для потери веса, в которой желудок уменьшается примерно до 15% от своего первоначального размера, путем хирургического удаления большей части желудка. Открытые края желудка соединяются вместе формируя рукав или трубу, по форме напоминающей банан. Процедура выполняется лапароскопически и не является обратимой. Некоторым пациентам, которым проведена такая операция, может потребоваться вторая рукавная резекция желудка в какой-то момент в будущем.
Этот комбинированный подход снижает риск оперативной потери веса для конкретных групп пациентов, даже когда добавляется риск от самой операции. Большинство пациентов могут рассчитывать потерять от 30 до 50% от их избыточного веса в течение 6 — 12 месяцев с гастрэктомией и формированием рукав. Сроки проведения второй процедуры будут варьироваться в зависимости от степени потери веса, как правило, 6 — 18 месяцев.
Объем желудка уменьшается, но он, как правило, нормально функционирует, поэтому многие продукты питания можно употреблять в небольших количествах. Эта операция сводит к минимуму шанс появления язвы желудка.
В отличии от кишечного шунтирования, вероятность кишечной непроходимости (закупорки), анемия, остеопороз, дефицит белка и витаминов значительно снижается.
Рукавная резекция желудка очень эффективна в качестве первого этапа лечения для пациентов высокого ИМТ (индекс массы тела {amp}gt; 55 кг/м2) и является привлекательным вариантом для людей с анемии, болезнью Крона и многих других заболеваний, которые повышают риск осложнений при операции билиопанкреатического шунтирования желудка.
Большинство людей могут вернуться домой через 2 дня после операции. Пациенты должны иметь возможность пить жидкость на следующий день после операции, и есть диетическую пищу к тому времени, когда они вернутся домой.
Окончательная потеря веса может быть не столь большой, как и при желудочном шунтировании. Тем не менее, этого может быть достаточно для большинства пациентов. Поскольку вертикальная гастрэктомия сравнительно новая процедура, то имеется меньше данных о долгосрочных выгодах и рисках для оперируемых. Пациенты должны проконсультироваться со своим врачом о том, какие процедуры лучше для них.
Вес, как правило, снижается медленнее, после подобной операции на желудке. Пациенты должны ждать оптимальной потери веса до 2-3 лет.
После вертикальной гастрэктомии с формированием рукава, содержимое желудка может протекать в местах скрепления вновь сформированного желудка. В этом случае пациенту, возможно, потребуется еще одна операция, чтобы исправить эту проблему.
Забота о пациентах, подвергающихся хирургии при ожирения, до и после операции требует специальных знаний и оборудования. Исследования показали, что вероятность осложнений в значительной степени связана с опытом хирурга и персонала.
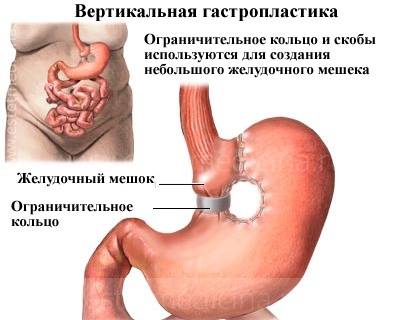
Вертикальная гастропластика
Вертикальная гастропластика — операция по уменьшению и ограничению желудка, служит только для ограничения и уменьшения потребления пищи и не мешают нормальному процессу пищеварения.
В этой процедуре верхнюю часть желудка вблизи пищевода сшивают вертикально, чтобы создать небольшой мешочек вдоль внутренней кривой желудка. Выход из желудочного мешка в остальную частью желудка ограничен кольцом, изготовленным ??из специального материала. Кольцо задерживает поступление еды из мешочка, вызывая быстрое чувство насыщения. Эта операция сочетает в себе аспекты сшивания желудка и бандажирования желудка, но не позволяет его регулировать.
Эта процедура имеет смешанные результаты в долгосрочной перспективе, но позволяет потерять до 50% от общего веса. Многие пациенты имеют трудности с питанием, чтобы сохранить размер нового желудка маленьким. Когда они начинают потреблять большие порции, потери веса снижаются, а порой и наблюдается прибавка лишних килограммов.
Кишечник в этой процедуре не претерпевает никаких изменений, и переваривает пищу в обычном режиме, поэтому нет риска недоедания в связи с операцией.
Общая потеря веса и долгосрочное поддержание веса является самой низкой для этой операции, по сравнению со всеми типами хирургического лечения ожирения. В настоящее время она не рекомендуется для людей с очень большим ИМТ и высокой степенью ожирения. Пациентам, которые проходят эту процедуру необходимо внести радикальные изменения в свой рацион питания и образ жизни для того, чтобы иметь успешный результат в долгосрочной перспективе.
Преимущества хирургического лечения ожирения
Пациенты должны по-прежнему поддерживать здоровый образ жизни и быть сознательными в потреблении калорий после хирургической потери веса. Последующие меры должны быть закреплены на всю жизнь. Те, кто не в состоянии изменить свой образ жизни, могут ожидать потерять от 30 до 50% от их избыточного веса, в зависимости от процедуры.
Бариатрическая хирургия может уменьшить риск заболевания у людей с тяжелым ожирением. Эти риски включают сахарный диабет, высокое кровяное давление, болезни сердца, инсульт, обструктивное апноэ сна, артрит и некоторые виды рака. Успешное снижение веса после операции может привести к улучшению тех, кто страдал перечисленными заболеваниями.
Не нужно думать, что хирургическое лечение является единственным надежным решением для похудения. Оно может приучить вас есть меньше, но вам все равно придется делать большую часть работы для поддержания нормального самочувствия самостоятельно. Чтобы похудеть и избежать осложнений от процедуры, вы должны следовать советам и рекомендациям, которые ваш врач и диетолог вам дали.
Кому показано хирургическое лечение ожирения
Операция может быть применена у лиц, имеющих ожирение в течение 5 лет и более, которым не помогли другие способы, такие как диета, физические упражнения или лекарства и терапия, направленная на потерю веса.
ИМТ 40 или выше. Как правило, это означает, что для мужчин на 45 кг и женщин на 35 кг больше, чем их идеальный вес.
— Сахарный диабет (высокий сахар в крови) — Высокое кровяное давление — Остеоартроз — Апноэ сна (такие симптомы, как сонливость в течение дня и громкий храп, затрудненное дыхание, и прервал дыхание во время сна) — Сердечно-сосудистые заболевания (личная или семейная история)
Некоторые эксперты сейчас даже поощряют потерю веса хирургическим путем для большинства пациентов с ИМТ 30 или выше и диабетом.
Противопоказания к бариатрической хирургии
— Заболевания печени или почек — Заболевания желудка и тонкого кишечника — Алкоголь и злоупотребление психоактивными веществами- Курение — Слабо контролируемая психика или эмоциональные проблемы
Пациенты с компульсивным обжорством должны быть определены до операции и лечения. Полная оценка, в том числе психологическая оценка, должна быть выполнена для всех кандидатов на операцию.
— По-прежнему необходимо сосредоточить внимание на контроле веса- Необходимо тщательно пережевывать пищу — Необходимость ограничения в питании — Потребность в витаминных и минеральных добавках- Не возможность употреблять большое количество пищи — Операция не гарантирует успеха в достижении значительной потери веса. — Для удаления излишков кожи и улучшения контуров тела, некоторые люди проходят косметические процедуры. Например, лифтинг тела удаляет избыток кожи и жира с живота, бедер и ягодиц. Абдоминопластика подтягивает мышцы и удаляет избыток кожи живота.
Является ли хирургическая потеря веса безопасной для подростков?
Исследования подростков, которые подверглись бариатрической хирургии, показывают, что эти операции являются, по крайней мере, безопасными как для подростков, так и для взрослых. Но касаемо подростков, не удалось однозначно выяснить, есть ли какие-либо долгосрочные последствия для их будущего роста и развития, связанные с подобными операциями.
Тел подростков все еще меняется и развивается. В связи с быстрой потерей веса после операции, они должны быть осторожны, чтобы получать все питательные вещества и витамины, которые требует их организм.
Из-за желудочного шунтирования меняется то, как некоторые питательные вещества всасываются, подросткам, которые имеют оперативную потерю веса, необходимо регулярно принимать определенные витамины и минералы.
Статьи по теме:
Побочные эффекты и осложнения
— Камни желчного пузыря и холецистит — это происходит чаще всего от быстрой потери веса. — Гастрит (воспаление слизистой оболочки желудка), изжога, или язвы желудка. — Депрессия — Повреждение желудка, кишечника и других органов во время операции. — Плохое питание — пациенты едят меньше пищи после операции, и их организм не поглощает все калории, белки, витамины и минералы из пищи, которую они едят. — Рубцы в животе — это может привести к кишечной непроходимости (закупорки) в будущем. — Рвота- от потребления еды больше, чем желудок может вместить после его уменьшения.
Послеоперационный период и общие рекомендации
— Есть жидкую или протертую пищу без рвоты. — Перемещается без особого дискомфорта. — Больше не нужно обезболивающее в виде инъекций. Пациенты продолжают питаться жидкой или мягкой пищу в течение нескольких недель после операции. Новый желудок со временем расширяется примерно до одной чашки пищи (нормальный желудок может вместить до одного литра). Последующие встречи с вашим лечащим врачом необходимы, чтобы определить, пищевые добавки, такие как железо, кальций, витамин В12, или другие питательные вещества, которые вам потребуется принимать.
Больные должны питаться часто небольшими порциями в течение дня, следует избегать больших приемов пищи, потому что желудок не может справиться.
Новый желудок, вероятно, не будет в состоянии справиться и твердой пищей и жидкостью, в первое время. Пациенты должны разделять жидкости и пищу, по крайней между их приемами должен быть перерыв в 30 минут.
— Продукты, приготовленные во фритюре, жареную пищу — Фаст-фуд — Продукты с высоким содержанием жиров — Продукты с большим содержанием сахара, такие как торты, печенье и конфеты.
Физические упражнения и группы поддержки, например, присоединение к группе поддержки с людьми, которые прошли через хирургическую потерю веса, чрезвычайно важны для достижения и поддержания веса после бариатрической хирургии.
Упражнения, как правило, можно возобновить через 6 недель после операции. Еще раньше большинство пациентов смогут совершать короткие прогулки в удобном темпе, после консультации со своим врачом.
Оперативное лечение ожирения
Хирургическая потеря веса является серьезной хирургической процедурой, которая уменьшает размер желудка, снижает потребление пищи и может позволить вам потерять значительное количество веса. Это процедура, которая требует пожизненное поддержание здорового образа жизни. Оперативное лечение не только поможет вам похудеть, но может помочь улучшить общее состояние здоровья, благополучия и самоуважения.
Сегодня существует два основных подхода, в основе которых лежат:
1. Уменьшение желудка. В результате человек будет чувствовать себя полностью сытым при употреблении меньшего количества пищи и будет не в состоянии съесть столько пищи, сколько и раньше. Следовательно, организм будет получать меньше калорий.
2. Изменение маршрута пищи вокруг части тонкой кишки, которая обычно помогает переваривать пищу. В результате, ваш организм не будет поглощать все калории в пище, которую Вы едите.
Бандажирование желудка
Бандажирование желудка (Bariatric) — это современный высокоэффективный способ хирургического лечения ожирения. Во время этой процедуры на верхнюю часть желудка, сразу под пищеводом устанавливается желудочный бандаж. Наложенное кольцо придает желудку форму песочных часов, за счет чего уменьшается объем желудка, а соответственно и количество потребляемой пищи. Съеденная пища сразу заполняет малый желудочек и вызывает очень быстрое чувство насыщения. Таким образом, человек может съесть совсем немного пищи за один раз, общее количество потребляемых калорий резко уменьшается, и начинается потеря веса. После операции, врач может регулировать ширину отверстия для прохождения пищи и скорости ее прохождения через пищеварительную систему. Важным является и то, что операция может быть обратимой. Удаление бандажа (при необходимости) осуществляется тоже лапароскопически.
Большинство людей идут домой в тот же день операции. Большинство людей могут приступить к работе уже через неделю.
Средняя потеря веса составляет около одной трети до половины от лишнего веса. Этого может быть достаточно для многих пациентов. Вес, как правило, снижается медленнее, чем при желудочном шунтировании. Вы должны ждать потери веса до 3 лет.
Исследования на сегодняшний день показывают, что работа желудочно-кишечного тракта нормализуется со временем. Даже в пожилом возрасте, было отмечено значительное снижение веса и повышение качества жизни благодаря этой процедуре.
Эти осложнения или побочные эффекты желудочного бандажирования могут произойти:
— Желудочный бандаж (кольцо) может соскользнуть частично или полностью.
— Желудочный бандаж (кольцо) может порвать или повредить стенку желудка.
— Может возникать изжога или симптомы рефлюкса.
— Трубки бандажа могут сломаться или протечь. Решение этой проблемы потребует небольшой операции.
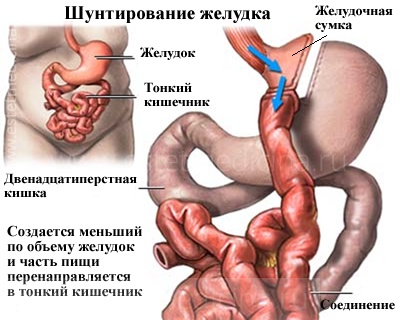
Желудочное шунтирование
На сегодняшний день разработано большое количество вариантов этой операции, однако оптимальным, по целому ряду признаков, считается так называемое Roux-en-Y (по Ру) желудочное шунтирование. Во время операции создается меньший по объему желудок, и часть пищи перенаправляется в обход в тонкий кишечник. Суть операции заключается в том, что создается «малый желудок» объемом около от 20 до 50 мл путем пересечения желудка в верхней части, а затем к этому «малому желудку» подшивается петля тонкой кишки. Новый малый желудок, в который поступает пища, не позволяет съедать слишком много за один раз. Вторым компонентом снижения веса является укорочение пути пищи в результате выключения части тонкого кишечника. При этой операции хирург ничего не удаляет, происходит только изменение формы желудочно-кишечного тракта.
В результате, большая потеря веса достигается за счет меньшего количества потребляемой пищи.
Если ваш ИМТ больше 50, вам в большей степени подходит лапароскопическое шунтирование желудка, поскольку бандажирование желудка, скорее всего, будет не столь эффективно.
Как правило, эти операции делаются без разреза, через несколько проколов в животе, за ходом операции хирург следит на экране особого телевизора — мониторе. Такие операции называются лапароскопическими.
Большинство людей остаются в больнице в течение 2 дней после открытой операции. Пациентам может быть установлен дренаж, трубка для отвода жидкости, которая будет стекать после операции. Дренажная трубка, как правило, убирается через 7 — 10 дней после операции. Возможно, вам придется на время отказаться от работы в течение 3 — 4 недель. Однако, если работа не требует слишком много физической активности, вы сможете вернуться к работе раньше.
Потеря веса после шунтирования, как правило, больше, чем после бандажирования желудка.
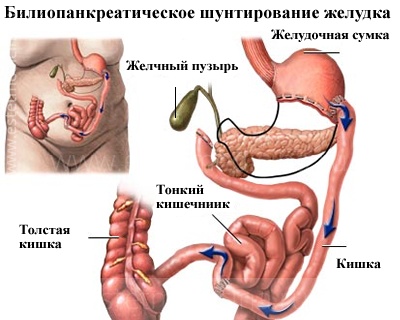
Билиопанкреатическое шунтирование желудка
Билиопанкреатическое шунтирование желудка с выключением 12-перстной кишки (Scopinaro, Hess-Maurceau) является наиболее сложной, но в то же время наиболее эффективной в лечении ожирения среди бариатрических операций, и выполняется гораздо реже, как правило, только для тяжелой формы ожирения. Хирург удаляет большую часть желудка и перенаправляет пищу так, что она не проходит через большую часть тонкой кишки, где еда, как правило, поглощается. При этом длина «общей петли» (где происходит всасывание различных веществ) составляет 50 см. Нередко во время этой операции производится холицестэктомия, т.е. удаление желчного пузыря. Это связано с профилактикой развития желчекаменной болезни и аппендицита в период активного снижения массы тела пациента.
Эти проблемы могут возникнуть после желудочного шунтирования:
— Утечка может произойти в любом из основных линий сшивания кишечника. Если утечка происходит, скорее всего потребуется операция для восстановления утечки. Риск утечки составляет около 1%.
— Сужение искусственно созданного канала (стеноз) может развиться в результате образования спаек (разрастания соединительной ткани) или стриктур. Операция редко необходима для решения этой проблемы, обычно проблема решается эндоскопически.
— Рвота, после употребления пищи или жидкости, сопровождающаяся ухудшением самочувствия, ощущение застрявшей пищи в горле.
— Открытая операция может привести к грыже разреза и выпячиванию тканей через разрез.
— Анемия — от низкого усвоения железа или витамина В12.
— Демпинг-синдром — это когда содержание желудка движется через тонкую кишку очень быстро. Это вызывает дискомфорт.
— Камни в почках и желчном пузыре.
— Истончение костей (остеопороз) — за счет снижения поглощения витамина D и кальция.
— Пациенты, которые не принимают достаточно белка, после операции гут ощущать быструю утомляемость и отсутствие энергии для привычной деятельности.
— Невозможность употреблять привычную ранее пищу.
Рукавная резекция желудка
Рукавная резекция желудка так же является хирургической операцией для потери веса, в которой желудок уменьшается примерно до 15% от своего первоначального размера, путем хирургического удаления большей части желудка. Открытые края желудка соединяются вместе формируя рукав или трубу, по форме напоминающей банан. Процедура выполняется лапароскопически и не является обратимой. Некоторым пациентам, которым проведена такая операция, может потребоваться вторая рукавная резекция желудка в какой-то момент в будущем.
Этот комбинированный подход снижает риск оперативной потери веса для конкретных групп пациентов, даже когда добавляется риск от самой операции. Большинство пациентов могут рассчитывать потерять от 30 до 50% от их избыточного веса в течение 6 — 12 месяцев с гастрэктомией и формированием рукав. Сроки проведения второй процедуры будут варьироваться в зависимости от степени потери веса, как правило, 6 — 18 месяцев.
Объем желудка уменьшается, но он, как правило, нормально функционирует, поэтому многие продукты питания можно употреблять в небольших количествах. Эта операция сводит к минимуму шанс появления язвы желудка.
В отличии от кишечного шунтирования, вероятность кишечной непроходимости (закупорки), анемия, остеопороз, дефицит белка и витаминов значительно снижается.
Рукавная резекция желудка очень эффективна в качестве первого этапа лечения для пациентов высокого ИМТ (индекс массы тела > 55 кг/м2) и является привлекательным вариантом для людей с анемии, болезнью Крона и многих других заболеваний, которые повышают риск осложнений при операции билиопанкреатического шунтирования желудка.
Большинство людей могут вернуться домой через 2 дня после операции. Пациенты должны иметь возможность пить жидкость на следующий день после операции, и есть диетическую пищу к тому времени, когда они вернутся домой.
Окончательная потеря веса может быть не столь большой, как и при желудочном шунтировании. Тем не менее, этого может быть достаточно для большинства пациентов. Поскольку вертикальная гастрэктомия сравнительно новая процедура, то имеется меньше данных о долгосрочных выгодах и рисках для оперируемых. Пациенты должны проконсультироваться со своим врачом о том, какие процедуры лучше для них.
Вес, как правило, снижается медленнее, после подобной операции на желудке. Пациенты должны ждать оптимальной потери веса до 2-3 лет.
После вертикальной гастрэктомии с формированием рукава, содержимое желудка может протекать в местах скрепления вновь сформированного желудка. В этом случае пациенту, возможно, потребуется еще одна операция, чтобы исправить эту проблему.
Забота о пациентах, подвергающихся хирургии при ожирения, до и после операции требует специальных знаний и оборудования. Исследования показали, что вероятность осложнений в значительной степени связана с опытом хирурга и персонала.
Вертикальная гастропластика
Вертикальная гастропластика — операция по уменьшению и ограничению желудка, служит только для ограничения и уменьшения потребления пищи и не мешают нормальному процессу пищеварения.
В этой процедуре верхнюю часть желудка вблизи пищевода сшивают вертикально, чтобы создать небольшой мешочек вдоль внутренней кривой желудка. Выход из желудочного мешка в остальную частью желудка ограничен кольцом, изготовленным ??из специального материала. Кольцо задерживает поступление еды из мешочка, вызывая быстрое чувство насыщения. Эта операция сочетает в себе аспекты сшивания желудка и бандажирования желудка, но не позволяет его регулировать.
Эта процедура имеет смешанные результаты в долгосрочной перспективе, но позволяет потерять до 50% от общего веса. Многие пациенты имеют трудности с питанием, чтобы сохранить размер нового желудка маленьким. Когда они начинают потреблять большие порции, потери веса снижаются, а порой и наблюдается прибавка лишних килограммов.
Кишечник в этой процедуре не претерпевает никаких изменений, и переваривает пищу в обычном режиме, поэтому нет риска недоедания в связи с операцией.
Общая потеря веса и долгосрочное поддержание веса является самой низкой для этой операции, по сравнению со всеми типами хирургического лечения ожирения. В настоящее время она не рекомендуется для людей с очень большим ИМТ и высокой степенью ожирения. Пациентам, которые проходят эту процедуру необходимо внести радикальные изменения в свой рацион питания и образ жизни для того, чтобы иметь успешный результат в долгосрочной перспективе. Известно, что желудок обладает способностью растягиваться, чтобы разместить пищу, поэтому со временем сформированный желудок может значительно расширится от приема пищи в большом количестве. Питание и питье жидкостей должно быть очень маленькими порциями, что бы во время еды не заполнять максимально желудочную сумку.
Преимущества хирургического лечения ожирения
Пациенты должны по-прежнему поддерживать здоровый образ жизни и быть сознательными в потреблении калорий после хирургической потери веса. Последующие меры должны быть закреплены на всю жизнь. Те, кто не в состоянии изменить свой образ жизни, могут ожидать потерять от 30 до 50% от их избыточного веса, в зависимости от процедуры.
Бариатрическая хирургия может уменьшить риск заболевания у людей с тяжелым ожирением. Эти риски включают сахарный диабет, высокое кровяное давление, болезни сердца, инсульт, обструктивное апноэ сна, артрит и некоторые виды рака. Успешное снижение веса после операции может привести к улучшению тех, кто страдал перечисленными заболеваниями.
Не нужно думать, что хирургическое лечение является единственным надежным решением для похудения. Оно может приучить вас есть меньше, но вам все равно придется делать большую часть работы для поддержания нормального самочувствия самостоятельно. Чтобы похудеть и избежать осложнений от процедуры, вы должны следовать советам и рекомендациям, которые ваш врач и диетолог вам дали.
Кому показано хирургическое лечение ожирения
Операция может быть применена у лиц, имеющих ожирение в течение 5 лет и более, которым не помогли другие способы, такие как диета, физические упражнения или лекарства и терапия, направленная на потерю веса.
Индекс массы тела (ИМТ) является наиболее распространенной мерой ожирения. Врачи часто используют показатель ИМТ для выявления пациентов, которые, может, быть больше всего выиграют от оперативного снижения веса:
ИМТ 40 или выше. Как правило, это означает, что для мужчин на 45 кг и женщин на 35 кг больше, чем их идеальный вес.
ИМТ 35 или выше, сигнализирует о заболеваниях или серьезных факторах риска, связанных с ожирением. Это так называемые сопутствующие заболевания, как:
— Сахарный диабет (высокий сахар в крови)
— Высокое кровяное давление
— Остеоартроз
— Апноэ сна (такие симптомы, как сонливость в течение дня и громкий храп, затрудненное дыхание, и прервал дыхание во время сна)
— Сердечно-сосудистые заболевания (личная или семейная история)
Некоторые эксперты сейчас даже поощряют потерю веса хирургическим путем для большинства пациентов с ИМТ 30 или выше и диабетом.
Противопоказания к бариатрической хирургии
Ваш врач должен также учитывать и другие проблемы со здоровьем, которые могут сделать операцию более рискованной для вас. К ним относятся:
— Заболевания печени или почек
— Заболевания желудка и тонкого кишечника
— Алкоголь и злоупотребление психоактивными веществами
— Курение
— Слабо контролируемая психика или эмоциональные проблемы
Пациенты с компульсивным обжорством должны быть определены до операции и лечения. Полная оценка, в том числе психологическая оценка, должна быть выполнена для всех кандидатов на операцию.
Перед любой из операций по потере веса пациенты должны быть хорошо информированы о процедуре, ее эффективности, побочных эффектах и осложнениях. Они также должны понимать следующее: образ жизни и поведенческие изменения все равно будут необходимы после операции, в том числе:
— По-прежнему необходимо сосредоточить внимание на контроле веса
— Необходимо тщательно пережевывать пищу
— Необходимость ограничения в питании
— Потребность в витаминных и минеральных добавках
— Не возможность употреблять большое количество пищи
— Операция не гарантирует успеха в достижении значительной потери веса.
— Для удаления излишков кожи и улучшения контуров тела, некоторые люди проходят косметические процедуры. Например, лифтинг тела удаляет избыток кожи и жира с живота, бедер и ягодиц. Абдоминопластика подтягивает мышцы и удаляет избыток кожи живота.
Является ли хирургическая потеря веса безопасной для подростков?
Исследования подростков, которые подверглись бариатрической хирургии, показывают, что эти операции являются, по крайней мере, безопасными как для подростков, так и для взрослых. Но касаемо подростков, не удалось однозначно выяснить, есть ли какие-либо долгосрочные последствия для их будущего роста и развития, связанные с подобными операциями.
Тел подростков все еще меняется и развивается. В связи с быстрой потерей веса после операции, они должны быть осторожны, чтобы получать все питательные вещества и витамины, которые требует их организм.
Из-за желудочного шунтирования меняется то, как некоторые питательные вещества всасываются, подросткам, которые имеют оперативную потерю веса, необходимо регулярно принимать определенные витамины и минералы.
Статьи по теме:
Побочные эффекты и осложнения
Риски, общие для всех операций, связанных с потерей веса являются:
— Камни желчного пузыря и холецистит — это происходит чаще всего от быстрой потери веса.
— Гастрит (воспаление слизистой оболочки желудка), изжога, или язвы желудка.
— Депрессия
— Повреждение желудка, кишечника и других органов во время операции.
— Плохое питание — пациенты едят меньше пищи после операции, и их организм не поглощает все калории, белки, витамины и минералы из пищи, которую они едят.
— Рубцы в животе — это может привести к кишечной непроходимости (закупорки) в будущем.
— Рвота- от потребления еды больше, чем желудок может вместить после его уменьшения.
Послеоперационный период и общие рекомендации
Большинство людей остаются в больнице в течение нескольких дней после операции по поводу снижения веса. Пациента выписывают, когда он может:
— Есть жидкую или протертую пищу без рвоты.
— Перемещается без особого дискомфорта.
— Больше не нужно обезболивающее в виде инъекций.
Пациенты продолжают питаться жидкой или мягкой пищу в течение нескольких недель после операции. Новый желудок со временем расширяется примерно до одной чашки пищи (нормальный желудок может вместить до одного литра).
Последующие встречи с вашим лечащим врачом необходимы, чтобы определить, пищевые добавки, такие как железо, кальций, витамин В12, или другие питательные вещества, которые вам потребуется принимать.
Больные должны питаться часто небольшими порциями в течение дня, следует избегать больших приемов пищи, потому что желудок не может справиться.
Новый желудок, вероятно, не будет в состоянии справиться и твердой пищей и жидкостью, в первое время. Пациенты должны разделять жидкости и пищу, по крайней между их приемами должен быть перерыв в 30 минут.
После операции, переносимость жиров, алкоголя и сахара снижается. Пациенты должны уменьшить потребление жира, в частности:
— Продукты, приготовленные во фритюре, жареную пищу
— Фаст-фуд
— Продукты с высоким содержанием жиров
— Продукты с большим содержанием сахара, такие как торты, печенье и конфеты.
Физические упражнения и группы поддержки, например, присоединение к группе поддержки с людьми, которые прошли через хирургическую потерю веса, чрезвычайно важны для достижения и поддержания веса после бариатрической хирургии.
Упражнения, как правило, можно возобновить через 6 недель после операции. Еще раньше большинство пациентов смогут совершать короткие прогулки в удобном темпе, после консультации со своим врачом.
Хирургическое лечение ожирения: операции и результаты
О процедуре
В конце XX века Всемирная Организация Здравоохранения начала характеризовать ожирение как неэнфекционную эпидемию. Сегодня в мире, по данным ВОЗ, более 100 миллионов человек страдают ожирением и имеют такой медицинский диагноз. По оценке российских специалистов, в нашей стране избыточную массу тела имеют более 50% жителей.Международная Федерация Хирургов называет ожирение хроническим, пожизненным, многофакторным и опасным для жизни заболеванием. Значительное превышение нормы массы тела способно спровоцировать целый ряд серьёзных заболеваний, это — не говоря о трудностях психологического характера.
Существующие методики снижения веса — и хирургические, и косметологические, а также диеты, занятия спортом и физические нагрузки являются действенными способами сохранять массу тела в норме, однако эффект от них обычно временный. Часто на непрерывный контроль человеку просто не хватает силы воли, и вес продолжает увеличиваться.
Диагноз «ожирение» ставится из расчёта индекса массы тела (ИМТ), который производится по формуле: ИМТ = вес (кг)/рост (м)2. То есть, если рост составляет 1,70м, а вес – 80 кг, расчёт будет таким: 80 делим на 1,702 и получаем ИМТ = 27,6.
Градация ИМТ такова:
- 20-25 – норма;
- 25-30 – превышение веса;
- 30-40 – ожирение;
- 40-50 – болезненное ожирение;
- 50 и выше – чрезвычайное ожирение.
Виды операций для лечения ожирения
В настоящее время операции проводятся с применением эндоскопического инструментария и не требуют полостных разрезов: хирургические инструменты и микровидеокамера вводятся в полость живота через небольшие разрезы-проколы. Хирург, проводящий операцию видит свои действия на экране, куда видеокамера передает изображение. Эндоскопический метод операции позволяет снизить риск развития постооперационных осложнений, уменьшить болевые ощущения пациента, сократить период реабилитации и обойтись несколькими небольшими, малозаметными шрамами.
Бандажирование желудка желудочным кольцом с переменным диаметром
Силиконовое кольцо надевается на верхнюю часть желудка, разделяя его на две части наподобие песочных часов: верхнюю, меньшую, и нижнюю, большую по объёму. После приёма небольшого количества пищи верхняя часть желудка растягивается, и у пациента наступает ощущение сытости. Постепенно пища, через маленькое отверстие между частями желудка, переходит в нижнюю его часть, где переваривается и поступает в кишечник естественным образом. Силиконовое кольцо соединяется тонкой трубкой со специальным устройством, которое хирург крепит изнутри на стенку живота, с его помощью, исходя из темпов снижения веса пациентом, диаметр желудочного кольцо можно ещё уменьшить или – напротив – увеличить. Продолжительность операции составляет около полутора часов. Время нахождения в стационаре – до трёх суток. Бандажирование желудка позволяет снизить вес до 50% от изначальной массы.
Установка внутрижелудочного баллона
В желудок помещается баллон, который заполняется физраствором (в количестве от 400 до 800 мл), вследствие чего общий объём желудка уменьшается, соответственно, сокращается и количество потребляемой пищи, чувство сытости наступает быстрее. Баллон находится в желудке пациента около трёх месяцев – этого времени обычно достаточно, чтобы у человека сформировалась привычка к употреблению меньшего количества пищи, что приводит к эффективному и длительному результату: пациент просто отвыкает есть много. Питаться всё это время можно обычными продуктами, не придерживаясь какой-либо определённой диеты, строгий запрет накладывается только на калорийную пищу жидкой консистенции: сладкие напитки, алкоголь, молочные продукты высокой жирности. Внутрижелудочной баллон изготавливается из силикона, не оказывающего вредя слизистой желудка. Скорость потери веса будет зависеть от исходных данных пациента и соблюдения им рекомендаций врача, в среднем она составляет от 15 до 20 кг.
Выбор метода операции делает врач, исходя из анализа полных данных о состоянии здоровья, возрасте, пищевых привычках и ИМП пациента. Обследование, которое в обязательном порядке необходимо пройти перед операцией, включает в себя полный анализ крови, проверку работы эндокринной системы и снятие кардиограммы. Согласно рекомендации врача, могут потребоваться дополнительные обследования сердечно-сосудистой, почечной или других систем организма.
Результаты
Снижение массы тела после хирургического вмешательства наблюдается у всех пациентов. Однако бандажирование желудка является гарантом стабилизации веса на протяжении всей жизни, благодаря возможности корректировать объём кольца, тогда как после удаления желудочного баллона пациент может постепенно вернуться к давним пищевым пристрастиям, и вес, естественно, вновь начнёт увеличиваться. Сохранить его позволят только рациональный размер питания и достаточные физические нагрузки.
Перечень медицинских учреждений, проводящих хирургические операции по лечению ожирения, представлен на нашем портале.
хирургическое снижение массы тела в Ростове-на-Дону
На сегодняшний день по оценке российских диетологов около 50 % взрослых россиян имеют избыточную массу тела. Избыточная масса тела — это хроническое, пожизненное, многофакторное, генетически обусловленное, опасное для жизни заболевание, вызванное избыточным накоплением жира в организме, приводящее к серьезным медицинским, социальным и экономическим последствиям. В развитии избыточной массы играют роль многие факторы, в том числе генетическая предрасположенность, индивидуальные особенности обмена веществ.
Немаловажное значение имеют неправильно сформированные привычки питания, а также малоподвижный образ жизни. Однако, какими бы не были предрасполагающие факторы, избыточная масса (ожирение) развивается только тогда, когда поступление питательных веществ в организм превышает его потребности с учетом энергозатрат. Накопление избыточного жира в организме идет только через продукты питания.
Хирургические методы снижения массы тела и лечения сахарного диабета:
Стоимость снижения массы тела
- Уменьшение желудка и шунтирование при повышенной массе тела (хирургическое лечение морбидного ожирения и сахарного диабета) от 95 000 pуб.
На стоимость операции может влиять степень запущенности заболевания, выраженная сопутствующая патология.
Кому необходима хирургическая коррекция?
Рассчитать показатели массы Вашего тела поможет наш калькулятор
Удаления жировых отложений
Липосакция — это процедура удаления жировых отложений в подкожной жировой клетчатки с помощью аспираторов. Данная процедура применяется для коррекции фигуры, когда необходимо удалить излишки подкожного жира в отдельных участках. Это не процедура похудения и липосакция для этих целей не подходит.
Абдоминопластика это тоже не способ похудения, а удаление в основном кожного или кожно-жирового фартука после снижения веса для коррекции фигуры.
Для борьбы с ожирением применяются бариатрической операции. Эти вмешательства исключительно на желудке и тонкой кишке и похудение происходит за счёт ограничения поступления пищи и перераспределения активности гормонов желудочно-кишечного тракта. Эффект снижения веса развивается постепенно- в течении нескольких месяцев, но зато стойкий- при соблюдении рекомендаций врачей он сохраняется долгие годы.

Добавить комментарий